
Туберкулез внутригрудных лимфатических узлов – это первичное поражение туберкулезной инфекцией лимфоузлов внутригрудной локализации, протекающее без образования первичного инфильтрата в легких и развития лимфангита. Заболевание проявляется слабостью, лихорадкой, снижением аппетита и веса, потливостью, параспецифическими реакциями, иногда кашлем и асфиксией. Диагноз устанавливают по данным осмотра, рентгенографии и КТ грудной клетки, туберкулиновых проб, биопсии лимфоузлов. Лечение туберкулеза ВГЛУ длительное; включает комбинацию туберкулостатических препаратов, иммуномодуляторы, диету, плазмаферез, лимфаденэктомию.
МКБ-10
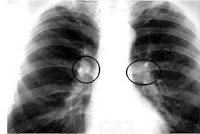

Общие сведения
Туберкулез внутригрудных лимфатических узлов (туберкулезный бронхоаденит) — специфическое воспаление лимфоузлов зоны средостения и корня легких, обусловленное микобактериями туберкулеза. Туберкулез внутригрудных лимфатических узлов (ВГЛУ) – основная клиническая разновидность первичного туберкулеза у детей, подростков и молодых лиц в возрасте 18-24 лет (до 80-90% случаев).
В связи с массовой БЦЖ-вакцинацией и химиопрофилактикой в настоящее время чаще возникает самостоятельно; реже — как инволютивная форма первичного туберкулезного комплекса (при легочном поражении). Для туберкулеза внутригрудных лимфатических узлов характерно хроническое течение с долгим сохранением активности специфического процесса в ткани узла и медленным регрессом. Большинство осложнений (до 70%) наблюдается в возрасте до 3-х лет.

Причины
Туберкулез (в т. ч., внутригрудных лимфатических узлов) вызывают бактерии рода Mycobacterium, чаще всего M.tuberculosis и M.bovis. Бронхоаденит развивается при первичном гематогенном или лимфогенном проникновении микобактерий туберкулеза в лимфоузлы средостения и корня легких. Реже он может быть итогом эндогенной реактивации ранее имевшейся туберкулезной инфекции в группе внутригрудных лимфоузлов.
Инфицирование происходит обычно воздушно-капельным путем от больного-бацилловыделителя, редко — пищевым, бытовым и трансплацентарным путем. В группу риска по возникновению туберкулезного бронхоаденита входят:
- непривитые и неправильно вакцинированные дети и взрослые
- лица с иммунодефицитом, (в т. ч., ВИЧ-инфицированные)
- курящие
- имеющие хроническую патологию, плохие бытовые условия
- испытывающие чрезмерные нагрузки, дефицит питания.
Патогенез
Туберкулезом может поражаться одна или несколько групп внутригрудных лимфатических узлов — паратрахеальных, трахеобронхиальных, бифуркационных, бронхопульмональных. Внутригрудные лимфоузлы, как основная структура иммунной системы легких, активно реагируют на первичное тубинфицирование. При этом отмечается гиперплазия лимфоидной ткани с увеличением объема узла и развитие специфического воспаления с постепенным формированием очагов некроза (казеоза). В будущем очаги могут уплотняться и замещаться известью в виде петрификатов, а капсула гиалинизироваться либо расплавляться с прорывом и распространением инфекции в окружающие ткани.
Классификация
Туберкулезный бронхоаденит чаще бывает односторонним, реже двухсторонним (при тяжелом неблагоприятном течении). Исходя из клинико-морфологической картины, во фтизиопульмонологии выделяют инфильтративную (гиперпластическую), опухолевидную (казеозную) и малую формы туберкулеза внутригрудных лимфатических узлов.
- Опухолевидная форма — тяжелая разновидность бронхоаденита, часто выявляется у маленьких детей при массивном тубинфицировании и проявляется существенным увеличением лимфоузлов (до 5 см в диаметре) вследствие разрастания и казеоза лимфоидной ткани внутри капсулы. Пораженные узлы могут спаиваться, образуя конгломераты.
- Инфильтративная форма. На фоне незначительного увеличения лимфоузлов преобладает перинодулярное воспаление за пределами капсулы с инфильтрацией прикорневых отделов легких.
- Малая форма туберкулеза внутригрудных лимфатических узлов встречается чаще, чем раньше, и проявляется чуть заметным увеличением (до 0,5-1,5 см) одного-двух лимфоузлов.
Симптомы туберкулеза ВГЛУ
Клиника туберкулеза внутригрудных лимфатических узлов опосредована характером, топографией, объемом специфического поражения и степенью вовлечения окружающих структур. Заболевание характеризуется преобладанием симптомов интоксикации, респираторными проявлениями и частыми осложнениями. Обычно бронхоаденит начинается постепенно. У детей возникают повышенная утомляемость, ухудшение аппетита, плохой сон, потливость по ночам, субфебрильные подъемы температуры, нервозность, снижение массы тела.
При опухолевидной и инфильтративной формах симптомы более выражены; их течение сопровождается общей слабостью, бледностью, фебрильной (до 38-39°C) и длительно сохраняющейся субфебрильной температурой. В раннем возрасте бронхоаденит может протекать остро, с высокой лихорадкой и резкими общими расстройствами. Возможен коклюшеобразный или битональный ночной кашель, вызванный сдавлением бронхов гиперплазированными лимфоузлами. Быстрое увеличение бифуркационной группы узлов может вызвать асфиксию.
Туберкулез внутригрудных лимфатических узлов может хронизироваться с развитием клинических признаков гиперсенсибилизации — т. н. параспецифических реакций (кольцевидной эритемы, блефарита, конъюнктивита, васкулита, полисерозита, полиартрита). Малые формы заболевания протекают скрыто. У БЦЖ-вакцинированных или получающих химиопрофилактику детей симптоматика бронхоаденита стертая, с волнообразным увеличением температуры, непостоянным кашлем или покашливанием, умеренной потливостью без параспецифических реакций.
Осложнения
Туберкулезный бронхоаденит нередко протекает с осложнениями: прорывом казеозного узла с формированием лимфобронхиальных и лимфотрахеальных свищей, туберкулезом бронхов, развитием сегментарного ателектаза легкого. Частым осложнением может быть неспецифический катаральный эндобронхит, экссудативный плеврит, туберкулезная диссеминация в легкие. Отдаленно могут появляться прикорневые бронхоэктазы, кровохарканье и легочные кровотечения, бронхолитиаз.
Диагностика
В случае подозрения на туберкулез внутригрудных лимфатических узлов необходимы тщательный сбор анамнеза, консультация фтизиатра, проведение туберкулиновых проб, рентгенографии легких, бронхоскопии, по показаниям — биопсии лимфоузла. Первостепенное значение в диагностике имеют:
Туберкулез ВГЛУ приходится дифференцировать с неспецифическими аденопатиями при пневмонии, гриппе, кори, коклюше; лимфогранулематозом, лимфосаркомой и саркоидозом легких, лимфолейкозом, опухолями и кистами средостения, метастазами рака.

Лечение туберкулеза ВГЛУ
Лечение туберкулеза внутригрудных лимфатических узлов при условии раннего начала, непрерывности и длительности (10-18 мес.) позволяет исключить осложнения и гарантировать полное выздоровление пациента. В начальный период (первые 2-6 мес.) терапии больные находятся в противотуберкулезном стационаре. Им назначаются специфические, дезинтоксикационные и патогенетические средства.
Показаны комбинация из 3-4 препаратов–туберкулостатиков (изониазида, рифампицина, пиразинамида, стрептомицина, этамбутола), гепатопротекторы, иммуномодуляторы, при высокой чувствительности к туберкулину — кортикостероиды, плазмаферез. При отсутствии положительной динамики лечения в течение 1,5-2 лет, осложнениях и формировании туберкуломы средостения химиотерапию совмещают с хирургическим лечением – лимфаденэктомией перерожденных внутригрудных лимфатических узлов.
Важным фактором является соблюдение высокобелковой, витаминизированной диеты. Дальнейшее лечение продолжается в условиях санатория, затем амбулаторно Целесообразно пребывание переболевших детей и подростков в специализированных детских садах, школах-интернатах.
Прогноз
Прогноз при туберкулезе внутригрудных лимфатических узлов, особенно малой форме – благоприятный, с полным рассасыванием специфического воспаления лимфоидной ткани и выздоровлением. Относительно благоприятным исходом считается кальцинация лимфоузлов, склероз корня легкого, образование бронхоэктазов. Прогрессирование туберкулезного процесса свидетельствует о неблагоприятном течении.

Люди привыкли, что туберкулез – болезнь легких. Но как инфекционный процесс он имеет множество иных локализаций: кожа и слизистые оболочки, кости, половые органы, кишечник. Развивается и туберкулез внутригрудных лимфатических узлов (ТВГЛУ).
При любой локализации возбудитель один – Micobacterium tuberculosis (палочка Коха). При ослаблении общего иммунитета, особенно у ребенка, отсутствии специфической вакцинации проникновение бактерии в организм поражает его в самое слабое место – locus minoris. В нем развивается первичный туберкулезный процесс.
Стадии развития и формы заболевания
Частота ТВГЛУ – более 90% внелегочных локализаций туберкулеза. У детей встречается наиболее часто (75-80%).
Поражение охватывает лимфоузлы средостения или корней легких.
ТВГЛУ развивается вторично, если палочки Коха проникают в них из пораженных легких, поскольку именно лимфоузлы грудной клетки являются пограничными постами на пути распространения инфекции.
Процесс проходит 4 стадии:
Известны варианты течения ТВГЛУ:
Причины туберкулеза лимфоузлов
К группе повышенного риска ТВГЛУ относятся:
- Взрослые, дети, не получившие вакцину БЦЖ, или те, кому она сделана некорректно.
- Носители вируса СПИДа и больные иммунодефицитом.
- Заядлые курильщики, стаж пагубной привычки которых приводит к хроническим болезням легких и снижению иммунитета.
- Люди с тяжелыми условиями быта, постоянными стрессами и недостатком питания.
Наиболее уязвимы подростки и дети, которые тесно контактируют со взрослыми из перечисленных групп.
Как передается заболевание
Главный путь передачи – воздушно-капельный при непосредственном контакте с бактериовыделителем. Реже встречаются:
- пероральный – алиментарный путь, когда заражение происходит через пищу, содержащую бактерии (чаще – мясо или молоко животных);
- бытовой – через предметы обихода, общие с больным туберкулезом;
- трансплацентарный – вертикальный, с внутриутробным заражением ребенка от матери через плаценту.
Симптомы и признаки
Вначале внешних проявлений может не быть. Постепенно у ребенка возникает слабость, утомляемость, снижение аппетита и веса тела, жалобы на головные боли и головокружение. Кожа бледная, ее эластичность снижена. Увеличена частота сердечных сокращений, артериальное давление низкое. Это неспецифические симптомы интоксикации, возникающей из-за негативного влияния туберкулезного токсина на нервную и сердечно-сосудистую системы.
Специфичны для туберкулезной интоксикации потливость и длительный циклический субфебрилитет – повышение температуры с 4 до 6 ч вечера ежедневно. Ночная потливость, не имеющая иных объективных причин (слишком теплое одеяло, духота, жаркое помещение), является профузной, ярко выраженной.
Увеличенные внутригрудные лимфоузлы могут сдавливать близлежащие ткани и органы, раздражая стенки трахеи, бронхов. Появляются осипший голос, одышка, сухой, навязчивый, мучительный кашель, боли в грудной клетке.
К этому времени температура доходит до лихорадочных цифр. При прослушивании груди больного ребенка врач услышит жесткое дыхание и мелкопузырчатые хрипы при вдохе.
В случае осложнений ТВГЛУ, прорыве казеозного содержимого лимфоузлов в бронх или пищевод, возникают кровохарканье, тошнота, боли в эпигастрии.

При хроническом течении температура остается субфебрильной. В отсутствие лечения наступает общее истощение ребенка. Возможна генерализация процесса с поражением глаз, в частности, конъюнктивы, появлением на ней пузырьков, слезотечения, рези в глазах, светобоязни. Могут наблюдаться системный васкулит – воспаление сосудистой стенки, полиартрит – воспаление суставов, блефарит – воспаление век, кольцевидная эритема – покраснение кожи, характерное для системных воспалений.
Диагностика болезни
Помимо специфических симптомов туберкулезной интоксикации, проявлений, выявленных врачом при осмотре, обследования, назначенные ребенку, обнаружат следующее.
Проводят иммунологические пробы:
- Манту с 2 ТЕ ППД-Л, внутрикожно;
- Диаскинтест, внутрикожно;
- Квантифероновый тест, для чего требуется забор крови у ребенка и анализ в лаборатории.
При положительной пробе на высвобождение интерферона, Диаскинтеста есть большая вероятность, что у ребенка туберкулез.
Тяжелое течение инвертирует результаты туберкулиновых проб, тесты становятся отрицательными. Возвращение положительных реакций на фоне адекватной терапии свидетельствует об улучшении состояния ребенка.
В общем анализе крови может не быть патологических изменений. Тяжелые случаи провоцируют анемию, повышение в крови числа лейкоцитов и СОЭ. Биохимический анализ крови, анализы мочи покажут общие воспалительные изменения.
Основным диагностическим методом при подозрении на ТВГЛУ у ребенка является томография лимфоузлов грудной клетки. Она выявляет расширение корня легких, изменение его контуров, деформацию, увеличение интенсивности теней в области внутригрудных лимфоузлов при их воспалении и обызвествлении. Распространение инфекции по легким проявится в виде мелких очагов по всей проекции легочных полей.
Наличие воспаления плевры диагностируют по затемнению возле диафрагмы со скошенной сверху границей.
В редких случаях у детей при подозрении на туберкулез или его осложнения с поражением других органов проводят исследования мокроты с бакпосевом, промывных вод желудка, посевы мочи, УЗИ грудной клетки и брюшной полости, бронхоскопию.
Постановка точного диагноза важна как для назначения последующего лечения, так и дифференцировки ТВГЛУ от других заболеваний, которые проявляются похожими изменениями при томографии органов грудной клетки.
ТВГЛУ у детей дифференцируют с учетом истории развития заболевания и симптомов от:
- неспецифических лимфаденопатий после ОРВИ, детских инфекций, пневмонии;
- гиперплазии тимуса и его опухолей (тимомы), возникающих, как правило, в раннем возрасте;
- доброкачественных тератом и дермоидных кист, при которых рентгеновское исследование обнаруживает включения костных тканей – зубов, фаланг пальцев;
- неврином, расположенных ближе к позвоночнику.
Такие тяжелые болезни, как саркоидоз, лимфогранулематоз, лимфолейкоз, злокачественная саркома, также дифференцируют от ТВГЛУ. Симптомы поражения ими других органов носят системный характер, имеются специфические результаты иммунных реакций и анализов крови.
Лечение туберкулеза лимфатических узлов у детей
Терапию проводят около года и только в противотуберкулезном стационаре до излечения. Допустим минимум остаточных изменений в легких и лимфоузлах.
Непосредственно против микобактерии используют химиотерапию противотуберкулезными антибиотиками: изониазид, метазид, рифампицин, этамбутол, канамицин, амикацин, ПАСК.
Они токсичны и способствуют поражению печени и периферической нервной системы.
Для предупреждения токсического действия детям назначают поливитамины и минералы, гепатопротекторы, лечебную диету с высоким содержанием белков – стол № 11.
В комплекс лечения входят симптоматические средства: жаропонижающие, противовоспалительные, неспецифические иммуностимуляторы. Проводят хирургическое удаление казеозных лимфоузлов, устранение их остаточных изменений, легочного фиброза (замещения соединительной тканью).
После стационара детей направят в санаторий на реабилитацию природной средой, лечебной гимнастикой, физиотерапией.
Прогнозы по выздоровлению
Прогноз при раннем выявлении туберкулеза и правильном лечении благоприятный.
Осложнения
Осложнения туберкулез внутригрудных лимфатических узлов возникают при ослабленности организма ребенка, неадекватной терапии, несоблюдении щадящего режима.
- Туберкулез бронхов при распространении в них микобактерий с образованием свища. Возможно бактериовыделение при кашле.
- Бронхолегочные поражения из-за перекрытия просвета нижних дыхательных путей массами казеоза, выходящими через свищи, либо сдавления увеличенными лимфоузлами.
- Воспаление плевры по типу аллергического, интоксикация, одышка.
- Лимфогенное или гематогенное распространение палочки Коха в легкие и другие органы. Состояние тяжелое, с дыхательной недостаточностью.
- Образование первичной каверны в результате некроза ВГЛУ с выраженной интоксикацией.
- Казеозная пневмония – диссеминированное поражение легких, дыхательная недостаточность, возможен смертельный исход.
Профилактика
Необходимо повышать иммунитет ребенку, ведя здоровый образ жизни, отказываясь от вредных привычек, избегая стрессов и заболеваний. Нужно хорошее питание, достаточное пребывание на свежем воздухе.
Туберкулез со времен его открытия считают социальным заболеванием. Миграция народов, бедность населения способствуют его распространению. Поэтому диагностика, лечение и профилактика туберкулеза должны носить государственный характер и касаться как граждан страны, так и ее гостей. Взрослым, не жалеющим себя на работе, стоит подумать о том, что такой образ жизни способен довести до беды не только их самих, но и детей. Ради них нужно следить за своим здоровьем.
Туберкулез внутригрудных лимфатических узлов (ТВЛУ, туберкулезный бронхоаденит) является формой первичного туберкулезного поражения дыхательных органов. Главная особенность заболевания – отсутствие визуально диагностируемых изменений легких. Поражение охватывает лимфоузлы средостения и легочного корня.

Группа риска развития ТВЛУ:
- дети и взрослые, не прошедшие обязательную вакцинацию БЦЖ либо вакцинированные некорректно;
- носители вируса иммунодефицита;
- курильщики, функциональное состояние организма которых усугубляется хроническими патологическими процессами;
- истощенные, испытывающие избыточные нагрузки;
- люди, проживающие в неблагоприятных бытовых условиях, испытывающие постоянный дефицит питания.
Общие сведения о патогенезе заболевания
Туберкулез внутригрудных лимфоузлов у детей и подростков развивается в результате первичного заражения микобактериями. Внешняя реактивация латентно присутствующего в лимфатических узлах (паратрахеальных, бронхопульмональных, медиастинальных и трахеобронхиальных) вируса туберкулеза в более позднем возрасте встречается редко.

Проходя по дыхательным путям, микобактерии оседают в области альвеол, формируя там первичные очаги размножения. После, мигрируют по лимфатической системе к прикорневым узлам, в так называемый очаг Гона. Лимфоузлы увеличиваются в диаметре до 2-5 см, наблюдается полное или местное некротическое казеозное поражение. Вокруг него может развиваться перифокальное воспаление.
Первичных очагов может быть несколько, при этом, появляться способны в любой легочной доле. На рентгене первичные очаги заболевания видны как кальцинированные участки в лимфоузлах средостения или легком. На этой стадии, чаще всего инфицированная область обособляется от здоровой ткани органа, после чего заболевание прекращает свое развитие. Наглядней всего этот процесс можно продемонстрировать на примере внутрикожной туберкулиновой пробы Манту. Если заболевание не развивается, то у ребенка проявляется гиперчувствительность к туберкулиновому белку и проба показывает положительный результат.
Формы туберкулеза внутригрудных узлов
В зависимости от особенностей морфологии существует несколько вариантов туберкулеза ВГЛУ:
- Инфильтративный тип. Характерные признаки: минимальное увеличение лимфатических узлов на фоне массивного воспаления перинодулярной ткани, инфильтрация в корень легкого. Преобладает экссудативный воспалительный компонент. В клинической картине превалируют интоксикационные симптомы.

- Опухолевидный (туморозный) тип чаще всего протекает с осложнениями. Патологический процесс не выходит за рамки лимфоузлов, однако высока вероятность их казеозного расплавления. Рентген показывает резко очерченные контуры узлов. Воспалительная гиперплазия сильно выражена, очаги поражения могут достигать 5 см в диаметре и больше, при спаивании нескольких участков в единое целое.
- Малые туберкулезные формы протекают бессимптомно, на рентгенограмме можно увидеть минимальное увеличение 1-2 лимфоузлов (до 1-1,5 см). Преобладает продуктивный компонент воспаления.
Признаки заболевания
Симптомов, однозначно описывающих туберкулез внутригрудных лимфатических узлов нет: в историю болезни детей вносятся данные об интоксикационном синдроме, а также видимых признаках поражения органов дыхательной системы.

Туберкулез внутригрудных лимфатических узлов проявляется постепенно, сопровождаясь следующими симптомами:
- быстрая утомляемость, сонливость, ощущение усталости без видимых на то причин;
- гипергидроз в ночное время суток;
- ухудшение глубины и продолжительности сна;
- нервозность, раздражительность;
- плохой аппетит, потеря веса;
- периодические скачки субфебрильной температуры тела.
Инфильтративная и опухолевидная формы ТВЛУ имеют более заметную симптоматику: человек ослаблен и бледен, стойко держится субфебрильная и фебрильная температура (до 39°C). Малая форма протекает бессимптомно.
Хроническая форма ТВЛУ сопровождается следующими параспецифическими реакциями:
- конъюнктивит;
- васкулит;
- полиартрит;
- блефарит;
- кольцевидная эритема.
Диагностика ТВЛУ
Более чем у половины пациентов врачи находят источник инфицирования во время сбора истории болезни: обычно бациллоносителем оказывается близкий родственник, друг, сотрудник по работе.
- внутрикожная туберкулиновая проба или PPD тест (туберкулин – антигенное вещество, произведенное на основе деактивированной палочки Коха) проводится для определения наличия/отсутствия у человека иммунитета к туберкулезу;
- бактериоскопия, посев МБТ — микробиологическое исследование мокроты на наличие кислотоустойчивых бактерий эффективно только для взрослых людей. У детей бактериовыделение при ТВЛУ мало, и бактериоскопия не может дать достоверных диагностических сведений. Эффективность данного метода критично мала в сравнении с рентгеноскопией;

рентгенологическое исследование – популярный метод диагностики. При туберкулезе на снимке можно хорошо рассмотреть одностороннее или симметричное увеличение ВГЛУ, в запущенных случаях – обызвествленные участки. Единственный недостаток – разночтения в толковании рентгенограммы;- компьютерная томография – точный метод определения патологических изменений в ВГЛУ (на КТ отчетливо видны все группы лимфоузлов).
- общий анализ крови;
- бронхоскопия проводится при подозрении на туберкулезное поражение бронхов;
- радионуклидное исследование необходимо при возможном саркоидозе.
Диагностика проводится с неспецифическими патологиями средостения и корня легкого. Выбор тех или иных заболеваний зависит от возраста пациента:
- Для маленьких детей: саркоидоз, аденопатические изменения на основе неспецифических инфекционных заболеваний (пневмонии, кори, коклюша).
- Для детей в возрасте от 6 лет и подростков: саркома, лимфолейкоз, лимфогранулематоз или болезнь Ходжкина.
- Для пациентов старше 18 лет: болезнь Ходжкина, саркома, лимфолейкоз, раковые метастазы в ВГЛУ.
Лечение туберкулеза внутригрудных лимфатических узлов
Лечение больных ТВЛУ производится строго в стационаре противотуберкулезного диспансера – медицинского учреждения, специализирующегося на фтизиатрии.
Первые три месяца пациенты находятся в фазе интенсивной терапии, применяются эффективные сочетания нескольких препаратов: Стрептомицина, Рифампицина и Изониазида, или Этамбутола и Пиразинамида. По мере улучшения состояния уменьшается количество применяемых препаратов. Срок химиотерапии варьируется в зависимости от тяжести состояния больного. В среднем, лечение составляет 9 месяцев, но при осложненном течении ТВЛУ продлевается до года.

Если пациент демонстрирует повышенную чувствительность к туберкулину, применяются кортикостероидные препараты и иные десенсибилизирующие средства. Под влиянием химиотерапии и патогенетического лечения очаги воспалений в лимфоузлах целиком рассасываются.
При казеозном перерождении, сопровождаемом масштабным кальцинированием и фиброзной деформацией легочного корня, консервативное лечение бесполезно. Внутригрудные лимфоузлы необходимо удалять хирургическим путем.
После курса интенсивной терапии в условиях стационара больным предписано санаторное лечение. Впоследствии, дети и подростки направляются на долгосрочное поселение в садах и школах-интернатах, предназначенных для туберкулезных больных, а также людей с риском его развития.
Итак, история болезни туберкулеза внутригрудных лимфатических узлов, а также прогноз на выздоровление зависит от степени выраженности клинико-анатомических проявлений, масштабов поражения, типа реактивности организма и наличия/отсутствия осложнений.
Осложнения заболевания
ТВЛУ прогрессирует по мере распространения инфекции на другие лимфоузлы: они также воспаляются и увеличиваются. При казеозном перерождении возможны спайки узлов друг с другом.
Пораженные микобактериями участки могут спаиваться с бронхиальной стенкой, врастать в рыхлую клетчатку средостения и плевру. Патологический процесс иногда достигает даже пищевода.
ТВЛУ может иметь следующие осложнения:
- диссеминация в легкие, кровотечение;
- костальный и междолевой плеврит;
- эндобронхит;
- бронхолитиаз.
Профилактика заболевания вакциной БЦЖ, а также своевременное лечение ТВЛУ на первичной стадии заражения позволяет существенно снизить риск развития инфекции. В этом случае у больных наблюдается обособленное поражение отдельных участков лимфоузлов.


