А.И. СИНОПАЛЬНИКОВ, доктор медицинских наук, профессор, кафедра терапии. АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
Согласно современным данным, около 75% всех назначений антибиотиков приходится на инфекции верхних (отит, синусит, фарингит) и нижних (обострение хронического бронхита, пневмония) инфекций дыхательных путей. В этой связи представляется чрезвычайно актуальной разработка подходов к рациональной антибактериальной терапии респираторных инфекций, прежде всего пневмонии, как патологии, имеющей наибольшее медико-социальное значение.
Пневмония — острое инфекционное заболевание преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов легких с внутриальвеолярной экссудацией, выявляемым при объективном и рентгенологическом обследовании, выраженными в различной степени лихорадочной реакцией и интоксикацией.
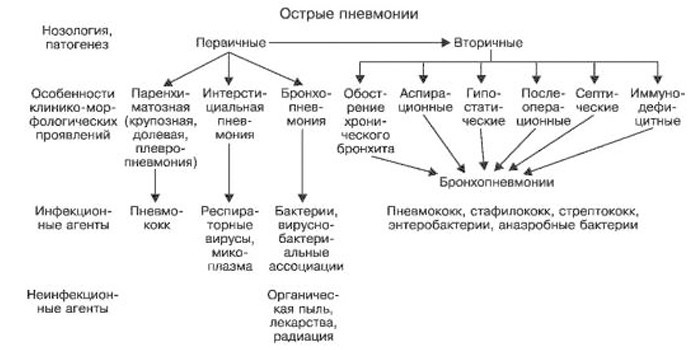
Классификация
В настоящее время с клинической точки зрения наиболее предпочтительна классификация пневмонии, учитывающая условия, в которых развилось заболевание, особенности инфицирования легочной ткани, а также состояние иммунологической реактивности организма больного. Правильный учет перечисленных факторов облегчает врачу этиологическую ориентированность в большинстве случаев заболевания.
В соответствии с этой классификацией выделяют следующие виды пневмонии:
- внебольничная (приобретенная вне лечебного учреждения) пневмония (синонимы: домашняя, амбулаторная);
- нозокомиальная (приобретенная в лечебном учреждении) пневмония (Госпитальная пневмония — симптомокомплекс, характеризующийся появлением спустя 48 часов и более от момента госпитализации нового легочного инфильтрата в сочетании с клиническими данными, подтверждающими его инфекционную природу (новая волна лихорадки, гнойная мокрота, лейкоцитоз и др.) и при исключении инфекций, которые находились в инкубационном периоде при поступлении больного в стационар) (синонимы: внутрибольничная, госпитальная);
- аспирационная пневмония;
- пневмония у лиц с тяжелыми дефектами иммунитета (врожденный иммунодефицит, ВИЧ-инфекция, ятрогенная иммуносупрессия).
Наиболее практически значимым является подразделение пневмоний на внебольничные (внебольнично приобретенные) и нозокомиальные (приобретенные в стационаре). Необходимо подчеркнуть, что такое подразделение никак не связано с тяжестью течения заболевания. Основным и единственным критерием разграничения является то окружение, в котором развилась пневмония.
Основные возбудители внебольничной пневмонии
Этиология внебольничной пневмонии связана главным образом с нормальной микрофлорой «нестерильных» отделов верхних дыхательных путей (Аспирация (микроаспирация) содержимого ротоглотки — основной путь инфицирования респираторных отделов легких, а значит, основной патогенетический механизм развития пневмонии, как внебольничной, так и госпитальной. Другие патогенетические механизмы развития пневмонии — вдыхание микробного аэрозоля, гематогенное распространение возбудителя, непосредственное распространение инфекции из соседних пораженных тканей — менее актуальны). Из множества видов микроорганизмов, колонизирующих верхние дыхательные пути, лишь некоторые, обладающие повышенной вирулентностью, способны при проникновении в респираторные отделы легких вызывать воспалительную реакцию даже при минимальных нарушениях защитных механизмов. Перечень типичных бактериальных возбудителей внебольничной пневмонии представлен в табл. 1.
Таблица 1 Этиологическая структура внебольничной пневмонии
| Возбудитель | Частота обнаружения |
| Streptococcus pneumoniae | 30,5% (7-76%) |
| Mycoplasma pneumoniae | 12,5% (0-24%) |
| Chlamydia (Chlamydophila) pneumoniae | 12,5% (0-24%) |
| Legionella pneumophila | 4,8% (0-14%) |
| Haemophilus influenzae | 4,5% (1-16%) |
| Возбудители семейства Enterobacteriaceae | 3,0% (0-28%) |
| Staphylococcus aureus | 0,5% (0-4%) |
| Другие возбудители | 2,0% (0-6%) |
| Возбудитель не обнаружен | 39,5% (3-75%) |
Пневмококки (Streptococcus pneumoniae) остаются самым частым возбудителем внебольничной пневмонии. Два других часто выявляемых возбудителя — М.pneumoniae и C.pneumoniae — наиболее актуальны у лиц молодого и среднего возраста (до 20-30%); их этиологический «вклад» в старших возрастных группах более скромный (1-3%). L.pneumophila — нечастый возбудитель внебольничной пневмонии, однако легионеллезная пневмония занимает второе место после пневмококковой по частоте смертельных исходов заболевания. H.influenzae чаще вызывает пневмонию у курильщиков и больных хроническим бронхитом/хронической обструктивной болезнью легких. Escherichia coli, Klebsielia pneumoniae (редко другие представители семейства Enterobacteriaceae) — неактуальные возбудители пневмонии, как правило, у больных с известными факторами риска (сахарный диабет, застойная сердечная недостаточность, почечная, печеночная недостаточность и др.). S. aureus — наиболее вероятно связать развитие внебольничной пневмонии с этим возбудителем у лиц пожилого возраста, наркоманов, больных, переносящих грипп, и др.
Чрезвычайно важным является разделение внебольничной пневмонии по степени тяжести — на нетяжелую и тяжелую (Критерии тяжелого течения пневмонии: общее тяжелое состояние больного (цианоз, спутанность сознания, бред, температура тела > 39°С); острая дыхательная недостаточность (одышка — число дыханий > 30/мин, при спонтанном дыхании — рO2 20*10 9 /л или лейкопения 9 /л, двусторонняя или многодолевая инфильтрация легких, кавитация, массивный плевральный выпот, азот мочевины > 10,7 ммоль/л)). Среди возбудителей нетяжелой внебольничной пневмонии доминируют S.pneumoniae, М.pneumoniae, C.pneumoniae и H.influenzae, тогда как актуальными возбудителями тяжелой пневмонии наряду с пневмококком являются L.pneumophila, Enterobacteriaceae, S.aureus.
Рациональная антибактериальная терапия внебольничной пневмонии
1. Активность антибиотиков против основных возбудителей заболевания
В качестве препаратов выбора приведены антибиотики, предназначенные как для применения внутрь, так и для парентерального введения. Их назначение определяется тяжестью течения внебольничной пневмонии.
При возможности лечения в амбулаторных условиях (нетяжелая внебольничная пневмония) предпочтение следует отдавать приему антибактериальных препаратов внутрь.
S.pneumoniae. Стандартом антипневмококковой антибактериальной терапии являются бензилпенициллин и аминопенициллины. По фармакокинетическим характеристикам амоксициллин предпочтительнее ампициллина (в 2 раза лучше всасывается из желудочно-кишечного тракта). Бета-лактамные антибиотики других групп по уровню антипневмококковой активности не превосходят указанные препараты. Вопрос о выборе антибиотика при лечении пенициллинрезистентной пневмококковой инфекции до конца еще не решен. Согласно имеющимся ограниченным данным, бензилпенициллин и аминопенициллины сохраняют клиническую эффективность при инфекциях, вызванных умеренно устойчивыми и устойчивыми к пенициллину пневмококками, однако, возможно, применение цефалоспоринов 3-го поколения (цефотаксим, цефтриаксон) в таких случаях предпочтительнее. Как свидетельствуют результаты отдельных исследований, резистентность пневмококков к пенициллину и другим бета-лактамам не является существенной проблемой для России.
Из числа пневмонии исключены острые очаговые поражения респираторных отделов легких неинфекиионнои природы, сосудистого происхождения, а также входящие в симптомокомплекс отдельных высококонтагиозных инфекции (чума, брюшной тиф, грипп, сап и др.) и туберкулеза.
Высокой антипневмококковой активностью обладают макролидные антибиотики. Между 14-членными (эритромицин, кларитромицин, рокситромицин) и 15-членными (азитромицин) макролидами наблюдают полную перекрестную резистентность, при этом часть штаммов S.pneumoniae может сохранять чувствительность к 16-членным макролидам (спирамицин, джозамицин, мидекамицин). Распространенность резистентных к эритромицину пневмококков в нашей стране невелика ( 1
Примечания. 1 Рутинная микробиологическая диагностика недостаточно информативна и не оказывает существенного влияния на выбор антибактериального перпатата.
2 При тяжелом течении пневмонии использовать максимальные дозы цефотаксима или цефтриаксона.
3 Офлоксацин или ципрофлоксацин.
3. Дозы и кратность введения антибиотиков
Дозы основных антибактериальных препаратов и кратность их введения взрослым больным внебольничной пневмонией представлены в табл. 3.
Таблица 3. Дозы антибактериальных препаратов и кратность их введения при внебольничной пневмонии
| Антибиотики | Доза (для взрослых) |
| Бензилпенициллин | 1-3 млн ЕД в/в с интервалом 4 ч |
| Оксациллин | 2,0 г внутривенно с интервалом 4-6 ч |
| Ампициллин | 0,5-1,0 г внутрь с интервалом 6-8 ч |
| Амоксициллин | 0,5-1,0 г внутрь с интервалом 8 ч |
| Амоксициллин/клавулановая кислота | 500 мг внутрь с интервалом 6-8 ч |
| Амоксициллин/клавулановая кислота | 1,0-2,0 г внутривенно с интервалом 6-8 ч |
| Ампициллин/сульбактам (сультамициллин) | 750,0 мг внутрь с интервалом 12 ч |
| Ампициллин/сульбактам (сультамициллин) | 1,0-2,0 г внутривенно с интервалом 8-12 ч |
| Цефазолин | 1,0-2,0 г внутривенно с интервалом 12 ч |
| Цефуроксим натрий | 0,75-1,5 г внутривенно с интервалом 8 ч |
| Цефуроксим-аксетил | 500 мг внутрь с интервалом 12 ч |
| Цефаклор | 500 мг внутрь и интервалом 8 ч |
| Цефотаксим | 1,0-2,0 г внутривенно с интервалом 4-8 ч |
| Цефтриаксон | 1,0-2,0 г внутривенно однократно в сутки |
| Эритромицин | 1,0 г внутривенно с интервалом 6 ч |
| Эритромицин | 500 мг внутрь с интервалом 6 ч |
| Кларитромицин | 500 мг внутривенно с интервалом 12 ч |
| Кларитромицин | 500 мг внутрь с интервалом 12 ч |
| Спирамицин | 1,5-3,0 млн ME (0,75-1,5 г) внутривенно с интервалом 12 ч |
| Спирамицин | 3 млн ME (1,0 г) внутрь с интервалом 12 ч |
| Азитромицин | 3-дневный курс: по 0,5 г внутрь с интервалом 24 ч; 5-дневный курс: 0,5 г в первый день, затем по 0,25 г с интервалом 24 ч |
| Мидекамицин | 400 мг внутрь с интервалом 8 ч |
| Ципрофлоксацин | 400 мг внутривенно с интервалом 12 ч |
| Офлоксацин | 400 мг внутривенно с интервалом 12 ч |
| Рифампицин | 500 мг внутривенно с интервалом 12 ч |
| Доксициклин | 200 мг внутрь с интервалом 24 ч |
4. Пути введения антибиотиков
В лечении нетяжелой внебольничной пневмонии предпочтение следует отдавать антибиотикам для приема внутрь. Напротив, при тяжелом течение заболевания антибиотики вводят внутривенно. Впрочем, в последнем случае высокоэффективным может оказаться и ступенчатая антибактериальная терапия, которая предполагает переход с парентерального на непарентеральный (обычно перорольный) путь введения в возможно более короткие сроки с учетом клинического состояния пациента. Основная идея ступенчатой терапии заключается в уменьшении длительности парентерального введения антибактериального препарата, что минимизирует стоимость лечения и сокращает сроки пребывания больного в стационаре при сохранении высокой терапевтической эффективности. Оптимальным вариантом ступенчатой терапии является последовательное использованием двух лекарственных форм (для парентерального введения и приема внутрь) одного и того же антибиотика, что обеспечивает преемственность лечения. Переход с парентерального на пероральный способ применения антибиотика следует осуществлять при стабилизации течения или улучшении клинической картины заболевания:
- уменьшение интенсивности кашля;
- уменьшение объема экспекторируемой мокроты;
- уменьшение одышки;
- нормальная температура тела при ее двух последовательных измерениях с интервалом 8 часов.
На практике возможность перехода на пероральный способ введения антибиотика появляется в среднем через 2-3 дня после начала лечения.
5. Длительность антибактериальной терапии
При неосложненной внебольничной пневмонии антибактериальная терапия может быть завершена по достижении стойкой нормализации температуры тела (в течение 3-4 дней). При таком подходе длительность лечения обычно составляет 7-10 дней.
При наличии клинических и/или эпидемиологических данных о микоплазменной/хламидийной или легионеллезной пневмонии продолжительность антибактериальной терапии должна быть большей (риск рецидива инфекции) — 2-3 недели и 3 недели, соответственно.
Длительность введения антибактериальных препаратов при осложненных внебольничных пневмониях определяют индивидуально.
Сохранение отдельных клинических, лабораторных и/или рентгенологических признаков пневмонии не является абсолютным показанием к продолжению антибактериальной терапии или ее модификации. В большинстве случаев их разрешение происходит самопроизвольно или под влиянием симптоматической терапии.
Вместе с тем при длительно сохраняющейся клинической, лабораторной и рентгенологической симптоматике необходимо провести ряд дополнительных исследований (повторные бактериологические исследования мокроты/бронхиального секрета, фибробронхоскопия, КТ органов грудной клетки, перфузионное сканирование легких/окклюзионная ультразвуковая флебография и др.) , в том числе и для исключения ряда серьезных синдромосходных заболеваний/ патологических состояний: локальная бронхиальная обструкция (карцинома), туберкулез, тромбоэмболия легочной артерии, застойная сердечная недостаточность и др.
6. Основные ошибки антибактериальной терапии
Широкое использование в Российской Федерации аминогликозидов /гентамицин и др.) при лечении внебольничной пневмонии.
Антибиотики этой группы реально не обладают антипневмококковой активностью.
Широкое использование ко-тримоксазола в терапии внебольничной пневмонии.
Распространенность в России штаммов S.pneumoniae, резистентных к препарату; частые кожные аллергические реакции, наличие более безопасных препаратов.
Частая смена антибиотиков в процессе лечения, «объясняемая» опасностью развития резистентности.
Показаниями для замены антибиотиков являются: а) клиническая неэффективность, о которой можно судить через 48-72 часа терапии; б) развитие серьезных нежелательных явлений, требующих отмены антибиотика; в) высокая потенциальная токсичность антибиотика (например, аминогликозиды), ограничивающая длительность его применения.
Продолжение (и модификация) антибактериальной терапии при сохранении отдельных рентгенологических и/или лабораторных признаков заболевания (очагово-инфильтративные изменения в легких, ускорение COЭ и т.д.) вплоть до их полного исчезновения.
Основным критерием для прекращения антибактериальной терапии является регресс клинических проявлений внебольничной пневмонии (прежде всего стойкая апирексия). Сохранение же отдельных лабораторных и/или рентгенологических признаков болезни не является абсолютным показанием к продолжению антибактериальной терапии (см. выше).
Частое назначение антибиотиков с нистатином.
Отсутствие доказательств клинической эффективности нистатина при кандидозе у больных внебольничной пневмонией без иммунодефицита, необоснованные экономические затраты.
Боль в груди, сильный влажный кашель, лихорадка – частые признаки воспаления легких. В 80% случаев болезнь имеет внебольничную форму. Каждый год от нее страдают 5% населения. В группе риска – дети до 7 лет и пожилые люди. Пневмония быстро развивается и может привести к смерти, поэтому лечение важно начать при первых симптомах.
Что такое внебольничная пневмония
Такой диагноз ставят, когда у человека возникает воспаление легких и инфекция проникает в организм не в медицинском учреждении. Сюда же относят ситуации, когда симптомы болезни появились в первые 48 часов после помещения в стационар или через 2 недели после выписки. У 3-4% больных тяжелая форма патологии заканчивается смертью. Другие осложнения:
- абсцесс легкого – ограниченный гнойник;
- сердечная недостаточность;
- инфекционно-токсический шок;
- гнойный плеврит;
- воспаление мышцы сердца.
Классификация
Коды внебольничной пневмонии по МКБ-10 – J12–18. Цифра зависит от причины болезни и возбудителя. В карточке пациента врач указывает код и особенности диагноза. По степени тяжести болезнь делится на 3 формы:
- Легкая. Симптомы заболевания слабые, состояние больного – близкое к нормальному. Лечение проводят дома.
- Средней тяжести. В таком виде внебольничная пневмония протекает у людей с хроническими патологиями. Признаки заболевания ярко выражены, больного помещают в стационар.
- Тяжелая. Умирают до 30% больных – из-за высокого риска осложнений. Лечение проводят в стационаре.
По общей картине пневмонию внебольничного типа делят на 2 вида:
- Острый. Симптомы заболевания появляются внезапно, есть признаки интоксикации. Течение острой формы в 10% случаев тяжелое.
- Затяжной. Если болезнь не лечить, она переходит в хроническую форму. Поражаются глубокие ткани, деформируются бронхи. Рецидивы случаются часто, участок воспаления увеличивается.
По стороне поражения патология имеет 3 формы:
- Правосторонняя. Встречается чаще, потому что бронх здесь короче и шире. Такая внебольничная пневмония развивается у взрослых из-за стрептококков. Правостороннее поражение часто нижнедолевое.
- Левосторонняя. Здесь воспаление возникает, когда сильно падает иммунитет. Появляются боли в боку, развивается дыхательная недостаточность.
- Двусторонняя. Затронуты оба легких.
Классификация патологии по области поражения:
- Очаговая. Болезнь затронула 1 долю, область поражения небольшая.
- Сегментарная. Поражены несколько участков. Часто это средне- и нижнедолевая патология.
- Верхнедолевая. Тяжелая форма заболевания, симптомы ярко выражены. Страдает кровоток, нервная система.
- Среднедолевая. Воспаление развивается в центре органа, поэтому имеет слабые признаки.
- Нижнедолевая. Появляется боль в животе, при кашле активно отходит мокрота.
- Тотальная. Воспаление охватывает легкое полностью. Эта форма патологии – самая опасная и тяжело лечится.

Причины
По патогенезу (механизму развития) и причинам появления выделяют такие виды внебольничной пневмонии:
- Воздушно-капельная. Бактерии и вирусы попадают в нос и рот вместе с воздухом, куда они попадают при кашле или чихании больного человека. Легкие работают как фильтр и уничтожают микробов. Если под влиянием факторов риска происходит сбой, бактерии и вирусы остаются. Они оседают на альвеолах (легочная ткань), размножаются, вызывают воспаление.
- Посттравматическая. Инфекция в нижние дыхательные пути проникает при травме грудной клетки.
- Аспирационная. Микробы попадают в легкие во сне с небольшим количеством слизи. У здорового человека они там не останутся. Если иммунитет снижен, функции механизмов защиты слабые или микробов много, начнется воспаление. Реже в легкие забрасывается рвота. У детей встречается липоидная форма патологии: в нижние дыхательные пути попадает жидкость (молоко, масляные капли), которая собирается комочками.
- Гематогенная. Хроническая инфекция из сердца, зубов или органов пищеварения проникает по крови.
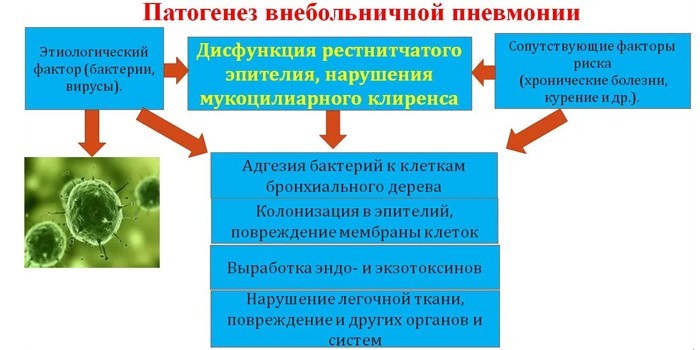
В верхних отделах дыхательных путей всегда находится много микробов. Под влиянием внешних факторов они становятся патогенными и угрожают здоровью. Из носоглотки возбудители попадают в легкие и запускают воспаление.
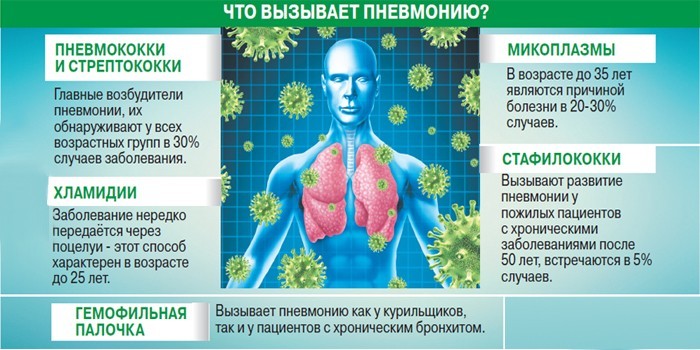
Другие основные возбудители инфекции:
- Стафилококки – часто вызывают внебольничное воспаление легких у детей. Болезнь протекает тяжело, лечение подобрать сложно. Если препараты выбраны неправильно, возбудитель быстро развивает к ним устойчивость.
- Стрептококки – кроме пневмококка в этой группе есть другие, более редкие виды бактерий. Они вызывают болезнь с вялым течением, но высоким риском смерти.
- Гемофильная палочка – составляет 3–5% случаев внебольничного воспаления легких, часто встречается у пожилых людей. Ей заражаются во влажном теплом климате.
- Микоплазма – эта бактерия вызывает пневмонию у 12% больных, часто поражает взрослых в возрасте 20–30 лет.
- Вирус гриппа – составляет 6% случаев пневмонии, опасен осенью и зимой.
Атипичные возбудители внебольничной пневмонии:
- Клебсиелла – опасна для детей 3–10 лет. Этот микроб вызывает затяжное слабое воспаление.
- Коронавирус – в 2002–2003 году был возбудителем эпидемии тяжелой атипичной пневмонии.
- Вирус герпеса – штаммы 4-го и 5-го типов. Редко 3-й вид вызывает у взрослых ветрянку с тяжелым воспалением легких. Простой вирус герпеса, при котором на слизистой появляются пузырьки, почти не опасен. Он поражает дыхательные пути только у лиц с очень слабым иммунитетом.
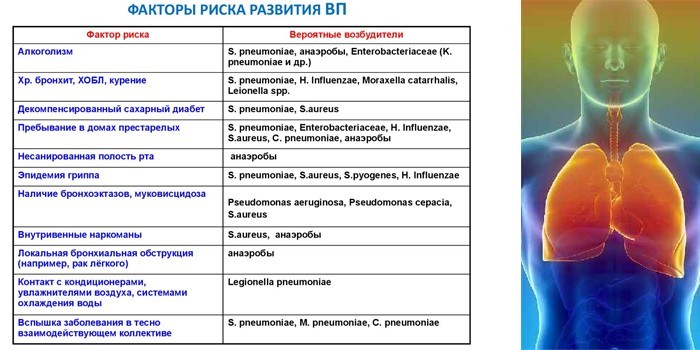
Пневмония во внебольничных условиях развивается, когда падает иммунитет. Причины и факторы риска:
- Эпидемия гриппа и частые ОРВИ – они не дают организму полностью восстановиться.
- Частое переохлаждение – оно вызывает спазм сосудов. Кровь плохо движется, иммунные клетки не успевают дойти вовремя до нужного участка, чтобы защитить организм от инфекции.
- Хронические воспаления – кариес, болезни суставов или носоглотки. Бактерии находятся в организме постоянно, перемещаются из главного очага к другим органам.
- ВИЧ-статус – формирует стойкий иммунодефицит.
Реже защитные силы организма слабеют из-за таких факторов:
- гормональные сбои;
- алкоголизм;
- курение;
- операции;
- плохая гигиена полости рта;
- стрессы.
Симптомы
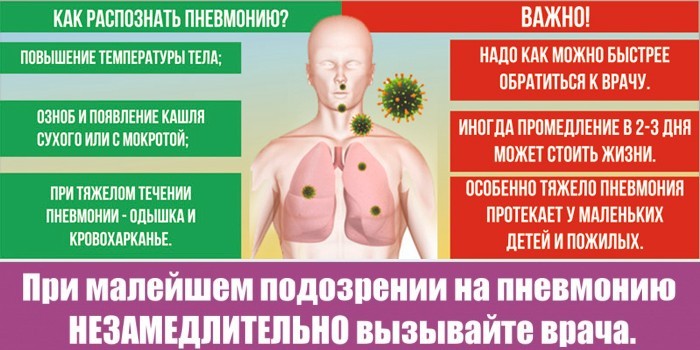
Инкубационный период инфекции длится до 3-х суток. После пневмония развивается очень быстро. Начинается она с таких признаков:
- Температура. Поднимается до 39–40 градусов. Парацетамол ее не сбивает. Через 2-3 дня лихорадка проходит, но потом возвращается.
- Кашель. Сначала сухой, через 2-3 дня – влажный. Приступы частые, сильные. Вид мокроты зависит от типа пневмонии. Часто отделяется серая вязкая слизь, редко – с гноем или прожилками крови.
- Одышка и удушье. Если болезнь протекает тяжело, частота дыхания – выше 30 вдохов в минуту.
- Боль за грудиной. Она бывает лево- или правосторонняя. Характерна ноющая боль, она усиливается на вдохах, при кашле. Симптом редко переходит в область желудка.
Другие признаки внебольничной пневмонии:
- Общая интоксикация. Головные боли, слабость, тошнота, редко – рвота.
- Боль в мышцах, суставах.
- Спазмы в животе, диарея.
У пожилых людей нет лихорадки и кашля. Здесь главные признаки болезни – это спутанное сознание, нарушения речи, тахикардия. Внебольничная пневмония у детей может появиться уже в первые недели жизни и имеет такие особенности течения:
- У грудничков бледнеет кожа, вокруг губ появляется синеватый треугольник. Малыш становится вялым, много спит, его сложно разбудить. Он часто срыгивает, плохо сосет грудь. При тяжелом лево- или правостороннем поражении у ребенка синеют пальцы.
- Малыши до 3 лет много плачут, плохо спят. Из носа выделяется прозрачная слизь, которая через 3-4 дня становится желтой или зеленой. При кашле и плаче появляется одышка. Температура растет в первые сутки до 38 градусов, возникает озноб.
- У детей старше 3 лет болезнь протекает как у взрослых.
Диагностика
Врач собирает жалобы больного, слушает его грудную клетку. Слышны влажные хрипы, изменено дыхание.
Ставят диагноз и выявляют степень тяжести течения болезни такими методами:
- Анализ крови – показывает высокую скорость оседания эритроцитов, изменения уровня лейкоцитов. Это главные маркеры воспаления.
- Рентген грудной клетки делают прямо и сбоку. О пневмонии говорит затемнение на снимке. После процедуры узнают область поражения, площадь воспаления. По характеру изменений на снимке определяют возбудителя болезни. Во время лечения рентген поможет оценить эффект терапии.
- Исследование мокроты – выявляет возбудителя болезни, помогает назначить правильные лекарства.
- Экспресс-анализ мочи – нужен, чтобы выявить антигены пневмококка или гемофильной палочки. Метод дорогой, поэтому используют его редко.
- Компьютерную томографию проводят, чтобы изучить легкие более детально. Это важно при затяжной внебольничной пневмонии, повторной или атипичной. Если на снимке рентгена нет изменений, а признаки болезни есть, КТ поможет уточнить диагноз.
Чтобы отделить внебольничную пневмонию от туберкулеза, опухолей, аллергии и обструктивной болезни легких, проводят дифференциальную диагностику:
- УЗИ легких покажет жидкость внутри плевральной полости и ее характер, опухоли.
- Серодиагностика определит вид микроба, который вызвал болезнь.
- Проба на туберкулез исключит либо подтвердит это заболевание.

Лечение внегоспитальной пневмонии
По протоколу терапию начинают с антибиотиков. Они убивают микробы и помогают избежать осложнений. После применяют средства, которые выводят мокроту и убирают симптомы патологии. Особенности лечения:
- Внегоспитальная пневмония у грудных детей и пожилых требует лечения в стационаре.
- Если болезнь имеет легкое течение, терапию проводят дома.
- Больному показан постельный режим, много теплой жидкости (2,5–3 л за сутки). Основа меню – протертые каши на воде, овощи и фрукты.
- Физиопроцедуры улучшают общее состояние больного, снимают симптомы пневмонии, ускоряют выздоровление. Их проводят курсом в 10–12 сеансов.
Клинические рекомендации по лечению внебольничной пневмонии у взрослых:
- Больного срочно госпитализируют, если у него возник септический шок. Это главный признак тяжелого состояния. Малые критерии: низкое давление, нарушения сознания, сильная дыхательная недостаточность, одышка и температура ниже 36 градусов. Если есть 2-3 из указанных признаков, больного помещают в стационар.
- Если причина болезни не выяснена, антибиотики используют 10 дней. Когда очаг инфекции находится вне легких, поражение нижнедолевое или течение с осложнениями, лечение продляют до 2-3 недель.
- При острой дыхательной недостаточности пациенту делают оксигенотерапию – особую маску надевают на лицо или область носа, подают воздух с высоким содержанием кислорода.
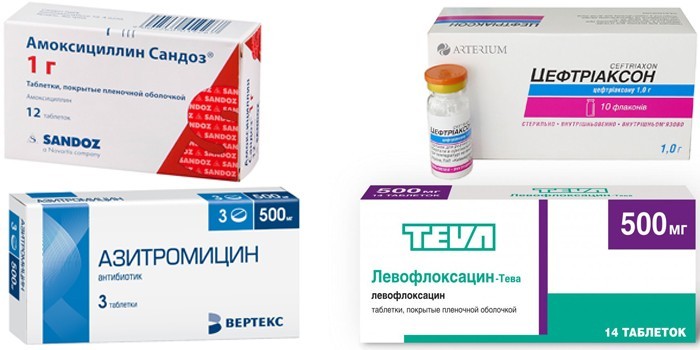
Этиотропное (устраняющее причину) лечение внебольничной пневмонии проводят 7–10 дней антибиотиками таких групп:
- Пенициллины (Амоксициллин). Это основные препараты от инфекции. Лекарства вводят через капельницу. Через 3-4 дня переходят на таблетки. У детей пенициллины применяют при типичной флоре.
- Макролиды (Азитромицин). Их применяют против микоплазмы, легионеллы. Эти же препараты используют при аллергии на пенициллин, у детей до 6 месяцев и при атипичной флоре. В амбулаторных условиях (дома) макролиды принимают перорально.
- Цефалоспорины 3 поколения (Цефтриаксон). Их используют у пожилых людей и при тяжелых осложнениях. Препараты применяют через капельницу или уколы.
- Фторхинолоны (Левофлоксацин). Их назначают на замену другим антибиотикам при домашнем лечении. Препараты используют в таблетках.
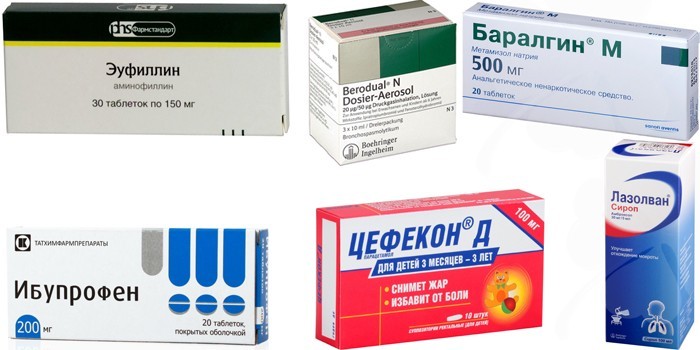
Схему лечения антибиотиками составляют индивидуально по результатам анализов, возрасту и клинической картине. Если через 3 дня больному не стало лучше, лекарство меняют. От симптомов внебольничного воспаления легких помогают такие препараты:
- Бронхолитики – снимают спазм и одышку. Они не эффективны при аллергии. Через капельницу 2 раза в день вводят Эуфиллин. Беродуал применяют через ингаляции небулайзером 4 раза в сутки.
- Анальгетики (Баралгин) – купируют боль. Их применяют в таблетках разово.
- Жаропонижающие средства – сбивают температуру. Взрослым назначают таблетки Ибупрофен, детям – сиропы и свечи на парацетамоле (Цефекон Д). Эти препараты используют при температуре выше 38,5 градусов разово: они мешают работе антибиотиков.
- Отхаркивающие препараты (Лазолван) – выводят мокроту и ускоряют выздоровление. Их используют в виде сиропов 2-3 раза в день. При тяжелом течении болезни их применяют через небулайзер.
Когда температура тела становится нормальной и острые симптомы болезни уходят, пациенту назначают такие процедуры:
- Электрофорез – его проводят с Эуфиллином, чтобы снять спазм бронхов и отек. Новокаин применяют, чтобы убрать сильную боль. Препараты во время такой процедуры быстрее и в большем объеме проникают в кровь. Курс состоит из 10 сеансов по 10–20 минут каждый день.
- УВЧ, или лечение током высокой частоты – снимает отек, уменьшает выработку мокроты и останавливает размножение микробов. Процедуру делают в остром периоде, но без температуры. Курс состоит из 10–12 сеансов по 8–15 минут.
Профилактика
Чтобы предотвратить развитие внебольничной пневмонии, соблюдайте такие рекомендации:
- Закаляйте организм: делайте контрастный душ, обливайтесь холодной водой.
- Принимайте курсами препараты, которые укрепляют иммунитет: Иммунал, Гриппферон.
- Гуляйте на свежем воздухе и занимайтесь спортом.
- Введите в рацион овощи и фрукты.
- Не переохлаждайтесь.
- Вовремя лечите болезни зубов, уха, горла и носа.
- Откажитесь от сигарет и алкоголя.
- Не ходите в людные места во время эпидемий ОРВИ.
Хорошей мерой профилактики внебольничной пневмонии являются вакцины от пневмококка и гриппа. Их лучше сделать до наступления холодов. Процедура нужна таким группам людей:
- Пожилые, беременные, дети до 10 лет.
- Лица, у которых есть хронические болезни сердца и легких.
- Сиделки в домах престарелых и сотрудники больниц.
- Члены семей групп риска.

Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
