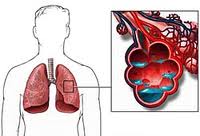
Определение
Кардиогенный отек легких — чрезвычайно опасное неотложное состояние, возникающее вследствие острой левожелудочковой недостаточности. Быстро нарастающее гидростатическое давление в малом круге кровообращения приводит к патологическому пропотеванию жидкости в легочную ткань, а затем и в альвеолы.
Наиболее часто кардиогенный отек легких развивается на фоне:
• артериальной гипертензии (гипертонического криза);
• острого инфаркта миокарда;
• обширного постинфарктного кардиосклероза;
• нарушений сердечного ритма;
• пороков сердца.
Различают 2 фазы острой левожелудочковой недостаточности (ОЛЖ).
1. ИНТЕРСТИЦИАЛЬНЫЙ ОТЕК ЛЕГКИХ характеризуется инфильтрацией всей легочной ткани. Набухание периваскулярного и перибронхиального пространств резко ухудшает газообмен между воздухом альвеол и кровью. Клинически эта фаза соответствует сердечной астме (СА) и проявляется ощущением нехватки воздуха, потребностью больного занять положение сидя, сухим кашлем, выраженной инспираторной одышкой. Аускультативно в легких выслушиваются нарастающие сухие хрипы, влажных хрипов мало или их нет.
2. Развитию АЛЬВЕОЛЯРНОГО ОТЕКА ЛЕГКИХ способствует остающееся повышенным гидростатическое давление в системе малого круга кровообращения, что приводит к дальнейшему пропотеванию жидкости из интерстициальной ткани в альвеолы. В этой стадии характерно образование чрезвычайно стойкой белковой пены, буквально затопляющих альвеолы, бронхиолы и бронхи. Клинику альвеолярного отека легких характеризуют ортопноэ, инспираторная (редко-смешанная) одышка; число дыхательных движений больше 30 в минуту, кашель с пенистой мокротой, в особо тяжелых случаях окрашенной находящимися в транссудате эритроцитами; распространенный цианоз слизистых и кожных покровов, обилие влажных хрипов в легких, зачастую слышных на расстоянии. Кожные покровы покрыты обильным холодным потом, выявляется тахикардия, выслушивается ритм галопа.
Основные принципы лечения отека легких
Последовательность лечебных мероприятий при ОЛ, независимо от причины и состояния гемодинамики, должна быть следующей (рис. 4):
1. Придать положение сидя (умеренная гипотония не является противопоказанием);
2. Обеспечить постоянный доступ в вену (катетер);
3. Морфин 1% 0,5-1,0 в/венно
4. Ингаляция кислорода с парами спирта
При назначении Морфина и определении его дозы необходимо учитывать возраст, состояние сознания, характер дыхания, частоту сердечных сокращений. Брадипноэ или нарушение ритма дыхания, наличие признаков отека мозга, выраженный бронхоспазм, являются противопоказанием к его применению. При брадикардии введение Морфина следует сочетать с Атропином 0,1% 0,3-0,5 мл.
При повышенных или нормальных цифрах артериального давлениянаряду с общими мероприятиями, терапию следует начинать с сублингвального применения Нитроглицерина (1-2 т. каждые 15-20 минут) или распыления во рту Изокета (Изосорбида динитрата). В условиях врачебной бригады, а тем более БИТ или бригады кардиологического профиля целесообразно капельное внутривенное применение Перлинганита или Изокета, что позволяет осуществлять контролируемую периферическую вазодилатацию. Препарат вводится в 200 мл изотонического раствора. Начальная скорость введения 10-15 мкг/мин с последовательным увеличением ее каждые 5 минут на 10 мкг/мин. Критерием эффективности дозы является достижение клинического улучшения при отсутствии побочных эффектов. Систолическое АД не должно быть снижено менее 90 мм рт.ст.
Назначая нитраты, следует помнить, что они относительно противопоказаны у больных с изолированным митральным стенозом и стенозом устья аорты, и должны применяться лишь в последнюю очередь и с большой осторожностью.
Эффективно при ОЛ применение мочегонных средств, к примеру Лазикса, Фуросемида, в дозе 60-80 мг (до 200 мг) болюсом. Уже через несколько минут после введения, наступает венозная вазодилатация, что ведет к снижению притока крови в систему малого круга кровообращения. Через 20-30 минут присоединяется диуретический эффект Фуросемида, что ведет к снижению ОЦК и еще большему уменьшению гемодинамической нагрузки.
При сохраняющейся гипертензии и психическом возбуждении, быстрый эффект может быть достигнут внутривенной инъекцией Дроперидола. Этот препарат обладает выраженной внутренней α-адренолитической активностью, реализация которой способствует снижению нагрузки на левый желудочек путем уменьшения общего периферического сосудистого сопротивления. Дроперидол вводится в дозе 2-5 мл в зависимости от уровня АД и веса пациента.
Не следует применять при отеке легких Эуфиллин, даже при имеющихся признаках бронхиальной обструкции, т.к. эта обструкция связана не с бронхоспазмом, а с набуханием перибронхиального пространства, а риск повышения потребности миокарда, при введении Эуфиллина, в кислороде, гораздо выше, возможного полезного эффекта.
На фоне низких цифр артериального давленияотек легких чаще всего протекает у больных с распространенным постинфарктным кардиосклерозом, при обширных повторных инфарктах миокарда. Гипотензия также может быть результатом некорректной медикаментозной терапии. В этих случаях возникает необходимость в применении негликозидных инотропных средств (см. рис. 7).
После стабилизации систолического АД на уровне не ниже 100 мм рт.ст. к терапии подключаются диуретики и нитраты.
Медикаментозная терапия брадисистолических аритмий (атриовентрикулярная или синоатриальная блокады, отказ синусового узла) у больных с отеком легких также представляется опасной: применение атропина и β-адреностимуляторов с целью увеличения ЧСС, способно привести к развитию фатальных нарушений сердечного ритма. Средством выбора в этих случаях является временная электрокардиостимуляция на догоспитальном этапе.
Применение сердечных гликозидов при отеке легких, допустимо лишь у больных с тахисистолией на фоне постоянной формы мерцания предсердий.
Если после купирования аритмии сохраняются признаки левожелудочковой недостаточности, необходимо продолжить лечение отека легких с учетом состояния гемодинамики.
Лечение отека легких на фоне острого инфаркта миокарда осуществляется в соответствии с изложенными принципами.
Критериями купирования отека легких, помимо субъективного улучшения, являются исчезновение влажных хрипов и цианоза, уменьшение одышки до 20-22 в минуту, возможность больного занять горизонтальное положение.
Больные с купированным отеком легких госпитализируются врачебной бригадой самостоятельно в блок (отделение) кардиореанимации. Транспортировка осуществляется на носилках с приподнятым головным концом.
• отсутствие клинического эффекта от проводимых лечебных мероприятий;
• отек легких на фоне низкого артериального давления;
• отек легких на фоне острого инфаркта миокарда;
• аритмогенный отек легких;
• в случаях осложнений терапии.
Морфин применяют при остром отеке легких.
1) при отравлении метанолом; (?) Спирт этиловый
Spiritus aethylici (sol) 70%
D.s для обработки корнев каналов
Согрев, вяжущ (↑ конц), противомикроб (↓конц), 20% в/в, антидот при отрав метил спиртом
2) Н2 – гистаминоблокатор при язвенной болезни желудка;
Cordiamini 1 ml D.t.d. N. 10 in ampull.
S. По 1 мл подкожно
Аналептик, смешан механизм
1. Зависимость фармакологического эффекта от дозы действующего вещества. Виды доз. Широта терапев-тического действия лекарств. Биологическая стандар-тизация.
11.Зависимость фармакологического эффекта от дозы действующего вещества. Виды доз. Широта терапевтического действия лекарств. Биологическая стандартизация.
Дозы фармакологического вещества
Отек легких при высоком давлении. Лечение отёка лёгких и сердечной астмы

Лечение отёка лёгких и сердечной астмы
#image.jpgВ терапии отека легких и сердечной астмы надо различать неотложные мероприятия для купирования отека или астмы и меры, не имеющие экстренного характера и применяющиеся лишь для усилении эффективности средств первой группы, а профилактики отеки легких.
К средствам первой группы относятся гапглноблокаторы (при систолическом артериальном давлении не ниже 100 мм Hg), морфин, противопенпая терапия, сердечные глюкозиды.
Внутривенное введение новурпта или других быстродействующих мочегонных, а также преднизолопа, диафиллина и др. следует отнести к средствам второй группы.
На одно из первых мест среди средств, купирующих отек легких и сердечную астму, следует поставить ганглиоблокаторы (пентамин, гексоний, арфонад и др.) Ганглиоблокаторы для лечения отека легких были применены еще в 1952 г. (цит. по А. Лазарис и И. А. Серебровскому), но вошли в широкую практику лишь в последние годы (Р. Н. Лебедева, В. П. Осипов, 1965; О. Б. Руднева, 1965; А. В. Виноградов, Т. Д. Цибекмахер, 1966; Э. В. Земцовский, Я- Л. Сегал, 1967; Г. М. Цыганков,
Применять ганглиоблокаторы при отеке легких или сердечной астме можно только при повышенном или нормальном исходном артериальном давлении. Если исходное систолическое давление ниже 100 мм Hg, применение ганглиоблокаторов недопустимо, так как может привести к коллапсу, из которого больного не удастся вывести. Применяя ганглиоблокаторы, необходимо заранее наладить медленное внутривенное капельное вливание 5—10% глюкозы (для применения вазопрессорной терапии в случае возникновения затянувшейся гипотонии в ответ на ганглиоблокаторы). При снижении давления до намеченных цифр (90—80 мм Hg при нормальном исходном систолическом давлении или до 100—120 при высоком систолическом давлении) не следует сразу же применять вазопрессоры (эта ошибка
Депонирование крови на фоне гипотонии безопасно осуществлять путем наложения турникетов на конечности.
Другим эффективным средством для купирования сердечной астмы и отека легких (до применения ганглиоблокаторов— наиболее эффективное средство) является морфин (С. Г. Вайсбейн, 1957; Luisada, Rosa, 1964, и др.). Морфин при этом вводится подкожно в виде 1% раствора по 1—2 мл или внутривенно 1 мл. Лечебный эффект наступает через несколько минут. Несмотря на частое применение морфина, механизм его действия при отеке легких и сердечной астме остается неясным. Предполагают, что благоприятное действие морфина при этих состояниях связано со снижением основного обмена и угнетением дыхательного центра (Luisada, Rosa, 1964), снижением общего периферического сопротивления, массы циркулирующей крови и венозного возврата (Nenney et al. 1966; Messer. 1966; Pur-Shariari et al. 1967), снижением в части случаев артериального давления (Thomas et al. 1965). В связи с этим имеется определенный риск применения морфина при пониженном артериальном давлении. Одновременно с морфином обыкновенно вводят раствор атропина (0,1% 0,5—1,0) для предотвращения его ваготропного действия и чрезмерного угнетения дыхательного центра. Кроме того, атропин оказывает спазмолитическое действие на бронхиальную мускулатуру и снимает бронхоспазм, в части случаев сопровождающий сердечную астму.
Учитывая побочные явления, связанные с применением морфина (угнетение дыхательного центра, тошнота, рвота, парез желудочно-кишечного тракта), применению ганглиоблокаторов (при отсутствии гипотонии) следует отдать предпочтение.
Препаратом, безусловно, эффективным во время приступа сердечной астмы или при отеке легких, является строфантин (или другие быстродействующие сердечные глюкозиды) (А. С. Сметнев и сотр. 1964; А. В. Виноградов, 1965, и др.). Клинический опыт указывает на эффективность строфантина при инфаркте миокарда, осложненном острой сердечной недостаточностью, хотя экспериментальные наблюдения ставят под сомнение целесообразность его применения (Luisada, Rosa, 1964). Строфантин вводят внутривенно, лучше капельно (0,05% по 0,25 в 100—200 мл 5—10% раствора глюкозы один раз в сутки или повторно с интервалами в 8—12 часов). Мы применяли строфантин таким способом, с интервалами в 8—12 часов, у 33 человек с отеком легких или сердечной астмой (одновременно с другими препаратами — ганглиоблокаторами, морфином и др.) и не видели каких-либо осложнений от такой терапии. Учитывая необходимость быстрого эффекта при отеке легких и сердечной астме, строфантин в этих случаях приходится иногда вводить не капельно, а струйно.
Выраженный эффект при лечении отека легких дает проти- вопенная терапия, предложенная Luisada в 1950 г. Наиболее часто для этой цели употребляют спирт и силиконовые препараты, которые обладают свойством пеногашения. Кроме того, спирт обладает способностью дубления, что ведет к уменьшению проницаемости альвеолярных стенок. Спирт может быть подведен к альвеолам тремя путями: внутривенным введением, ингаляцией, и введением в трахею.
Для борьбы с пенообразованием применяются также другие вещества—10% коллоидный раствор силикона в воде, 10% спиртовой раствор антифомсилона (А. П. Зыско и сотр. 1966; А. П. Зыско, М. Я- Руда, 1968; Luisada, Rosa, 1964). При этом эффект наступает значительно быстрее, чем от ингаляции спирта. Противопенная терапия показана во всех случаях отека легких.
Медицинские Инструкции
На нашем сайте Вы сможете найти медицинские инструкции более чем к 20 тыс. лекарственным препаратам!
Все инструкции классифицированы по фармакологическим группам, активному веществу, форме, показаниям, противопоказаниям, способу применения и взаимодействию.
