
Под мелкоклеточным раком понимают злокачественную опухоль, которая сопровождается агрессивным общеклиническим течением, а также распространением метастаз. Мелкоклеточный рак вызывает метастазы, которые стремительно распространяются по организму. Согласно статистике мелкоклеточный рак легкого составляет до 25 % от всех существующих видов рака легких. Существует мнение, что данная форма рака не что иное, как системная болезнь, в течение которой уже на ранних стадиях в лимфоузлах практически всегда появляются метастазы. Метастазы поражают от 90% до 100% внутригрудных лимфатических узлов, от 15% до 50% печени, от 16% до 54% надпочечников, от 28% до 45% костей и несколько реже — от 15% до 22% — головного мозга.
По последним исследованиям, мелкоклеточный рак легкого встречается у 18% больных раком, среди которых большинство больных — это мужчины (93%) и 7% — женщины. Возраст от 40 до 60 лет считается пиком заболеваемости данной формы рака (72.5%), однако люди пожилого и молодого возрастов поражаются с одинаковой частотой.
Мелкоклеточный рак легкого практически не имеет симптомов до тех пор, до того момента пока опухоль будет формироваться в лёгких. Опухоли могут вызывать общие симптомы, которые сложно связать с таким тяжелым заболеванием: кашель, сиплое дыхание, болезненные ощущения в груди, иногда на более поздних стадиях — кашель с кровью. На более поздних стадиях, в особо трудных случаях, когда рак легкого распространился уже на другие органы, симптоматика может иметь следующие проявления: головная боль, хриплость в голосе, болезненные ощущения в спине, затруднения при глотании и т.д.
Особое значение при распознавании заболевания занимает процесс метастазирования, которая в будущем будет определять выбор будущей тактики лечения. Прежде всего, диагностируя мелкоклеточный рак легкого, производится подтверждение предполагаемого диагноза, далее проводится томография мозга, в области грудной клетки пациента, а также сканирование костной массы.
Химиотерапия – наиболее востребованный метод лечения
Химиотерапия – это лечение мелкоклеточного рака легкого посредством введения лекарственных препаратов, которые пациент принимает путем проглатывания (через рот). Эти лекарственные препараты расходятся по всему организму. Обычно химиотерапия назначается в случае, когда метастазы успели прорасти в другие органы/ткани, кроме легких.
Лечение данной формы рака химиотерапией происходит поэтапно, с отдыхом для организма, чтобы дать возможность реабилитироваться после каждого периода (первый период лечения составляет от четырех до шести курсов химиотерапии). Длительность одного курса химиотерапии длится в среднем от трех до четырех недель. Данный вид лечения не исключает возможность лечения людей пожилого возраста, однако пациенты с ослабленным здоровьем редко получают химию. Лечение мелкоклеточного рака легкого предполагает назначение определенных лекарственных препаратов.


Лучевую терапию можно рассматривать как самостоятельный тип лечения при отказе пациента от хирургического вмешательства либо наличии серьёзных противопоказаний медицинского характера к оперативному типу лечения. Данный вид представляет собой лечение частотным излучением (типа рентгеновского). Зачастую, если назначается лечение мелкоклеточного рака легкого лучевой терапией, то она совмещается с химиотерапией для более эффективного воздействия на лимфоузлы и опухоль.
В случае лечения лучевой терапией общие дозы достигают от 50 до 70 Гр максимум, а облучаются непосредственно зоны регионального метастазирования и сама раковая опухоль.
Также данный вид лечения используется для того, чтобы уменьшить симптомы рака, которые проявляются на поздних стадиях болезни: кровотечения, боли, проблемы с глотанием, а также осложнения, вызванные распространением метастаз в головной мозг. Лучевая терапия назначается после хирургической операции, когда возникает необходимость убить небольшие раковые клетки, которые не смогли удалить во время оперативного вмешательства. Применяется данная форма лечения для облучения головного мозга, а также для предотвращения распространения метастаз. Длительность сеанса лечения составляет всего пару минут, но подготовительные процедуры, а именно размещение больного для прохождения лучевой терапии – существенно дольше. Именно поэтому лечение мелкоклеточного рака легкого достаточно часто проводится в стационаре, ведь терапия длиться несколько недель по одному-два раза на день.
Диагностируя мелкоклеточный рак легкого, достаточно редко в качестве методики лечения останавливаются на хирургическом вмешательстве. Это связывают с тем, что лишь в 1 из 20 случаев данной формы рака встречается опухоль, которая не поразила метастазами лимфоузлы . Только в случае с изолированной опухолью может помочь операция, но чаще всего после нее все равно понадобится лечение мелкоклеточного рака легкого.
Следует отметить, что от своевременного лечения и обнаружения опухоли в полной мере зависит дальнейшая вероятность того, что больной сможет в ближайшее время реабилитироваться. Рак легких не является простой болезнью, поэтому процентное соотношение пациентов, которым удалось полностью вылечиться не слишком обнадеживающее, тем не менее, оперативное вмешательство в общее течение болезни позволяет уменьшить риск появления метастаз. А также способствовать существенно меньшей болезненности для больного.
Не менее важным фактором успешного течения болезни является оперативное проведение диагностики, с последующими этапами полноценного лечения. К которым относят, в том числе, хирургическое вмешательство, лучевую и химиотерапию.
Как правило, если методом лечения определено хирургическая операция, то мелкоклеточный рак легкого чаще всего лечат лобэктомией, так как это является наиболее предпочтительным типом вмешательства при данной форме заболевания. Каждый вид оперативного вмешательства предполагает удаление лимфоузлов, для их дальнейшей основательной проверки.

Диагностировав мелкоклеточный рак легкого на ранней стадии, применяют торакальную хирургию при помощи маленькой видеокамеры: крошечную камеру помещают в грудную клетку через небольшое отверстие и делается несколько маленьких разрезов, чтобы достичь опухоли.
Это злокачественное образование отличается своим агрессивным течением – быстро распространяется, образовывает метастазы на других крупных органах, отдаленных от очага.
Причинами МРЛ могут стать:
Зависимость от никотина;
Неблагоприятная экология окружающей среды;
Перенесенные тяжелые заболевания легких (туберкулез).
Симптомы мелкоклеточного рака легких
На ранних этапах мелкоклеточный рак не дает больному знать о себе, и симптомы практически не наблюдаются. Но как только в легких начинает формироваться опухоль, клинические проявления становятся заметными. Обычно подозрений на рак они не вызывают, так как очень похожи на признаки других заболеваний дыхательных органов.
Самыми распространенными симптомами МРЛ можно назвать:
Боли в области грудной клетки;
Сухой кашель на начальных стадиях и кашель с кровью на поздних;
Сиплое дыхание, хрипота при разговоре.
В тех случаях, когда при МРЛ метастазы начали свое развитие на органах к клиническим проявлениям еще добавляются:
Затруднения при проглатывании пищи;
Хрипота в голосе и др.
Чтобы сделать качественную диагностику МРЛ на начальных этапах, необходима томография легких и сканирование костных тканей.
Лечение мелкоклеточного рака легких
Наиболее эффектным способом лечения больных МРЛ является химиотерапия, выступающая в качестве самостоятельного метода или в сочетании с лучевой терапией или хирургической операцией на легких. Кроме этого, возможно применять отдельно:
Хирургическое удаление раковой опухоли, которое успешно проводится на ранних стадиях;
Лучевую терапию, когда применить оперативное удаление части пораженного органа невозможно.
Химиотерапия при мелкоклеточном раке легкого на ранних стадиях дает очень хорошие результаты. Суть ее заключается в воздействии определенных медицинских препаратов на раковые клетки. Препараты убивают клетки, задерживают их рост и распространение в организме.
Продолжительность жизни при мелкоклеточном раке легких
Из всех онкологических заболеваний, МРЛ выделяется агрессивным течением и ускоренным ростом метастазов. Если не начать лечение на ранних стадиях, то выживаемость больных практически сводится к нулю, т.е. не более 2-3 месяцев. Вовремя начатое лечение может только продлить жизнь в несколько раз с помощью химиотерапии или лучевой терапии.
Нужно отметить, что данное заболевание чаще поражает мужчин.

Автор статьи: Быков Евгений Павлович | Врач-онколог, хирург

5 лучших рецепта от грибка ногтей

Гриб рейши – удивительно полезный гриб от множества заболеваний
В народной медицине имеется много рекомендаций и рецептов лечения рака с применением, в основном, целительных качеств растений. Растения, которые используются в народной медицине для лечения рака, способны сдерживать рост новообразований, уничтожают поражённые клетки и позволяют расти здоровым клеткам.
В структуре онкозаболеваний это одна из самых распространенных патологий. В основе рака легких лежит злокачественное перерождение эпителия легочной ткани и нарушение воздухообмена. Заболевание характеризуется высокой летальностью. Основную группу риска составляют курящие мужчины в возрасте 50-80 лет. Особенность современного.
Рак молочной железы – это самое распространенное онкологическое заболевание у женщин. Актуальность заболевания возросла в конце семидесятых годов прошлого столетия. Болезнь характеризовалась преимущественным поражением женщин в возрасте старше пятидесяти лет.
Рак желудка – это злокачественное перерождение клеток желудочного эпителия. В болезнь 71-95% случаев ассоциируется с поражением стенок желудка бактериями Helicobacter Pylori и относится к распространенным онкологическим заболеваниям людей в возрасте от 50 до 70 лет. У мужчин рак желудка диагностируется на 10-20% чаще, чем у женщин того же возраста.
Рак шейки матки (цервикальный рак) – вирусозависимое онкогинекологическое заболевание. Первичная опухоль – это перерожденная железистая ткань (аденокарцинома) или плоскоклеточный рак эпителия детородного органа. Болеют женщины от 15 до 70 лет. В возрасте от 18 до 40 лет заболевание является значимой причиной ранней смерти.
Рак кишечника – это злокачественное перерождение железистого эпителия преимущественно ободочной или прямой кишки. На первых стадиях характерна вялая симптоматика, отвлекающая от первичной патологии и напоминающая расстройство желудочно-кишечного тракта. Ведущий радикальный метод лечения – хирургическое иссечение пораженной ткани.
У моего мужа обнаружили мелкоклеточный рак лёгких 2 недели назад. Помогите в этом вопросе. Что делать г.Одесса.
Заболеваемость и смертность от мелкоклеточного рака легких во всем мире делают эту болезнь заметной проблемой для здравоохранения. Диагноз основывается на результатах гистологии, для подтверждения проводят иммуногистохимические исследования в сложных случаях. Типичными пациентами являются мужчины старше 70 лет, которые были раньше или являются сейчас заядлыми курильщиками и которые имеют сопутствующие заболевания дыхательной и сердечно-сосудистой систем. Симптомы могут начать быстро проявляться из-за локального внутригрудного роста опухоли, внелегочного отдаленного распространения, паранеопластических синдромов или комбинации этих особенностей [2]. Термин МРЛ впервые введен в 1926 году, когда было признано его эпителиальное происхождение [2].
Эпидемиология
Рак легких является причиной 12 % всех выявленных случаев рака во всем мире и основной причиной смерти от рака в США [4]. МРЛ представляет 13 % всех вновь диагностированных случаев рака легких во всем мире, или более 180 000 случаев в год. В развитых странах распространенность МРЛ снизилась за последние 30 лет, вероятно, из-за антитабачной политики. Ожидается увеличение заболеваемости в странах, где распространенность курения остается высокой [2].
Гистология
Хотя в 95% случаях мелкоклеточный рак развивается в легких, он также может возникать во внелегочных участках, включая носоглотку, желудочно-кишечный тракт и мочеполовой тракт. 11-13 Мелкоклеточный рак, как легочный, так и внелегочный, имеющие сходное клиническое и биологические течение, склонны к быстрому метастазированию [3].
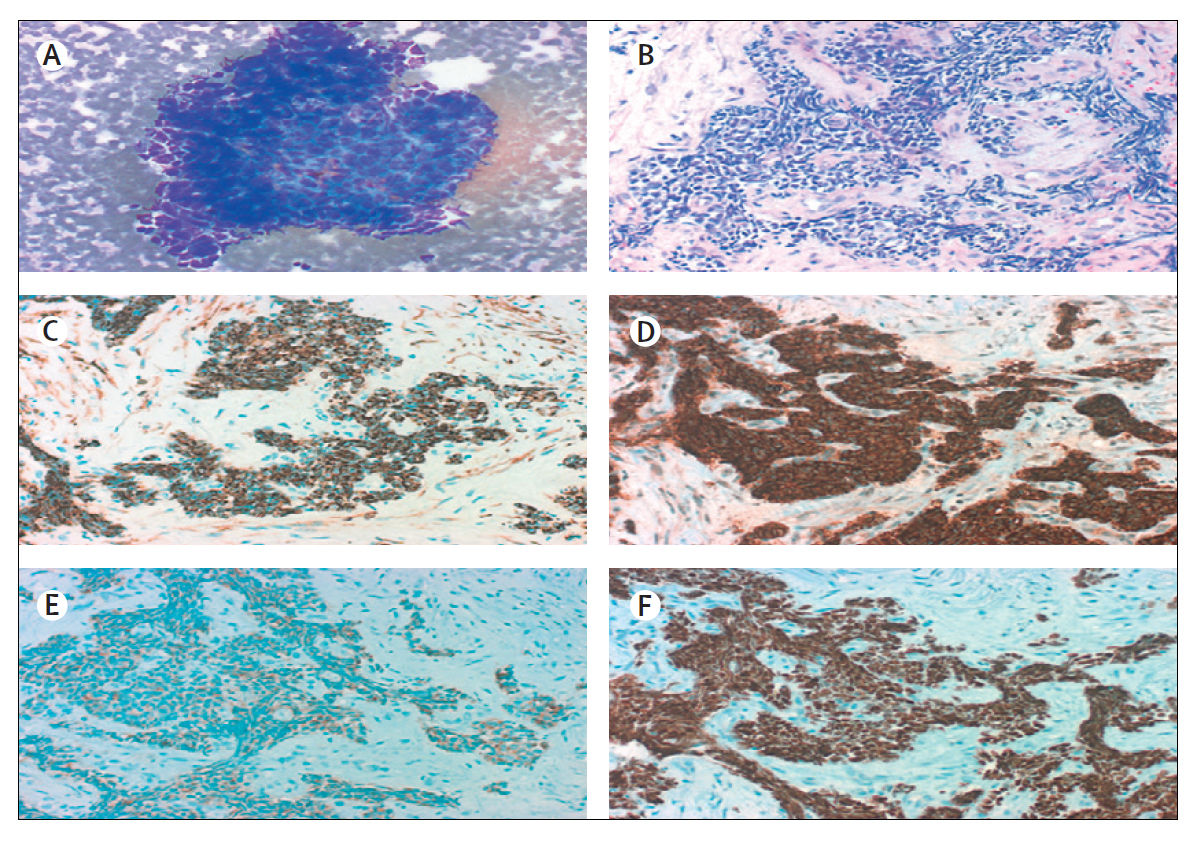
(A) При типичном МРЛ клетки маленькие (обычно меньше, чем размер трех маленьких лимфоцитов) с небольшим количеством цитоплазмы, ядра мелкозернистые, ядрышки отсутствуют (окраска Дифф — Квик, увеличение ×200).
(B) Клетки могут быть круглыми, овальными или веретенообразными, и клеточная стенка видна редко. Группы клеток могут формировать розетки. В опухоли часто определяются некрозы (окраска гематоксилином и эозином, увеличение × 200).
При иммуногистохимии результаты для (C) CK-7, нейроэндокринных маркеров (D) CD56 и (E) синаптофизина; и (F) TTF-1 положительны.
Все фотографии предоставлены с разрешения М. Праета и Л. Фердинанде, Гентский университет, Бельгия.
МРЛ можно заподозрить при наличии определенных симптомов и признаков. Для подтверждения диагноза требуются гистологические и цитопатологические исследования. Образцы из первичной опухоли, лимфатических узлов или других метастатических участков получают с помощью бронхоскопии или тонкоигольной аспирационной пункционной биопсии (ТАПБ). Опухоль растет под слизистой бронхов, и, следовательно, бронхоскопия или исследование мокроты могут не дать результатов. Иммуногистохимические исследования проводятся для подтверждения диагноза в сложных случаях. Тест на нейроэндокринные маркеры, такие как хромогранин, синаптофизин и CD56, также может быть полезным — менее 10 % опухолей МРЛ являются отрицательными для всех нейроэндокринных маркеров. Почти все МРЛ являются иммунореактивными в отношении кератина, антигена эпителиальной мембраны и фактора транскрипции щитовидной железы-1 (TTF-1) [3]. Реакция МРЛ на TTF-1 положительна в 90% случаев. Эпителиальные маркеры, такие как цитокератины, обнаруживаются во многих опухолях МРЛ и помогают отличить их от лимфом и других маленьких круглых опухолей. Но отличить мелкоклеточный от немелкоклеточного с помощью маркеров трудно [2].
Первыми описали отчетливые клинические особенности МРЛ Watson и Berg: центральное расположение на рентгенографии грудной клетки, тенденцию к раннему распространению, высокую чувствительность к химиотерапии и высокую частоту метастазов при вскрытии. Симптомы начинают проявляться, как правило, в течение 8–12 недель. Наиболее частыми симптомами являются кашель, хрипы, одышка, кровохарканье, вызванное локальным внутрипульмональным ростом опухоли; симптомы, обусловленные внутригрудным распространением на стенку грудной клетки, верхней полой веной или пищеводом, боль, усталость, анорексия и неврологические жалобы, вызванные отдаленное распространение и паранеопластические синдромы [2].
Предпочтительными участками для метастазирования являются мозг, печень, надпочечники, кости и костный мозг. МРЛ является наиболее частой причиной паранеопластических синдромов. Эти синдромы следует активно исключать всякий раз, когда у пациента проявляются какие-либо из их признаков. Наиболее частыми проявлениями синдромов со стороны эндокринной системы являются синдром неадекватного антидиуреза и синдром Кушинга. Известно о субклинических проявлениях обоих. Дерматологические аномалии, специфически связанные с МРЛ, включают приобретенный тилоз, трипальные пальмы и эритему. Редкими проявлениями являются дерматомиозит, гипергликемия, гипогликемия, гиперкальциемия и гинекомастия [2,4].
Классификация
Мелкоклеточный рак легкого входит в группу эпителиальных бронхопульмональных нейроэндокринных (НЭ) опухолей. Все НЭ опухоли легкого являются злокачественными новообразованиями и представлены четырьмя основными подтипами [1]:
1) типичный карциноид (ТК);
2) атипичный карциноид (АК);
3) крупноклеточный НЭ рак (КНЭР);
4) мелкоклеточный рак (МРЛ).
При этом ТК и АК являются высокодифференцированными нейроэндокринными опухолями с низкой степенью злокачественности (G1 и G2), а КНЭР и МРЛ — это низкодифференцированные нейроэндокринные опухоли с высокой степенью злокачественности (G3) [1,4].
Оценка распространенности опухолевого процесса влияет на решение о назначении терапии. После морфологического подтверждения диагноза (бронхоскопия с биопсией, трансторакальная пункция, биопсия метастатических узлов) проводится компьютерная томография (КТ) грудной клетки и брюшной полости, а также КТ или магнитно-резонансная томография (МРТ) головного мозга (с контрастированием) и сканирование костей [1,4].
Классификация, по которой выделяют пациентов с локализованным и распространенным мелкоклеточным раком легкого актуальна [1].
Локализованная стадия — опухоль занимает одну половину грудной клетки с регионарными метастазами в лимфоузлы корней легких с обеих сторон, с метастазами в надключичные узлы и лимфоузлы средостения, а также с выпотом в плевральной полости с этой же стороны.
Распространенная стадия — процесс, выходящий за пределы локализованного. Наличие М1 — это всегда распространенная стадия.
Лечение МРЛ
Распространенная стадия
Первая линия химиотерапии. В течение последних десяти лет комбинации ЕР или ЕС (этопозид + цисплатин / карбоплатин) является стандартом для лечения пациентов с МРЛ. Доказано, что противоопухолевая активность данного лечения при распространенном МРЛ составляет 60–78 % (полный эффект — у 10–20 % больных). Медиана выживаемости — 7,3–11,1 мес. Большинство новых режимов современной химиотерапии основыввется на комбинации ЕР (или ЕС) или путем замены этопозида на другое средство [1].
Вторая линия химиотерапии. Несмотря на высокую чувствительность МРЛ к химио- и лучевой терапии, в большинстве случаев приходится сталкиваться с рецидивом заболевания. В такой ситуации выбор дальнейшей лечебной тактики (химиотерапия второй линии) зависит от ответа пациентов на первую линию лечения, интервала времени, прошедшего после ее окончания, и от расположения метастазов [1,4].
У пациентов с рецидивом МРЛ прогноз сомнительный, в особенности при рефрактерном рецидиве. Медиана выживаемости после обнаружения рецидива не превышает 4 месяца. В настоящее время схема CAV стала второй линией лечения МРЛ. Больным с резистентной формой МРЛ назначают химиотерапию второй линии. При этом эффективность отмечается у небольшого процента больных, но применение химиотерапии может стабилизировать болезни и/или замедлить прогрессирование [1].
Третья линия химиотерапии. Эффективность третьей линии химиотерапии распространенного МРЛ остается неизвестной. Больные в третьей линии могут получать таксол, гемцитабин, ифосфамид как в монотерапии, так и в комбинации с цисплатином или карбоплатином. Выживаемость больных с распространенным МРЛ следующая: 1 год после постановки диагноза живут 44 % больных, 1,5 года — 24 %, 2 года — 12 %, 3 года — 6 %, от 3,5 до 5 лет — 4 % больных [1].
Локализованная стадия МРЛ
Лучевая терапия МРЛ
Применяется у пациентов с локализованной и распространенной стадиями болезни. В результате отмечается регрессия опухоли в 60–80 % случаях, но отдельно от химиотерапии не увеличивает продолжительность жизни из-за появления отдаленных метастазов. Без облучения локальное прогрессирование болезни встречается у 80 % больных с локализованным МРЛ, получавших только химиотерапию. Лучевая терапия также проводится у больных с распространенной стадией (при метастазах в кости, в мягкие ткани, мозг). При появлении метастазов в мозге ЛТ является основным методом лечения. Химиолучевая терапия улучшает результаты лечения и увеличивает продолжительность жизни [1,4].
Профилактическое облучение мозга
Метастазы в головной мозг появляются у 20–30 % пациентов к моменту установления диагноза МРЛ и часто протекают бессимптомно. Иногда появление метастазов в головном мозге является первым симптомом МРЛ. Профилактическое облучение (ПОМ) показано больным с невыявленными метастазами в мозге, т. к. шансы на появление их в ближайшие 1,5–2 года достигают 70 % [1].
Таргетная терапия МРЛ
Молекулярно-генетические механизмы МРЛ разнообразны и пока недостаточно изучены. Для МРЛ характерны делеция хромосомы 3р, мутации гена р53, экспрессия Bcl-2, активация теломеразы и немутантного c-kit у 75–90 % пациентов. При МРЛ наблюдаются и другие молекулярные нарушения: экспрессия VEGF, потеря гетерозиготности хромосом 9р и 10q у большинства пациентов. Аномалии KRAS и р16 при МРЛ относительно редки. Многие таргетные препараты были изучены при МРЛ, но это не изменило клинические подходы и возможности терапии этого заболевания [1,2].
Хирургическое лечение МРЛ
Хирургическое лечение является доказанным методом выбора только у пациентов с I стадией болезни. Операция возможна у больных МРЛ и со II стадией, но клинических исследований недостаточно. При I стадии МРЛ 5-летняя выживаемость после операции — 48–50 %, а при II стадии — 32–39 %. Хирургическое лечение МРЛ также возможно у пациентов с неуточненным морфологичеким диагнозом и при наличии смешанных форм (с мелкоклеточным и немелкоклеточным компонентами). Во всех случаях через 2–3 нед. после оперативного вмешательства необходимо проведение адъювантной ХТ (4 курса с интервалами 3–4 нед.). Схемы адъювантной ХТ: этопозид + карбоплатин или этопозид + цисплатин [1].
Источники:
1. Бычков М.Б., Горбунова В.А. Клинические рекомендации по диагностике и лечению больных раком легкого // М.: Общероссийский союз общественных объединений ассоциация онкологов России. – 2014.
2. Fennell D. A. et al. Small-cell lung cancer //Lancet (London, England). – 2011. – Т. 378. – №. 9804. – С. 1741-1755.
3. Kalemkerian G. P. et al. Small cell lung cancer //Journal of the National Comprehensive Cancer Network. – 2013. – Т. 11. – №. 1. – С. 78-98.
4. Kalemkerian G. P. et al. NCCN guidelines insights: Small cell lung cancer, Version 2.2018 //Journal of the National Comprehensive Cancer Network. – 2018. – Т. 16. – №. 10. – С. 1171-1182.
