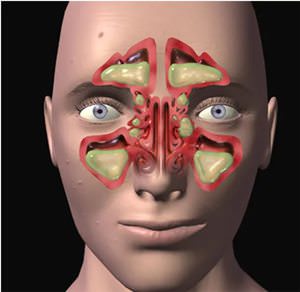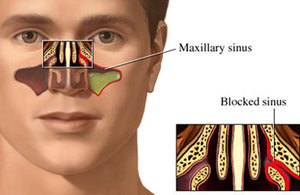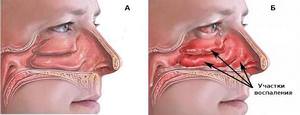
Гнойные носовые выделения имеют неприятный запах, которого в норме не должно быть. На вид они представляют собой жидкость вязкой консистенции жёлто-зелёного или коричневатого цвета. Начинаются выделения гноя из носовых пазух по различным причинам, но, как правило, это является симптомом какой-то патологии, воспаления. Гной — жидкость, богатая белком, она состоит из мёртвых лейкоцитов, которые погибли при борьбе с бактериальной инфекцией. В гное присутствуют бактерии, от которых появился воспалительный процесс.
- Гной в носу
- Гнойный гайморит
- Виды и признаки гнойного гайморита
- Лечение острого гнойного гайморита
- Прокол гайморовых пазух
- Терапия хронического гнойного гайморита
Гной в носу
Выделения из носа могут появиться при вирусных или бактериальных заболеваниях верхних дыхательных путей, сопровождающиеся осложнением и затруднительным лечением. Если у вас выделяется гной из носа, немедленно обратитесь к врачу, чтобы он вас обследовал, поставил точный диагноз и назначил подходящее лечение.
Причины появления: гнойный ринит или синусит, фурункул в носу. Развиться эти инфекции могут от факторов:
- аденоиды,
- аллергия,
- верхнечелюстные патологии,
- в носу инородное тело,
- искривление носовой перегородки,
- наследственность,
- переохлаждение,
- полипы в носу,
- слабый иммунитет,
- травмы носовой полости.
Если гной появился в носу, это является сигналом о серьёзном воспалительном процессе. Состояние очень опасное, потому что очаг воспаления располагается на очень близком расстоянии с тканями головного мозга, органами зрения и слуховой трубой. Гнойные воспаления могут прорваться наружу и в полость черепа или ткани лица. В результате разовьётся отёк и будут присутствовать болезненные ощущения в области век, губ и щёк.
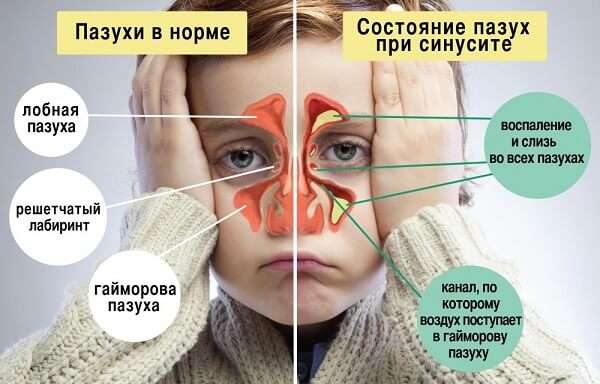
Гнойный гайморит
При благоприятных условиях бактерии живут и размножаются длительное время. А хорошую атмосферу для их жизнедеятельности создаёт замкнутое пространство в гайморовых пазухах. Соустья, которые соединяют гайморовые пазухи и полость носа, сужаются или нарушены функции ресничек и носовой секрет не выводится — это может стать причиной острого гнойного гайморита.
Экссудат — образования гноя при бактериальной инфекции. Отёк слизистой развивается оттого, что проницаемость мелких сосудов носовой полости и околоносовых пазух повышается. Соустье перекрывается, и гайморовая полость становится закрытым резервуаром, в котором скапливаются бактерии, выделяющие гной.
Виды и признаки гнойного гайморита
Главный признак — желтоватые или зеленоватые выделения из носа, заболевание носит острый и хронический характер. Острая форма длится менее месяца, симптомы — умеренные или тяжёлые:

боль и покраснения в области гайморовых пазух,- гнойные выделения из носовой полости,
- головная боль,
- заложенность носа,
- высокая температура,
- слабость и усталость от интоксикации,
- в зоне гайморовых пазух или надбровными дугами чувствуется давление и переполненность.
Гнойный гайморит очень похож по своим симптомам с острым вирусным воспалением гайморовых пазух, но протекает гнойный гайморит по-другому. После первоначального улучшения состояние ухудшается: выделения из носа усиливаются, появляется кашель и лихорадка. Поднимается высокая температура и мучают гнойные выделения из носа. Это длится в течение последних трёх дней, само заболевание протекает не меньше десяти дней. Бактериальный гайморит доказывает кашель, он появляется вследствие того, что по задней стенке глотки стекает слизь.
Хроническая форма определяется по длительности протекания заболевания. Если симптомы продолжаются длительное время (до 12 недель), это уже не острое заболевание, а хроническое. Проявления у него не так остро выражены, иногда они бывают минимальными или незаметными. Бывает, единственный признак гнойного хронического гайморита — гнойные выделения из носовых пазух. Точный диагноз устанавливает врач оториноларинголог. Если у вас появляются подозрительные симптомы, которые не проходят, а повторяются, то вам следует обратиться к специалисту.
Лечение острого гнойного гайморита
Лечится острый гнойный гайморит давно и эффективность его доказана на практике, делает назначение лечения специалист:
- Антибиотики.
- Деконгестанты — сосудосуживающие препараты, уменьшают отёчность слизистой, помогают вывести носовой секрет из пазух.
- Промывание гайморовых пазух солевыми растворами, уменьшают вязкость носового секрета и улучшают его дренаж.
Антибиотик. Обязательное применение при лечении острого одностороннего или двустороннего гнойного гайморита. Он убивает бактериальную инфекцию, которая вышла из-под контроля. Без антибиотиков вылечиться от гнойного гайморита нельзя, иначе могут быть осложнения: абсцессы, поражения костной ткани и т. д.
Назначается детям и взрослым комплекс Амоксициллина и клавулановой кислоты. При непереносимости применяют макролиды: Кларитромицин или Азитромицин. К антибиотикам второй линии обращаются, если первоначальное лечение не дало результатов.

Цефалоспорины — обладают химиотерапевтической активностью и вызывают лизис клеток. Продаются под названиями: Панцеф, Супракс, Иксим Люпин, самый популярный Цефтриаксон.- Фторхинолоны — антибиотик широкого спектра действия, обладает противомикробной активностью. Запрещено применять детям в возрасте до 18 лет, так как они могут нарушить рост хрящевой ткани.
Прокол гайморовых пазух
В некоторых случаях такая процедура просто необходима. Это делается при тяжёлых процессах, если заболевание воспаления зашло слишком далеко, пазуха переполнилась гноем и могут развиться осложнения. Если ждать результатов от стандартного лечения нет времени. Из-за промедления могут возникнуть серьёзные последствия, а это считается главной опасностью при лечении острого гнойного гайморита.
Сделав прокол или пункцию, врач быстро промывает пазуху и дальнейшее распространение инфекции и она не переходит на близлежащие ткани. Но такая необходимость существует не всегда.
Терапия хронического гнойного гайморита
Здесь подход к заболеванию другой и антибиотики не всегда эффективны. Их назначают только при ярко выраженной интоксикации при высокой температуре. Препараты подбираются как при остром воспалении, курс лечения длится около месяца, с учётом результата анализа на посев из гайморовых пазух. А также назначаются деконгестанты и делаются солевые растворы для промывания.
В некоторых случаях делать схему лечения можно с помощью дополнительных растительных или гомеопатических препаратов: Синупрет, Делуфен, Эуфорбиум, Циннабсин. Если проводить курс лечения лизатами — это как вакцина, избавит вас от длительно протекающей инфекции. Препараты: Бронхо-Мунал, Бронхо-Ваксом.
Гнойный гайморит не следует лечить народными методами и средствами. При таком заболевании прогревания категорически запрещены, а ингаляции проводятся без теплового воздействия. Разрешается из народных методов проводить только фитотерапию.
Если образовался гной в носу, то чаще всего это свидетельствует о воспалении придаточных пазух. Бактериальные инфекции носовых полостей требуют срочного лечения. А в запущенных формах они могут спровоцировать такие опасные заболевания, как менингит или сепсис.
Однако гнойные выделения из носа являются признаком и ряда других заболеваний носоглотки или системных инфекций, их терапия в каждом конкретном случае значительно отличается.
Признаки воспаления придаточных пазух и слизистых носа
Появление из носа желто-зеленых или зеленых вязких соплей — это признак гнойного воспалительного процесса в придаточных пазухах (синусита ). Среди синуситов чаще всего встречается гайморит, но может возникать фронтит, этмоидит.
Кроме течения вязкого желто-зеленого секрета, наблюдаются головная боль, которая усиливается при наклонах головы, повышение температуры тела, боль лицевых костей в области пазух.
Похожие симптомы наблюдаются при вазомоторном рините. При этом начинается обычный насморк с прозрачными соплями, но затем (на 6-8 день) на слизистых поселяется патогенная микрофлора, и из носа уже текут зеленые выделения. Происходит инфицирования слизистых носовых ходов, гнойные массы подсыхают, приводят к образованию пробок.
Синуситам более подвержены взрослые пациенты, а вазомоторный ринит чаще наблюдается у детей.
Лечение синуситов
Гнойные процесс в придаточных пазухах требуют срочной терапии, так как застой гноя может спровоцировать попадание бактериальной инфекции в кровь, в следствие чего возникают опасные осложнения: сепсис, менингит и др.
Перед началом лечебных процедур следует проконсультироваться с ЛОР-врачом, который назначит необходимые исследования (сделает рентгенограмму носовых пазух, направит на общий анализ крови, исследование слизи).
В лечении синуситов врачи всегда прописывают антибиотики широкого спектра действия, но самостоятельно их принимать не следует.
Хорошим подспорьем в лечении станут народные средства, промывание носа, инстилляции капель.
В каждой из придаточных полостей носа может собираться гной
При зеленых выделениях обходиться только народными средствами не рекомендуется. Здесь потребуются системные антибиотики и назальные капли с антибактериальными составляющими. Однако травяные снадобья снимут неприятные симптомы, помогут быстро очистить нос, сделают процесс отхождения секрета, пробки более легким.
Так, среди народных методик эффективными в домашних условиях являются:
- Ингаляции над вареным картофелем с содой. Для этого нужно отварить клубни неочищенного картофеля, а затем растолочь их и посыпать сверху 1 ч. л.соды. Дышать над паром по 10-15 минут в день.
- Промывание носа морской солью или обычной кухонной — очень полезная процедура при синуситах.
- Ингаляции над тертым хреном. Для этого нужно потереть на мелкой терке хрен и дышать над ним 5-7 минут.
- Хороший эффект при зеленых соплях дают луковые капли. Для их приготовления берут луковый сок и разводят в соотношении 1:1 с кипяченой водой, а затем закапывают в нос по 2 капли 2 раза в день. К этому средству можно добавлять мед (на 100 мл раствора 1 ч. л. меда).
Народные способы – это эффективное лечение синуситов для женщин при беременности и для детей, так как применение антибиотиков в детском возрасте нежелательно, а будущим матерям и вовсе противопоказано.
При лихорадке нельзя проводить паровые ингаляции, в отличие от сухих прогреваний. Для них используют льняное семя, морскую соль или обычное вареное яйцо. Кухонную соль, семечки и морскую соль греют в микроволновке или на сковородке, а затем заворачивают в х/б ткань. Яйцо предварительно варят, очищают и греют нос.
Кроме обычной кухонной соли или морской, для промывания можно использовать Мирамистин, Фурацилин, Дофин. После процедуры промывания дают носовым ходам просохнуть, затем проводят инстилляцию сосудосуживающих капель: Нафтизина, Галазолина, Отривина, Дляноса, Ксилометазолина.
При синуситах показаны два вида капель в нос:
- Сосудосуживающие препараты, которые применяют после промываний.
- Антибактериальные средства. Их закапывают после очищения носа, но применяют строго по предписанию доктора и не дольше 5-7 дней.
При головных болях показано применение обезболивающих препаратов: Кеторола, Пенталгина.
Для устранения отечности слизистых и освобождения носовых ходов назначают антигистамины: Супрастин, Диазолин, Цетрин, Лоратадин.
Другие причины патологии
Вызывать гнойное течение могут и другие болезни в носоглотке, об их наличии свидетельствуют, помимо выделений из носа, ряд специфических для каждого случая симптомов. Обязательной причиной появления гноя всегда является бактериальное инфицирование.
Среди наиболее часто встречающихся заболеваний после синуситов выделяют:
Заключение
Независимо от причин появления гноя, лечение бактериальной инфекции всегда требует применения антибиотиков. Народные средства и антисептики окажут вспомогательное действие, но вылечить само заболевание не смогут.
Появление насморка многие считают несерьезной проблемой, которая встречается достаточно часто при простуде или аллергической реакции организма. Взрослые нередко пренебрегают лечением и просто ждут самостоятельного излечения. При заболеваниях детей родители пользуются самолечением, применяя различные капли для носа. В некоторых ситуациях могут начаться серьезные осложнения, в результате поражения организма вирусом. Основным сигналом для беспокойства являются гнойные выделения из носа. Характерные признаки указывают на инфекционный процесс в организме, требующий принятия незамедлительных мер для устранения причины патологии.

При попадании болезнетворных микробов на слизистую оболочку носа начинается выделение токсинов. Сильное воспаление приводит к затруднению дыхания через нос. В пазухах начинает накапливаться слизь. Происходит размножение бактерий. Нарушается микрофлора данной области. Носовые проходы забиваются и повреждаются внутренние ткани. Защитная функция организма старается максимально выработать особые иммунные клетки – нейтрофилы, которые являются разновидностью лейкоцитов. Их задачей становится уничтожение болезнетворных микроорганизмов и бактерий чужеродного происхождения. В процессе фагоцитоза (губительного действия) происходит разрушение самих нейтрофилов. На их место приходят аналогичные клетки. Погибшие нейтрофилы, с фрагментами клеток, белков составляют образовавшийся гной.
Причины
Определить именно гнойные выделения из носа можно по внешним признакам. Экссудат определяется темно – желтым или зелено – желтым вязким комком или жидкой слизью того же оттенка. При этом присутствует неприятный запах гнили. Обычный насморк проявляется без характерного запаха. Жидкая консистенция указывает на начальную стадию развития инфекции. При запущенной форме гной становится густым и вязким, присутствуют слипшиеся частицы. Вследствие закупорки носовых проходов и опухания тканей в результате воспаления образуется гноетечение. Причиной становятся заболевания верхних дыхательных путей в результате попадания в организм вирусной, бактериальной или грибковой инфекции.
Гноетечение может стать следствием фурункулеза. При этом наблюдаются гнойные выделения из носа с кровью. Наличие крови указывает на то, что фурункул лопнул. Появляется в результате воспаления волосяной луковицы. Заболевание возникает при попадании бактерий (палочек стрептококка, стафилококка, гемофильной палочки) в данную область. Когда гнойник лопнул, и гной удалился необходимо пройти обследование в клинике, так как палочковидные бактерии могут оставаться в организме и ждать случая для повторной активации.
Озена

Некачественное лечение (или его отсутствие) тяжелой формы острого ринита становится причиной развития сложной патологии слизистой носа – озены. В народе распространено второе название – зловонный насморк. В медицине определяется атрофическим ринитом. Основным признаком заболевания являются гнойные выделения из носа с неприятным запахом. Хронический характер проявляется тем, что человек утрачивает обоняние, в носовой полости образуется большое количество сухих корочек. Причина патологии точно до сих пор не определена, но выделяется несколько факторов, провоцирующих возникновение озены:
- Наследственный признак фиксируется в большинстве случаев. Если в роду кто – то страдал озеной, то риск развития у потомков возрастает в несколько раз;
- Инфекционные заболевания, такое как краснуха;
- Травмы и искривление перегородки носа;
- Патологии в развития данной области;
- Нарушения работы эндокринной системы.
Сопутствующими симптомами атрофического ринита являются головная боль, повышенная утомляемость, появление храпа, потеря обоняния, затруднительное дыхание, которое обостряется во время сна, изменение тембра голоса. Не рекомендуется отдирать образующие корки, так как это приводит к травмированию и кровотечению.
Инфекции бактериального характера

Образование бактериальной среды происходит в результате воспаления носовых пазух. В медицине данная патология называется синуситом. Развитию способствуют различные факторы:
- простуда при переохлаждении организма;
- увеличение миндалин носоглотки или аденоиды;
- кариес (бактерии, разрушающие зубы способны проникать через тонкие стенки в гайморовы полости и вызывать одну из форм синусита – гайморит);
- полипы;
- аллергия;
- инородное тело (часто встречается в детском возрасте);
- плаванье под водой;
- экологический фактор (плохая атмосфера);
- повышенная сухость воздуха и запыленность.
Данные аспекты способны привести к любой из форм синусита, среди которых выделяются гайморит, этмоидит, фронтит, сфеноидит.
Терапия
В качестве лечения применяется долгий курс комплексной терапии. Врачом назначаются антибиотики, направленные непосредственно на уничтожение конкретного вида бактерий. Выполняется промывание носа фурацилином, мирамистином. Применяются капли, способствующие сужению сосудов (закапываются строго по дозировке, не превышается длительность приема, иначе может возникнуть привыкание к лекарству). Для снятия отеков используются антигистаминные препараты. Во время лечения необходимо вести регулярный осмотр у отоларинголога. В тяжелых ситуациях может назначаться оперативное лечение – проколы, выравнивание перегородки носа и т. п.
При появлении начальной стадии гноетечения следует обратиться за помощью к специалистам. Избегать простудных заболеваний. Следить за гигиеной. Здоровый образ жизни позволит укрепить иммунитет, и побороть заболевание, не доходя до серьезных последствий.