Кашель с кровью (кровохарканье, гемоптизис) – патологическое состояние, когда у человека во время кашля происходит откашливание крови (в виде кровавых плевков, алой крови) или слизи с прожилками крови.
Почему появляется кашель с кровью
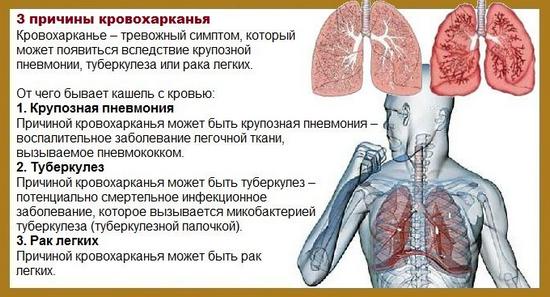
По данным медицинской статистики, среди терапевтических больных кровохарканье в 60-70% случаев возникает на фоне простуды, бронхита или пневмонии. Во время сильного приступа кашля стенка кровеносного сосуда в слизистой оболочке бронхов может разорваться, и небольшое количество крови поступит в дыхательные пути, откуда откашливается в виде прожилок в мокроте. В данном случае кашель с кровью не представляет серьезной опасности, так как после стихания острого воспалительного процесса он исчезает без каких-либо последствий.
Примерно в 20% случаев кровохарканье вызывается злокачественными опухолями бронхолегочной системы (рак, аденокарцинома).
Другой причиной появления этого симптома является тромбоэмболия (закупорка тромбом) легочной артерии или ее ветвей.
Другими причинами кровохарканья могут быть и многие другие патологии дыхательной системы:
- туберкулез;
- бронхоэктазы;
- абсцесс легкого;
- травматические повреждения легкого (тупая травма грудной клетки, перелом ребер);
- муковисцидоз;
- амилоидоз легкого;
- ятрогенные повреждения в ходе выполнения диагностических или лечебных процедур (бронхоскопия, катетеризация легочной артерии, трансбронхиальная биопсия).
Появление кашля с кровью далеко не во всех случаях связано с заболеваниями бронхолегочной системы. Нередкой причиной его возникновения являются болезни ЛОР-органов (синуситы, фронтиты, опухоли глотки или гортани).
Сердечная недостаточность также может сопровождаться кровохарканьем. Это связано с застоем крови в сосудах малого круга кровообращения и повышением в них давления.
Сопутствующие признаки
В зависимости от основного заболевания кашель с кровью может сочетаться с различными симптомами.
У больного отмечается кашель со слизистой или слизисто-гнойной мокротой, в которой могут присутствовать прожилки крови. Температура тела повышена.
Пациенты предъявляют жалобы на высокую температуру тела, выраженную общую слабость, одышку. При кашле отхаркивается мокрота ржавого цвета, но иногда в ней могут присутствовать и небольшие прожилки крови алого цвета.
Лихорадка гектического типа, боль в груди, отсутствие аппетита. Мокрота зловонная, гнойная с примесью крови.
В данном случае кашель сохраняется длительное время. Мокрота гнойная, периодически в ней появляется примесь крови.
У больного человека отмечаются плохой аппетит, слабость, повышенная потливость, снижение массы тела, субфебрильная температура. Мокрота гнойная с кровью.
Характерно наличие боли в области грудной клетки, нарастающая слабость, отсутствие аппетита, резкое похудение. Кашель с обильной мокротой сохраняется длительное время. При прорастании опухоли в кровеносные сосуды происходит повреждение их целостности и в мокроте появляется кровь (от незначительных включений до массивного легочного кровотечения, опасного для жизни).
Хроническая сердечная недостаточность с явлениями застоя по малому кругу кровообращения
Кашель с прожилками крови появляется под влиянием физических нагрузок. По мере прогрессирования заболевания он начинает возникать в ночное время при нахождении человека в горизонтальном положении.
Тромбоэмболия ветвей легочной артерии
Внезапно возникают сильные загрудинные боли, а через несколько часов к ним присоединяется кашель с кровью.
У больного часто возникают острые респираторные заболевания. Кашель сопровождается откашливанием очень вязкой гнойной мокроты с примесями крови. Помимо этого, пациенты также страдают заболеваниями желудочно-кишечного тракта.
Травматические повреждения органов дыхательной системы (послеоперационные травмы, после бронхоскопии, биопсии)
Для этих состояний характерен кашель с отхаркиванием сгустков алого цвета.
Диагностика
Кашель с кровью может являться симптомом опасных для жизни заболеваний, поэтому при его появлении необходимо обязательно обратиться к врачу для прохождения медицинского обследования.
Диагностика включает в себя следующие методы:
- Рентгенография грудной клетки. Появление затемненных участков в легких служит признаком пневмонии, рака легкого, тромбоэмболии ветвей легочной артерии. Косвенным признаком кардиологических заболеваний может стать увеличение размеров и формы сердечной тени.
- Бронхоскопия. Наиболее информативный метод в диагностике рака легких и бронхоэктатической болезни.
- Компьютерная томография органов грудной клетки. Позволяет четко определить место локализации и степень распространения патологического процесса.
- Анализ мокроты. При туберкулезе в мокроте могут быть обнаружены микобактерии Коха. Высокое содержание в бронхиальной слизи патогенных микроорганизмов наблюдается при бронхитах, пневмонии, абсцессе легкого, бронхоэктатической болезни.
- Анализ пота на содержание электролитов. Его необходимо делать при подозрении на муковисцидоз.
- Общий анализ крови. Объективными показателями воспалительного процесса в легких являются лейкоцитоз и повышенная СОЭ (скорость оседания эритроцитов), сдвиг лейкоформулы влево. При злокачественных опухолях в общем анализе крови отмечают анемию, повышенную СОЭ.
- Коагулограмма. С ее помощью оценивают состояние свертывающей системы крови.
- ЭКГ и Эхо-КГ. Позволяют выявить ишемию миокарда, нарушения ритма сердца, оценить сократительную способность различных его отделов.
- ФЭГДС. Этот метод исследования показан для исключения патологий пищевода и желудка.
Что делать при легочном кровотечении
Если при кашле отделяется мокрота с небольшой примесью крови, то больному следует обратиться в поликлинику к участковому терапевту. Врач проведет первичное обследование, а затем при необходимости направит пациента на консультацию к узким специалистам (кардиологу, пульмонологу, фтизиатру, онкологу).
Экстренная госпитализация показана в случае массивного кровохарканья (выделение изо рта обильной кровавой пены).
В этом случае вызывают бригаду скорой помощи. До приезда врача человеку придают сидящее или полусидящее положение и предлагают рассасывать маленькие кусочки льда. Важно, чтобы больной сплевывал всю выделяющуюся кровь в специальную емкость – ее нельзя проглатывать, так как это может спровоцировать рвоту, во время которой может произойти попадание рвотных масс в дыхательные пути (аспирация рвотных масс).
Лечение
Метод лечения кровохарканья определяется причиной, приведший к его возникновению. При раке легкого врач, исходя из особенностей клинической ситуации, может назначить хирургическое, химиотерапевтическое, лучевое или комбинированное лечение.
В тех случаях, когда кровохарканье возникло на фоне кавернозной формы туберкулеза, пациенту назначается терапия одновременно несколькими противотуберкулезными препаратами.
Лечение кровохарканья на фоне бронхита, пневмонии проводится с помощью антибактериальных препаратов.
При бронхоэктатической болезни и абсцессе легкого может потребоваться проведение хирургического вмешательства.
Видео
Предлагаем к просмотру видеоролик по теме статьи.

Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Частым и распространённым признаком болезней органов дыхания является кашель. Кашель возникает, когда происходит раздражение рецепторных окончаний слизистых оболочек дыхательных путей и плевры.
Кровохарканье (то есть кашель с кровью) – опасное состояние, которое может указывать на внутреннее кровотечение.
Мокротой называется слизистая субстанция, которая выделяется во время кашля. В мокроте содержится секрет бронхиальных желёз, пылинки, микробы, иногда частицы гноя.
Кровь в мокроте
Если в мокроте наблюдаются прожилки красновато-ржавого цвета, значит, в неё попала кровь. Иногда причиной этого является разрыв мелкого кровеносного сосуда в лёгких – в таком случае это явление не представляет особой угрозы здоровью. Но возможно, кровь в мокроте сигнализирует об инфекционных процессах в лёгких (таких как пневмония, опухоль лёгкого, туберкулёз).
Если самочувствие нормальное, и выкашливание мокроты с редкими прожилками крови несистематическое, то нет причин подозревать серьёзные заболевания. Если же кровь в мокроте появляется регулярно в течение некоторого времени – надо обратиться в поликлинику.
Если у больного в анамнезе, например, хронический бронхит, то не стоит связывать симптом крови в мокроте только с этим заболеванием. Причиной появления крови в мокроте может являться совсем другое, еще не диагностированное, заболевание.
Иногда прожилки крови появляются в слюне. Это явление может быть симптомом опасных заболеваний, таких как пневмония, острый бронхит, рак лёгких.
Причины появления кашля с кровью
После определения того, откуда именно поступает кровь, можно приступать к выяснению причин кровохаркания.
Патологические состояния, при которых наблюдается симптом крови в мокроте

1. Воспалительные процессы в лёгких (бронхит, пневмония, абсцесс легкого, бронхоэктатическая болезнь, туберкулёз).
2. Новообразования (аденокарцинома, рак лёгкого).
3. Другие заболевания: респираторный муковисцидоз, недостаточность левого желудочка, стеноз митрального клапана, тромбоэмболия сосудов лёгкого, травматическое повреждение лёгкого, патологии развития вен и артерий, геморрагический диатез, амилоидоз.
Наиболее частыми причинами появления крови в мокроте являются бронхоэктазы и бронхит.
Патологические состояния, при которых наблюдается кровь в слюне
Кашель с кровью (кровохарканье) — причины, что делать, к какому врачу обратиться? — Видео
Диагностика причин появления кашля с кровью
Если при кашле отхаркивается мокрота с кровью, то нужно обратиться к врачу для диагностики и назначения лечения.
Для установления причин кровохарканья используются следующие методы диагностики:
1. Рентгенологическое исследование грудной клетки. Если на снимке видны затемнённые участки, то это говорит о наличии воспалительного процесса; об эмболии легочной артерии; о раке лёгкого. Если на снимке видно, что форма тени сердца изменилась — это говорит о сердечных нарушениях.
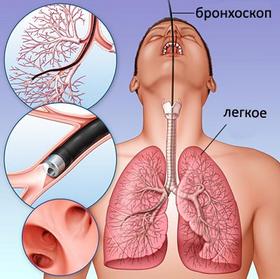
2. Метод бронхоскопии целесообразен для диагностики бронхоэктатической болезни, рака лёгких. Суть метода состоит в определении изменений в просвете бронха (при опухолях, патологических расширениях бронха, просвет сужается, и на снимке это заметно).
С помощью эндоскопического инструмента бронхоскопа можно:
- Извлечь инородные тела из бронхов.
- Ввести в бронхи лекарства.
- Осмотреть искривленные бронхи.
- Провести биопсию.
3. Метод рентгеновской компьютерной томографии позволяет осматривать и оценивать состояние лёгких и выявлять наличие диссеминированных процессов в лёгких.
Заболевания лёгких с диссеминацией (с обширным распространением возбудителя болезни) — очень трудно правильно диагностировать; велика вероятность допустить ошибку.
Именно поэтому обследование больного надо проводить с помощью сразу нескольких взаимодополняющих методов, чтобы быть уверенным в правильности установленного диагноза.
4. Анализ мокроты дает возможность выявить воспалительные процессы в бронхах и другие патологии, при которых появляется кровь в мокроте.
Если врач обнаружит в мокроте микобактерии туберкулёза (палочки Коха), то это объективный показатель развития туберкулёза.
Если анализ мокроты показал высокое содержание бактерий, то есть основания предполагать пневмонию, бронхоэктатическую болезнь, либо абсцесс легкого.
5. Анализ пота применяет для выявления муковисцидоза. Это наследственное генетическое заболевание является первопричиной разных патологий дыхательной системы и желудочно-кишечного тракта.
Муковисцидоз приводит к патологическим изменениям в анатомии лёгких, к хроническому бронхиту, к образованию бронхоэктазов (расширений стенок бронхов).
6. Общий анализ крови помогает выявить наличие воспалительного процесса. Увеличенные по сравнению с нормой показатели уровня лейкоцитов и СОЭ (скорости оседания эритроцитов) являются объективным подтверждением наличия воспаления.
7. Коагулограмма позволяет оценить нарушения свёртываемости крови. Если свёртываемость нарушена, то происходит сгущение крови, могут образовываться тромбы – сгустки крови, нарушающие нормальный кровоток. Тромбоз, инсульт, инфаркт – все это может произойти вследствие нарушений свёртываемости. Для проведения коагулограммы необходимо произвести забор крови из вены.
8. Одной из причин возникновения кашля с кровью могут являться нарушения сердечной системы. Проверить это можно с помощью электрокардиограммы.
9. Фиброэзофагогастродуоденоскопия – это эндоскопическое исследование желудка, пищевода и двенадцатиперстной кишки. Если у больного, например, патологически расширены вены пищевода, то сгустки крови могут подниматься в верхние отделы, и отхаркиваться при кашле.
Когда требуется немедленное обследование у специалиста?
При появлении нижеследующих симптомов обязательно обратитесь к врачу:
- Частый кашель, в мокроте находится обильное количество крови.
- Постоянная слабость, одышка, плохой аппетит, резкая потеря массы тела.
- Боль в груди.
Особенно рискуют курильщики с долгим стажем, именно у них чаще всего и возникает кашель с кровью.
Легочное кровотечение и первая помощь при данном состоянии
Легочное кровотечение может проявиться при туберкулёзе или раке лёгких.
Надо помочь больному принять позу полусидя, дать проглотить немного льда. Голову больного приподнять. Выделяющуюся кровь необходимо сразу откашливать, и ни в коем случае не задерживать внутри. Нельзя допускать, чтобы больной заглотил кровь.
Опасность легочного кровотечения заключается в том, что кровь может попасть в глубокие слои легочной ткани, а это вызывает серьёзнейшую патологию – аспирационную пневмонию.
К какому врачу обращаться за помощью?
При появлении крови в мокроте обязательно проконсультируйтесь с врачом:
- Терапевтом.
- Пульмонологом.
- Фтизиатром.
- Онкологом.
Для начала стоит посетить участкового терапевта. После первичного обследования, если врач выявит тревожные симптомы, он даст направление на обследование к более узким специалистам.
Как вылечить кашель с кровью?

Лечат кашель с кровью в зависимости от причины его возникновения. Если диагностирован рак лёгкого – то лечение назначают химиотерапевтическое, лучевое, хирургическое. Эти методы лечения позволяют более или менее успешно справиться с первопричиной заболевания. При удачном исходе симптоматика в виде кашля с кровью исчезает.
Если причина крови в кашле – туберкулёз, то назначается противотуберкулёзная терапия, включающая в себя не только противотуберкулёзные препараты, но и сопутствующую терапию имунномодуляторами. Имунномодуляторы — это вещества, способные оказывать влияние на иммунную систему и регулировать гуморальные процессы.
Если кровь в мокроте – это симптом диагностированного бронхита в острой или хронической форме, то назначают лечение антибиотиками.
Если диагностирован абсцесс лёгкого или бронхоэктатическая болезнь, то приходится применять хирургические методы лечения.

Кашель с кровью представляет собой выделение крови из внутренних органов, входящих в состав дыхательной системы. К ним стоит отнести бронхи и лёгкие. Кровь может иметь вид прожилок или выделяться в качестве примеси к мокроте.
Основополагающими факторами возникновения такого столь опасного симптома всегда является поражение лёгких, что может быть обусловлено протеканием воспалительных или инфекционных процессов, злокачественных новообразований или травмами.
Помимо того, что во время кашля выделяется кровь, в клинической картине будут также преобладать другие признаки.
Поставить правильный диагноз врач может только после изучения данных обследования пациента. Устранение такого симптома предусматривает ликвидацию основного заболевания.
Этиология
Кровь изо рта при кашле это хоть и специфический признак, но он может проявиться у совершенно любого человека. Половая принадлежность и возрастная категория не является ограничением для подобного симптома.
Не существует физиологических факторов формирования кровохарканья, из этого следует, что причины кашля с кровью заключаются в патологических источниках. Вызвать появление этого признака может:
- травмы таких органов, как лёгкие, трахея и бронхи. Это может произойти как по бытовым причинам, так и стать следствием некорректно выполненных инструментальных диагностических процедур, среди которых биопсия и бронхоскопия;
- хроническое течение бронхита – считается таковым, если не проходит более трёх месяцев. Кашель с кровью при бронхите характеризуется гнойной мокротой, с наличием прожилок алой крови;
- пневмония;
- абсцесс лёгкого – нередко является осложнением предыдущего воспаления;
- лёгочное кровотечение;
- туберкулёз;
- бронхоэктатическая болезнь – такое тяжёлое заболевание может быть как врождённым, так и приобретённым;
- онкологическое поражение лёгкого – сюда также стоит отнести формирование злокачественных новообразований в других внутренних органах, но при которых наблюдаются метастазы в лёгких;
- эмболия лёгочной артерии;
- муковисцидоз респираторной формы – представляет собой наследственную патологию, на фоне которой происходит нарушение работы желез лёгких.
Помимо этого, в некоторых случаях появление сильного кашля с примесями крови может быть обусловлено поражением не только лёгких или бронхов, но и таких органов:
- сердце;
- желудок;
- пищевод, например, варикозное расширение вен этого органа;
- двенадцатиперстная кишка, в частности язвенная болезнь.
Крайне редко вызвать кровохарканье могут:
Симптоматика
У взрослого и ребёнка могут выражаться следующие симптомы:
Если основной симптом возник из-за патологий других внутренних органов, то симптоматика будет дополняться признаками, характерными для того или иного недуга.
Помимо этого, стоит выделить симптомы, при проявлении которых необходимо как можно скорее обратиться за квалифицированной помощью:
- сильный кашель с кровью по утрам;
- значительное снижение массы тела;
- температура возрастает до 39 градусов;
- сильное давление и дискомфорт в грудной клетке, что сопровождается приступами удушья;
- отхаркивание большого количества крови и гноя;
- продолжительный сухой кашель, которому предшествовал мокрый.
Диагностика
Если кашель с вкраплениями крови не проходит на протяжении длительного промежутка времени и сопровождается другими клиническими признаками, то необходимо обратиться за помощью к врачу, который назначит лабораторно-инструментальные обследования, необходимые для установления этиологического фактора.
Однако, прежде всего, клиницист должен самостоятельно:
- детально опросить пациента – для выяснения первого времени и интенсивности выражения симптомов;
- изучить историю болезни и анамнез жизни пациента – в некоторых случаях это укажет на причину того, что отхаркивается кровь при кашле;
- выполнить тщательный объективный осмотр – для получения полной картины того или иного недуга.
Не последнее место в установлении правильного диагноза играют лабораторные обследования:
- общий и биохимический анализ крови – для выявления признаков того или иного воспалительного заболевания у детей и взрослых, а также для контроля над работой внутренних органов и систем;
- бактериальный анализ мокроты.
Основу диагностики составляют инструментальные обследования больного, среди которых:
- рентгенография;
- КТ;
- бронхоскопия;
- биопсия – показана при раке лёгких, что необходимо для подтверждения или опровержения наличия онкологического процесса.
Если отхаркивающийся кашель кровью появился по причине поражения других органов, то пациента могут направить на консультацию к гастроэнтерологу, эндокринологу и кардиологу или фтизиатру.
Лечение
После выявления фактора, который привёл к тому, что появился кашель с кровью у ребёнка или взрослого, пациенту будет составлена индивидуальная тактика терапии.
Показаниями к хирургическому вмешательству принято считать:
- онкологическое поражение лёгкого;
- формирование абсцессов;
- бронхоэктатическая болезнь;
- эмболия лёгочной артерии;
- лёгочное кровотечение;
- неэффективность консервативных методов терапии.
Консервативное лечение включает в себя:
- соблюдение постельного режима;
- приём лекарственных препаратов;
- ежедневное дренирование;
- переливание компонентов крови;
- прохождение курса физиотерапевтических процедур;
- применение рецептов народной медицины.
Противовоспалительным и отхаркивающим эффектом обладают такие растительные и натуральные компоненты:
- шишки ели и тысячелистник;
- душица и липа;
- зверобой и алтей;
- мать-и-мачеха и лекарственная кровохлёбка.
Стоит отметить, что рецепты нетрадиционной медицины могут использоваться в качестве одного из методов комплексной терапии и только при влажном кашле с кровью, возникшем на фоне простуды.
Профилактика
Избежать того, что при покашливании будет выделяться кровь можно при помощи следующих профилактических правил:
- полный отказ от вредных привычек;
- избегание переохлаждения организма;
- правильное и сбалансированное питание;
- ежедневные прогулки на свежем воздухе;
- укрепление иммунной системы;
- раннее выявление и устранение недугов, которые могут привести к отхаркиванию кровью;
- регулярное прохождение полного профилактического медицинского осмотра, включая флюорографию.
При своевременном обращении за медицинской помощью в случаях появления крови из горла, прогноз будет благоприятным. Однако необходимо учесть, что каждое заболевание, вызывающее возникновение подобного симптома, имеет свои последствия, которые нередко представляют угрозу для жизни человека.
