Отек легких при инфаркте миокарда – одно из острых осложнений, которое часто приводит к летальному исходу. Этот процесс опасен для жизни, так как возникают проблемы с дыханием. Отек лёгких при инфаркте миокарда сильно снижает шансы на полноценное восстановление, особенно если помощь больному предоставлена с опозданием.

Почему так происходит?
Важно! Отеком легких называют состояние, когда при инфаркте миокарда происходит критический застой крови в малом круге кровообращения и в легочных капиллярах. Последствием становится повышение гидростатического давления в капиллярах легких и выход жидкой составляющей крови в межклеточное пространство легочной ткани, что очень опасно для жизни пациента, ведь возникает дыхательная недостаточность.
Механика развития отека
Когда сердце поражает инфаркт, происходит закупорка сердечных сосудов, а значит, нарушается циркуляция крови. Альвеолы наполняются ею, так как она просачивается из сосудов, ухудшается дыхание.
Худший вариант – закупорка сосудов тромбом – у пациента развивается эмболия. В таком случае шансы выжить минимальны, ведь отмирает участок не только сердца, но и легких. В результате этого организм испытывает шок. Происходит удушье, наступает смерть.
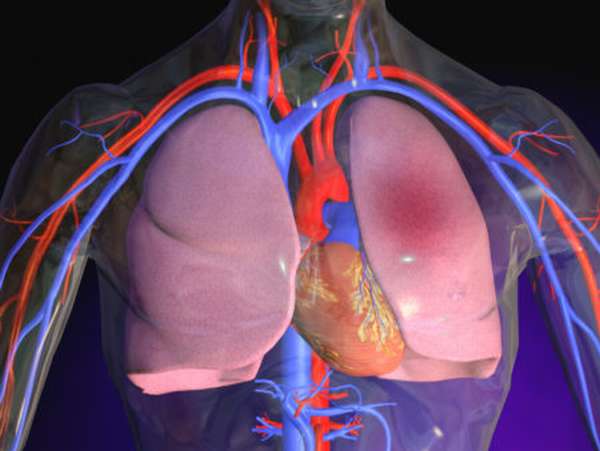
Отек развивается при острой декомпенсированной сердечной недостаточности. В результате влияния отдельных факторов происходит утрата подвижности желудочков, они не расслабляются полностью. Как следствие, после сокращения не могут протолкнуть кровь. Такое состояние возникает по причине отмирания некоторого количества мышечных волокон. Как результат, кровь застаивается в малом круге и из-за возрастания артериального давления плазма попадает в альвеолы.
Симптомы
От того, как быстро пациенту будет оказана медицинская помощь при инфаркте с подобным осложнением, зависит не только его здоровье, но и жизнь, ведь смертельный исход очень вероятен. Среди самых распространенных симптомов:
- Сильная, острая боль в груди, сердце.
- Общее недомогание, ощущение бессилия.
- Тахикардия и повышение сердцебиения до 180-200 уд/мин.
- Увеличение артериального давления.
- Ощущение недостатка воздуха, одышка.
- Появление холодного пота.
- Возникновение синевы кожи.
- Хрипы, кашель с пенной мокротой.
- Постепенный рост температуры до +38 градусов.
Когда развивается отек легких у инфарктника, быстро появляется одышка, она может трансформироваться в удушье. После этого появляются хрипы, идет пенная розоватая жидкость изо рта. Такая ситуация критична, без медицинской помощи человек умирает.
Диагностика состояния
Чтобы помочь пациенту, необходимо определить, что инфаркт сопровождается отеком легких. Подобное состояние важно вовремя диагностировать, для этого используются следующие методики:
- Осмотр больного. По указанным выше симптомам довольно легко можно понять, что развился отек.
- Прослушивание ЧСС.
- ЭКГ.
- После поступления в стационар проводится УЗИ сердца/легких.
- Рентгенограмма.
После первой помощи и необходимых зачастую реанимационных мероприятий берут биоматериал для исследования:
- Общий и биохимический анализы крови с определением содержания специфичных белков и ферментов.
- Общий анализ мочи.
Последствия
Инфаркт миокарда сам по себе сложное испытание для организма, а если он сопровождается отеком легких, то осложнения могут быть очень серьезными. В этом случае важнее всего не допустить шокового состояния и своевременно получить медицинскую помощь. Если этого не произойдет, развивается фибрилляция желудочков сердца и асфиксия что ведет к летальному исходу.
Важно! Вследствие перенесенного инфаркта с симптомами отека легких у пациента могут развиться аритмии, хроническая сердечная недостаточность, постинфарктный кардиосклероз.
Кроме того, подобное состояние может вызвать такие последствия:
- Кардиогенный шок, который сопровождается падением артериального давления. При этом пульс становиться нитевидным, происходит остановка сердца.
- Острый фиброзный перикардит. При таком состоянии происходит поражение фиброзно-серозного слоя органа. Возможно прогрессирование до просачивания внетканевой жидкости в полость перикарда. Все это приводит к тампонаде органа – скоплению значительных объемов жидкости внутри перикарда.
- Нарушение/абсолютное прекращение проводимости внутрисердечных электроимпульсов.
- Аневризма (выпячивание) пораженного участка стенки левого желудочка. Такое происходит на протяжении нескольких месяцев после приступа. Количество пациентов, которые страдают от подобного последствия – 15%.
- Тромбоэмболия легочной артерии, инфаркт легкого. Происходит обструкция легочной артерии. Как результат, нарушается кровоснабжение, ткани отмирают. Если участок некроза небольшой, то он со временем заменяется рубцовой тканью.
- Ишемический инсульт.
Прогноз инфаркта, который сопровождается отеком легкого и шоком для организма неблагоприятен. Смертность составляет около 30%. Летальный исход провоцируют:
- Внешние/внутренние разрывы сердца.
- Слишком сильное повышение артериального давления.
- Неправильная и несвоевременная медпомощь.
В группе риска при инфаркте с отеком легких люди старшего возраста, так как их организм просто не имеет ресурсов для восстановления после такого шока.
Первая помощь
От того, как быстро оказана квалифицированная помощь, зависит жизнь человека. Часто такое состояние развивается вне стен медицинского учреждения, в этом случае нужно действовать четко и быстро. Конечно, первым делом вызвать скорую, после этого оказывать посильную неотложную помощь:
- Укладывать больного нельзя, нужно помочь принять полусидячую позицию. Это поможет облегчить дыхание и уменьшит давление на органы.
- Открыть окна и двери для доступа свежего воздуха. Вывести из помещения всех людей.
- Дать таблетку нитроглицерина, ее следует положить под язык. Если нужно, то через каждые 2 минуты давать еще, но не более 5 штук.
- Контролировать давление, не давать ему опускаться меньше чем на 30%.
- Чтобы защитить ткани сердца, дать разжевать (сразу не запивать!) 160 мг аспирина.
Методики лечения
Стоит заметить, что лечение инфаркта с отеком легких требуется экстренное. Оно сочетается с интенсивной терапией с единовременным использованием медикаментов, которые помогают улучшить функционирование сердца, нормализовать циркуляцию крови и восстановить нормальное дыхание.
Первая помощь со стороны врачей – это введение нитроглицерина внутривенно. Этот препарат оказывает воздействие на сосуды, расширяя их, усиливает сокращения сердца.
Для облегчения состояния и уменьшения боли вводится нейролептик с противошоковым, антиаритмическим и андренолитическим воздействием. Комбинируют такой препарат с сильным анальгетиком. Для снятия боли не используют морфин и промедол – они угнетают дыхание, что при отеке органов дыхания только ухудшит стояние.
Чтобы остановить развитие отека, кроме нитроглицерина, используют кислородные маски, проводят интубацию. Такое увлажнение дыхательных путей кислородом имеет ключевое значение.
Так как в процессе развития отека может образовываться пенная мокрота, при введении кислорода используются марлевые повязки, смоченные медицинским спиртом. Параллельно внутривенно вводится мочегонный препарат. Это поможет сократить количество жидкости, которое содержится в организме. Такая мера используется только при повышенном артериальном давлении.
Реанимационные мероприятия
В условиях реанимации используются такие меры помощи:
- Антикоагулянты – они помогают уменьшить свертываемость крови, тромб растворяется, нормализуется кровоток по сердечным сосудам.
- Гангиоблокаторы – уменьшают нагрузку на малый круг циркуляции крови.
- Антиаритмические средства – снижают ЧСС.
- Бета-блокаторы помогают стабилизировать сердечный ритм, снизить повышенное АД.
- Глюкокортикостероиды – стабилизируют клеточные и лизосомные мембраны.
- Ингибиторы АПФ – способствуют улучшению поступлению крови в миокард, снижают нагрузку на него.
- Антиагреганты – исключают повторное тромбообразование.
Если результат введение этих препаратов не дало, применяется методика дефибрилляции – воздействие на сердечную мышцу электроимпульсом.
Операция
Суть операции – открытие перекрытого сосуда при помощи баллонной коронарной ангиопластики. Процедура довольно сложная, поэтому решение об такого рода экстренной помощи принимается на основании полученных диагностических данных.
Вывод
Отек легких при инфаркте миокарда – одно из самых серьезных осложнений, которое часто приводит к летальному исходу. Важнее всего в этом случае экстренное обращение к врачу, иначе спасти человека не получится – его организм испытает слишком сильный шок.
Отек легких при инфаркте миокарда — наиболее тяжелое осложнение. В данном случае нарушается дыхательная функция. У такого патологического состояния последствия могут быть разные: от сложностей в период восстановления до летального исхода.Нарушения данного типа развиваются при инфаркте миокарда часто. Важно своевременно обнаружить признаки и оказать помощь.

Причины
На фоне инфаркта отек легких развивается вследствие различных нарушений работы сердечно-сосудистой системы:
- уменьшение просвета коронарной артерии, что происходит из-за внезапного стеноза или атеросклеротических изменений структуры стенок сосудов;
- нарушение диастолической функции, при этом желудочки менее интенсивно перекачивают кровь.
Причиной ухудшения работы миокарда является повышенная жесткость тканей. В результате желудочки расслабляются не полностью, что приводит к развитию застойных явлений в легочных капиллярах, повышению гидростатического давления в них. Вследствие этого лимфа попадает в межтканевое пространство легких. В результате уменьшается количество кислорода в клетках, что приводит к нарушению дыхательной функции.
Возможные причины повышения жесткости тканей желудочков:
- инфаркт миокарда;
- ишемия;
- хроническая гипертония;
- гипертрофическая кардиомиопатия.

Основным фактором, способствующим нарушению работы желудочков при данных заболеваниях, являются изменения, происходящие в мышечных клетках. На фоне инфаркта развиваются некротические процессы. В результате часть клеток становится нефункциональной, отмирает. Способствует этому патологическое состояние, вызванное ишемией, при котором отмечается дефицит гликогена и ряда микроэлементов, а содержание кальция, воды, натрия и липидов, наоборот, увеличивается.
Симптомы
Первые признаки кардиогенного отека легких, позволяющие своевременно обратить внимание на изменение состояния пациента:
- острые боли в грудной клетке, чаще — с локализацией в области сердца;
- стремительно нарастающая слабость во всем теле;
- резко меняется сердечный ритм: увеличивается до предельных значений (180-200 ударов в минуту);
- возрастает давление, что обусловлено сужением просвета сосудов, развитием застойных явлений;
- пациент, находясь в горизонтальном положении, испытывает затруднения при вдохе;
- появляются хрипы: сухие постепенно переходят во влажные, что способствует возникновению кашля, сопровождающегося отделением мокроты;
- одышка (сильнее проявляется при вдохе);
- возрастает интенсивность потоотделения;
- синюшность отдельных участков кожи, слизистых оболочек.

Через некоторое время возрастает температура тела. Она не достигает критических значений, в большинстве случаев не превышает уровня +38°С. Температура может повыситься через несколько часов после появления первых признаков кардиогенного отека легких, а также спустя 1 сутки. Если своевременно не оказать помощь, очаг поражения легочных клеток увеличится. В результате нарушение функции альвеол может спровоцировать удушье.
Первая помощь и лечение
До приезда скорой медицинской помощи следует выполнить ряд манипуляций, которые могут спасти жизнь человеку при инфаркте с отеком легких:
- Необходимо изменить позу тела: укладывать пациента на горизонтальную поверхность нельзя, рекомендуется помочь ему принять положение полусидя.
- Под язык нужно положить таблетки Нитроглицерина (1-2 шт.). Это следует делать каждые 10-15 минут до приезда скорой помощи.
- С целью снижения риска формирования тромбов пациент должен принять ацетилсалициловую кислоту в дозировке не менее 150 мг, верхний рекомендованный предел количества данного средства — 160 мг. Причем препарат следует разжевать, что позволит ускорить наступление положительных изменений.
Квалифицированная медицинская помощь начинается с внутривенного введения Нитроглицерина (делают капельницу). Достаточная концентрация раствора — 1%. Скорость введения вещества в организм — 20 мкг в минуту. Для устранения шока, боли и снижения частоты сердечных сокращений используется комбинация Дигидробензперидол + Фентанил или их аналоги.

Нормализовать состояние пациента при отечности легких позволяет увлажненный кислород. Его доставляют в организм разными способами: путем интубации, с помощью маски или носовой канюли. Чтобы снизить интенсивность пенообразования, вызванного наполнением альвеол транссудатом, используют средство Антифомсилан или же подают кислород через увлажненную спиртом марлю. Для нормализации давления требуется удалить из организма избыток жидкости. Рекомендуют мочегонные препараты. Они позволяют уменьшить объем циркулирующей жидкости.
Предотвратить шоковое состояние помогают препараты, стимулирующие сокращение сердечной мышцы, нормализующие кровообращение. Другие лекарства, которые могут использоваться:
- антикоагулянты с антиагрегационным свойством;
- ганглиоблокаторы;
- препараты, препятствующие развитию аритмии;
- бета-блокаторы;
- глюкокортикостероидные средства;
- ингибиторы ангиотензин-превращающего фермента.
Поставить предварительный диагноз могут врачи скорой медицинской помощи, для этого достаточно клинической картины. Для точного определения характера патологического состояния используется стетоскоп (оценивается сердечный ритм), выполняется ЭКГ. В условиях стационара применяют аппаратные методы диагностики:
- УЗИ сердца, легких;
- рентгеноскопия (используется для оценки состояния легких).

При инфаркте миокарда выполняется биохимический анализ крови. Благодаря этому появляется возможность произвести оценку степени поражения клеток некрозом. Определяют количественные составляющие ряда показателей: лейкоцитов, тромбоцитов, СОЭ, специфических белков и др.
Медицинскую помощь в данном случае оказывают путем принудительного расширения сосуда, который подвергся стенозу. Используется метод баллонной коронарной ангиопластики. В дальнейшем баллон убирают, но при этом возрастает риск повторного сужения просвета сосуда. Чтобы этого не произошло, устанавливается стент. Данная разновидность протеза располагается внутри пораженного сосуда. В результате исключается риск сужения просвета.
Такую терапевтическую меру целесообразно использовать лишь на этапе восстановления после инфаркта миокарда. Принимать домашние средства разрешено только по рекомендации врача. В период восстановления могут приниматься отвары крапивы, пустырника, сушеницы болотной, донника лекарственного, плодов боярышника, корня девясила. Положительный эффект обеспечивает морковный сок, смесь меда с орехами. При этом обязательно должна проводиться основная медикаментозная терапия.
Следует регулярно заниматься спортом. Важно контролировать вес. При повышении массы тела рекомендована сбалансированная диета. Придется отказаться от курения и алкоголя. Необходимо регулярно проводить обследование пациента. Своевременно обнаруженные патологии сердца, легких или почек помогут предотвратить нарушение работы миокарда.

Последствия и прогноз
При кардиогенном отеке легких велик риск летального исхода. Прочие осложнения:
- шоковое состояние;
- кардиосклероз, развившийся на фоне инфаркта миокарда;
- воспалительный процесс с локализацией очага в структуре оболочек сердца;
- инфаркт легких;
- инсульт кардиоэмболического типа.
Прогноз при отеке легких нельзя назвать положительным, что обусловлено высоким риском летального исхода (30% случаев). Чем раньше будут обнаружены признаки инфаркта миокарда, тем меньше вероятность развития осложнений.
Традиционно по масштабу поражения стенки сердца выделяют две формы инфаркта миокарда. Это обширный инфаркт миокарда, синонимом которого является трансмуральный, а также мелкоочаговая форма. Обе они на начальном этапе не отличаются симптоматически. Так как первыми признаками являются стенокардические боли и симптомы сосудистых нарушений. Однако впоследствии они приобретают различия, что в основном касается спектра осложнений и последствий острого и отдаленного периода.
Патогенез обширного инфаркта миокарда
Обширный инфаркт миокарда провоцируется теми же факторами, что и мелкоочаговый:
- Эмоциональный стресс, физическое напряжение;
- Наличие ишемической болезни сердца;
- Гипертонический криз;
- Наличие аритмии из-за кардиосклероза;
- Тромбоз коронарных сосудов (или сосуда) из-за надрыва внутренней оболочки артерии в области атеросклеротической бляшки.
Однако на уровне масштаба повреждений это нарушение выглядит более серьезным. При локализации бляшки в области начальных отделов коронарных артерий, потенциальный риск обструкции приводит к более существенным симптомам ишемии миокарда. Высокая локализация обструкции приводит к ишемии более широкой области миокарда, из-за чего довольно большая часть мышцы отмирает и не может выполнять своих функций. Потому патогенез инфаркта миокарда является общим как для обширной формы, так и для мелкоочаговой.
Как правило, обширный инфаркт миокарда проявляется поражением следующих участков мышцы:
- Передняя стенка левого желудочка;
- Межжелудочковая перегородка;
- Задняя стенка миокарда.
Данные формы являются результатом обструкции на уровне устья или начального отрезка левой коронарной или правой артерии. При этом может возникнуть как типичная форма инфаркта миокарда, так и атипичная, что довольно часто наблюдается при поражении задней стенки мышцы. Это будет проявляться абдоминальным болевым синдромом, из-за чего осложнения инфаркта миокарда будут более существенными, так как зачастую данная патология воспринимается как хирургическая и лечится соответственно. Из-за этого врачи всех специальностей при появлении болевого синдрома в животе и наличии симптомов стенокардии по жалобам пациента должны снимать ЭКГ в приемном отделении.
В сравнении с мелкоочаговой формой обширный инфаркт миокарда имеет большое количество осложнений, так как выключение масштабного участка сердечной мышцы из рабочего цикла приводит к серьезным гемодинамическим нарушениям. Из-за этого развивается отек легких при инфаркте миокарда, потому как снижение сердечного выброса приводит к застаиванию крови в малом легочном круге. Это проявляется изначально сухим кашлем, затем продуктивным с пенистой прозрачной мокротой белого цвета. Терминальной фазой отека легких является смерть от недостаточности дыхания, потому как полость альвеол будет заполняться кровью, что проявляется отхождением розовой пенистой мокроты.
На доврачебном этапе распознать обширный трансмуральный инфаркт миокарда можно достаточно просто, особенно если сразу проявляется сердечная недостаточность по левожелудочковому типу. Пациент будет стремиться принимать сидячее положение, опуская ноги вниз, тогда как лежа ему будет некомфортно из-за большого притока венозной крови к сердцу. Будет нарастать кашель, а потому в кратчайшие сроки необходимо отправиться в приемное отделение либо по скорой, либо доставив пациента самостоятельно. 
Диагностика инфаркта в данном случае упрощается, потому как нарастание симптомов отека легких наблюдается только при этом состоянии, а потому подозревать острую хирургическую патологию не имеет смысла. Однако, независимо от этого, нужно снимать ЭКГ. На нем будут признаки инфаркта с зубцом Q, что говорить о трансмуральном поражении, то есть затрагивающем все слои стенки сердца.
Оптимальная последовательность действий в данном случае следующая: проводится тромболизис при инфаркте миокарда, назначаются инотропные средства, а сам пациент направляется в реанимационное отделение, так как необходимо тщательно корректировать дыхательные и сосудистые нарушения.
Тромболитическая терапия при инфаркте миокарда достигается за счет применения одного из двух классов препаратов:
- Стрептокиназа;
- Рекомбинантные проактиваторы плазминогена.
Первый тип препаратов назначается однократно, потому как повторное введение может привести к геморрагическому синдрому. Второй класс препаратов можно назначать повторно. При этом они имеют более высокую эффективность и отличаются небольшим количеством побочных реакций. Потому они не могут вызвать осложнения инфаркта миокарда, из-за чего их применение в терапевтической практике становится более широким. Типичными представителями данной группы являются альтеплаза и тенэктеплаза.
Важно, что начинать тромболизис имеет смысл если от момент наступления стенокардического приступа не прошло больше 2 часов. Если этот срок уже исчерпан, то применять их не имеет смысла из-за неэффективности, так как тромб на атеросклеротической бляшке проходит стадию ретракции, а потому его разрушение уже не будет достигнуто. Поэтому важность быстрого обращения в медицинский стационар весьма велика, так как именно в этом случае есть возможность разрушения тромба. Этим будет достигнуто снижение объема повреждения.
В диагностике не имеет практической важности то, какая конкретно форма инфаркта наблюдается в данном клиническом случае. Однако лечение может принципиально различаться для разных типов патологии. При этом тактика терапии всегда исходит из симптомов инфаркта, ведь мелкоочаговая форма очень редко будет приводить к отеку легких, что является прямой противоположностью трансмуральной форме.
С током крови они могут отрываться и заноситься в мозг. По этой причине тромболизис имеет смысл в двух случаях инфаркта миокарда. И потому данная сложность обуславливает необходимость обращения к специалистам. В противном случае произойдет либо ишемический инсульт, либо инфаркт почки. Это уже чревато сложными нарушениями, способными привести к смерти.
