Щитовидный хрящ расположен в гортани и выполняет функцию каркаса горла. Он находится чуть выше перстневидного хряща. По своему строению он очень напоминает щит, который состоит из двух полностью идентичных пластин. Они имеют форму прямоугольника. У мужчин его один край (верхний) выпирает и называется — кадык. Сам хрящ получил свое название из-за внешнего вида.

Функции щитовидного хряща
Это гилиантовый хрящ, который совершенно непохож на простые хрящевые ткани организма. Он имеет стеклообразное, уплотненное строение, которое достиг благодаря специальному составу, в него входят особенные вещества. Благодаря этому он выполняет функции возложенные на него. Щитовидный хрящ является не парным элементом системы.
ОСНОВНЫЕ ФУНКЦИИ ХРЯЩА:
- выступает в роли опоры для находящихся поблизости органов;
- выполняет соединительную функцию с прочими хрящами и тканями;
- защищает гортань.

Строение хряща
Щитовидному хрящу отведена важная функция. Благодаря своему строению и большому размеру он, как шит, закрывает гортань и оберегает щитовидную железу от внешних воздействий и повреждений.
Во время взросления человека щитовидный хрящ меняется. У мужчин изменения начинаются в возрасте 16–17 лет, у женщин в 18–20 лет. Хрящевая пластина начинает укрепляться и становиться прочной как кость. Следующее его изменение наступает в пожилом возрасте (после 50–55 лет). Пластины хряща истончаются, но при этом в местах соединения (стыках) он уплотняется и утолщается. Но внешние изменения на этом не заканчиваются. Он начинает менять свое месторасположение и строение, правая пластина отходит немного вправо и отклоняется назад, а левая поднимается чуть выше. Это выглядит так, будто левая часть возвышается над правой. Во время таких изменений смещению также подвергается и щитовидная железа.
Щитовидный хрящ является важным звеном в скелете гортани. Он состоит из нескольких частей.
К ним относятся:
- вырезка верхняя щитовидная;
- отросток (рог) верхний;
- бугорок щитовидный верхний;
- пластины;
- отросток (рог) нижний;
- выступающая часть расположенная сверху;
- поверхность суставная перстневидная;
- выступающая часть расположенная снизу.

Боли в области щитовидного хряща
Иногда в зоне его расположения появляется боль. Это всегда указывает на отклонения в его работе из-за травм и болезней. К их числу относят заболевания, которые возникают во время сбоев в работе щитовидной железы, позвоночнике, а также во время онкологических и инфекционных заболеваний.
Боль щитовидного хряща могут вызвать следующие заболевания:
- тиреоидит в хронической и острой форме;
- ларингит острого и хронического вида;
- остеохондроз в шейном отделе;
- хондроперихондрит;
- флегмона хряща;
- туберкулез;
- новообразования злокачественной формы.


Болезненные ощущения проявляются в передней части шеи и могут сопровождаться увеличением температуры тела, припухлостью и ухудшение самочувствия. Во время развития тиреоидитов связанных с ослаблением иммунитета или других причин связанных с ним вырабатывается много антител направленных на железу (щитовидную) из-за аутоиммунных процессов. Под воздействием она увеличивает свой размер и оказывает давление на зону расположения щитовидного хряща.
Процессы наподобие фиброзного тиреоидита в хронической форме вызывают нарушения в работе щитовидной железы, а также увеличивают ткани фиброзные, которые находятся в щитовидном хряще. При этих изменениях болит и кадык.
Остеохондроз в шейном отделе также является распространенной причиной появления болей. При нем начинают формироваться грыжи между позвонков и ущемляются нервные окончания. Из-за этого боль может существенно усилиться, так как импульсы, идущие по этим окончаниям проходят не как у здоровых людей.
Заболевания наподобие туберкулеза хряща, флегмона и т.д также могут вызвать боль. Они возникают из-за своевременно не вылеченного гриппа и его осложнений. Если не начать вовремя его лечить-то это может привести к нагноениям, расплавлению тканей и свищам.
Хондроперихондрит является воспалительным заболеванием хрящей гортани. Когда болезнь поражает щитовидный хрящ, то появляется боль. Врачи делят ее на хроническую и острую форму. При заболевании в области хряща образуется твердая, но эластичная припухлость. Заболевание необходимо вылечить как можно быстрей, потому что эта припухлость может защемить голосовые связки и вызвать удушье.
Иногда причиной боли становятся повреждения и переломы хряща. Они могут возникнуть при удушении и сильном ударе по горлу. При этом хрящ смещается к позвоночнику или отклоняется в сторону. Это, в свою очередь, может привести к отеку гортани и затруднить дыхание. Если срочно не обратиться к врачу, то возможен летальный исход.

Онкологические заболевания щитовидного хряща
Рак появившийся в области хряща не является редкой болезнью. В последнее время опухоли злокачественных форм возникают из-за сбоев работы щитовидной железы, которая расположена на хряще. Рак поражает не только мягкие ткани, кости и органы, но и хрящи.
СИМПТОМЫ ПОЯВЛЕНИЯ ОНКОЗАБОЛЕВАНИЯ:
- чувство постороннего предмета в области гортани;
- давление на горло;
- боль в зоне расположения щитовидного хряща;
- в слюне при отхаркивании появляется кровь;
- изо рта начинает пахнуть гнилью;
- появляется затрудненное глотание, особенно во время приема пищи.
- радиация;
- лучевое воздействие на голову и шею;
- возраст больше 45 лет;
- наследственность;
- работа на вредном производстве;
- частые стрессы;
- курение и употребление алкоголя.
Также рак могут спровоцировать и некоторые заболевания. К ним относятся заболевания половых органов, новообразования в груди, полипы, находящиеся в прямой кишке, неоплазия и болезни щитовидной железы.
Рак щитовидного хряща лечат хирургическим путем. Если опухоль имеет большой размер, то врачи могут удалить часть глотки. В таком случае пациенту вставляют специальную трубку, через которую человек принимает пищу. Если опухоль небольшая, то ее стараются аккуратно удалить, не нарушив при этом функциональность гортани.
Щитовидный хрящ играет важную роль в скелете человека. Он защищает гортань от внешних воздействий и травм. Благодаря его строению скрепляются многие элементы гортанного скелета и прилегающие ткани. Его могут поражать различные заболевания, которые необходимо своевременно выявить и лечить, так как в дальнейшем это может привести к тяжелейшим последствиям — потеря голоса, удушение, воспаления и т.д.
СТАТЬЯ НАХОДИТСЯ В РУБРИКЕ — щитовидная, разное.
Подобные изменения в щитовидном хряще могут развиваться из-за различных факторов, например, на фоне проблем с щитовидной железой (зоб), осложнений гриппа, травмы, нельзя исключать и онкологию. По одному диагностическому методу, в вашем случае — компьютерная томография, выводы никогда не делаются. Необходимо комплексное дообследование — анализы крови и мочи, МРТ шейного отдела позвоночника, УЗИ, обращение к узким специалистам.
Почему у меня нету до сих пор хрящика мне 16 лет, я бы хотел знать, у моих друзей есть а у меня нет. Я совсем здоровый человек, почему?
Формирование гортани совместно с голосовым аппаратом и щитовидным хрящом (так называемым, кадыком) продолжается в течение всего периода полового созревания, то есть до 18-19 лет. Внешне эти изменения происходят не за один день или неделю. Думаю, Вам нужно немного подождать, обычно подобные процессы обусловлены наследственным фактором.
Здравствуйте, Дмитрий. Рекомендуется выполнение обзорной рентгенографии шеи и грудной клетки и МРТ. Если эти обследования ранее были выполнены и отклонений не обнаружено, необходимо исключить неврологические проблемы.
Здравствуйте 2 дня назад сильно сдавили шею теперь там что-то глухо щелкает при сглатывании, боли нет опухлостей тоже, что это может быть?
Здравствуйте, Сергей. Возможно смещение хрящей гортани, так как чаще они провоцируют такой щелчок. Необходима очная консультация ЛОР-врача.
9 февраля 2017, 20:46 Эксперт статьи: Курбанов Курбан Саматович 0 8,897
Воспаление хрящей и надхрящницы называют хондроперихондритом. Данное заболевание может поражать все хрящи – от ушного до реберных. Если поражены хрящи гортани – это хондроперихондрит гортани, одно из самых неприятных и опасных заболеваний верхних дыхательных путей.
Гортань – верхняя часть дыхательного горла, находится между глоткой и трахеей, состоит из непарных хрящей – надгортанного, перстневидного и щитовидного, а также парных, таких как черпаловидные, клиновидные и рожковидные; и голосовых связок. Функции гортани – дыхание и образование звуков (голосообразование).
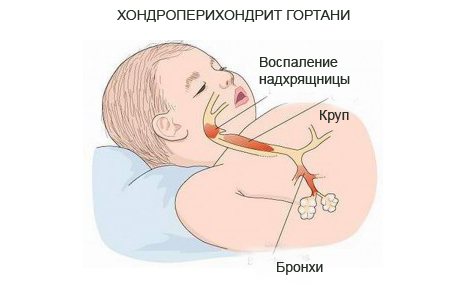
Хондроперихондриты бывают острые и хронические, первичные и вторичные, разлитые и ограниченные, внешние и внутренние.
Острый перихондрит развивается быстро с выраженной клинической картиной. Хронический же может длиться годами, симптомы выражены нечетко.
Для первичного хондроперихондрита гортани характерный гематогенный путь попадания инфекции (с током крови) в хрящи и надхрящницу, развитием там воспаления и некроза. Вторичный развивается вследствие перехода инфекции с близлежащих органов (слизистой гортани, верхних дыхательных путей), травм, хирургических вмешательств. По сути вторичный хондроперихондрит является осложнением различных заболеваний и травматических поражений.
Ограниченный ходроперихондрит – воспаление захватывает один из хрящей гортани, при разлитом – поражаются два и больше хряща.
Внешний и внутренний различается по тому, какую оболочку, соответственно, захватило воспаление. Клинически никакого значения не имеет, поскольку впоследствии развития болезни патология захватывает весь хрящ.
Патогенез
Можно выделить три стадии хондроперихондрита гортани:
- Инфильтративная – начальная фаза. Мягкие ткани инфильтрованы, отечны, выражена их гиперемия, незначительная болезненность.
- Экссудативная – при попадании тем или иным путем инфекционного агента в надхрящницу происходит ее отслойка, что ведет к нарушению трофики хряща. Образуются грануляции и точечные некрозы, накапливается экссудат. В зависимости от вида инфекции (бактерия или вирус) экссудат может быть гнойным или серозным. Мягкие ткани отекают, появляется болезненность при пальпации. Количество отмершей ткани увеличивается и формируются абсцессы, которые прорывают в полость гортани или мягкие ткани, создаются свищи, через которые выходят частички отмершего хряща, гной или другие составляющие абсцесса. Некрозы хряща распадаются, что приводит к увеличению очага воспаления. Образуются обширные грануляции, которые могут кровоточить.
- Склеротическая – на месте некроза и грануляций формируется рубец, который деформирует хрящ и суживает просвет дыхательного горла. Изменения стойкие, консервативному лечению не поддаются.
Вернуться к оглавлению
Причины
Хондроперихондриты гортани, как правило, развиваются, когда в хрящ или надхрящницу попадает инфекция. Причинами их развития могут стать:
- повреждение хряща или надхрящницы при хирургических вмешательствах (установка трахеостомы, канюли, операции на трахее и горле);
- травма слизистой оболочки при бронхоскопии, бужировании пищевода;
- пролежни гортани (инородное тело гортани, интубация дольше двух недель);
- тупая травма передней поверхности шеи;
- огнестрельные ранения головы и шеи;
- инфекционные заболевания верхних дыхательных путей (грипп, корь, ангина, дифтерия);
- системный туберкулез, сифилис, тиф;
- бактериальные и вирусные ларингиты.
Очень редко встречается асептический хондроперихондрит, который развивается вследствие высокой лучевой нагрузки на гортань, например, при лучевой терапии опухолей; при отравлениях ртутью.
Симптомы
Клиническая картина хондроперихондритов гортани зависит от локализации воспалительного процесса, вида течения болезни, сопутствующих заболеваний, но можно выделить такие общие признаки:
- высокая температура тела (при остром процессе может повышаться до 40 градусов);
- астенический синдром (слабость, повышенная утомляемость, головная боль);
- выраженная боль при глотании и в состоянии покоя, что иррадиирует в уши;
- изменения голоса (охриплость, снижение тембра, вплоть до афонии);
- поперхивание при глотании;
- сухой кашель или покашливание;
- отек мягких тканей шеи, увеличение ее в объеме;
- боль в шее при касаниях или надавливании;
- проблемы с дыханием – от незначительной задышки до асфиксии;
- увеличение и болезненность шейных лимфоузлов;
- неестественное положение головы (голова вытянута вперед и кверху).
Следующие симптомы характерны для поражения различных хрящей гортани:
- воспаление щитовидного хряща – увеличение шеи в объеме, осиплость голоса, вплоть до его отсутствия, выраженная задышка, болезненность при надавливании на переднюю поверхность шеи;
- хондроперихондрит надгортанника – резкая боль при глотании, постоянное поперхивание даже слюной, изменения голоса, выраженная задышка, хриплость голоса;
- перихондрит перстневидного хряща – резкое нарушение всех функций гортани, тяжелое стридорозное дыхание (со свистом), асфиксия.
Вернуться к оглавлению
Диагностика
Кроме клинической картины поставить диагноз хондроперихондрита гортани помогут лабораторные исследования, ларингоскопия, лучевые методы исследования и УЗИ.
Лабораторные исследования, такие как общий анализ крови, покажут снижение уровня гемоглобина, выраженный лейкоцитоз и увеличение скорости оседания эритроцитов.
При ларингоскопии наблюдается отек и гиперемия (покраснение) слизистой оболочки гортани, неподвижность голосовых связок и надгортанника, могут визуализироваться свищевые отверстия и грануляции.
Из лучевых методик диагностики используют рентген – на снимке будет виден отек мягких тканей, неравномерное сужение просвета гортани, хаотические очаги кальцинации хрящей.
Компьютерная томография – один из методов диагностики заболевания.
Компьютерная томография – самый информативный метод исследования, с его помощью четко устанавливают локализацию некроза хряща, наличие абсцессов и свищей. Для облегчения диагностики возможно проведение КТ с контрастом.
Контрастная фистулография применяется при наличии свищей, прослеживая ход свища в мягких тканях, количество разветвлений и их выходы, независимо внутренние они или внешние.
УЗД мягких тканей проводится с целью уточнения локализации внешних абсцессов в толще тканей шеи.
Лечение
При хондроперихондритах лечение может быть хирургическим и консервативным. Если не обнаружены абсцессы и свищи, можно обойтись без помощи хирурга.
Лечение должно проходить в условиях стационара. Назначаются антибиотики широкого спектра действия (азитромицин, аугментин, цефтриаксоны четвертого поколения) для борьбы с инфекцией в комбинации с сульфаниламидами.
Для ликвидации болевого синдрома пациенту назначают нестероидные противовоспалительные средства, анестетики (распыление в гортани раствора лидокаина, блокады, глотание кубиков льда), холодные компрессы. Обязательны антигистаминные препараты в комбинации с гормонами коры надпочечников, дезинтоксикационная терапия.
Пища для больного перихондритом должна быть максимально измельченной или жидкой, очень питательной. Рекомендуются мероприятия, направленные на поднятие иммунитета – витамин С и группы В, препараты алоэ, облучение ультрафиолетом и лазером.
Если присутствуют свищи и абсцессы, показано хирургическое лечение. Абсцесс вскрывается, некротические ткани удаляются вместе со свищевым ходом, полость промывается раствором антибиотика или асептика. В случае некротизации хряща – его удаляют частично или полностью. Обязательна установка дренажа.
При воспалении надгортанного хряща обязательна интубация из-за высокого риска развития асфиксии. Когда причиной заболевания стала интубация, следует снять трахеостому и поставить ее ниже по трахее.
Если уже сформировалась стойкая деформация просвета гортани показана крикотомия (рассечение перстневидного хряща), с последующей ларингопластикой для создания стойкого просвета; в комплексе с инъекциями лидазы для рассасывания рубцов. После лечения нужно пройти курс физиотерапии и реабилитации, для восстановления утраченных функций гортани.
Профилактика
Специфической профилактики при хондроперихондрите не существует. Чтоб избежать этого заболевания в первую очередь следует вовремя лечить все инфекции, особенно такие как туберкулез. Своевременно обращаться к врачу при травмах и первых признаках заболевания. И не забывайте про иммунитет. Закалка, зарядка, солнце и свежий воздух помогут укрепить организм и избежать многих неприятностей со здоровьем.
Осложнения
При неправильном лечении, отказе от госпитализации или позднем обращении за медицинской помощью возможны такие осложнения:
- абсцесс мягких тканей шеи;
- гнойное воспаление средостения;
- флегмона шеи и дна ротовой полости;
- аспирационная пневмония;
- свищи;
- рубцовый стеноз гортани;
- асфиксия;
- генерализация инфекции (сепсис).
Вернуться к оглавлению
К каким врачам обращаться?
Если вы заподозрили у себя хондроперихондрит гортани, вам следует немедленно обратиться к оториноларингологу!
Прогноз при данном заболевании неблагоприятный. Осложнения хондроперихондритов, особенно рубцовое сужение гортани, могут значительно ухудшить качество жизни, а если не лечиться, то от осложнений возможен летальный исход.
Каждый из нас неоднократно сталкивался с першением в горле. Это довольно распространённый симптом многих патологий гортани и глотки. Чувство першения или наличия в глотке инородного тела возникает при прогрессе течения воспалительного процесса. Но для того, чтобы не ошибиться с лечением, следует знать точную причину дискомфорта, установить диагноз и лишь после этого приступать к терапии.
Причины ↑
Першит в горле может по разным причинам, но в большинстве случаев — это результат банального ОРИ или ОРЗ. Также довольно часто этот признак является следствием прогресса:
- фарингита;

- ларингита;
- гриппа;
- тонзиллита;
- трахеита;
- коклюша;
- аллергической реакции.
Каждое из перечисленных заболеваний может вызвать чувство першения, при этом терапия каждого будет разной. Но порой першит в горле и по более серьёзным причинам, порой патологии, вызывающие это ощущение совершенно несвязанны с гортанью, например:
- рефлюксный гастроэзофагит;
- новообразования доброкачественного или злокачественного характера;
- сифилис;
- холецистит;
- грыжа пищевода;
- язва или гастрит желудка;
- курение.
Ещё одним серьёзным заболеванием является хондроперихондрит гортани, в его анамнезе также присутствует першение.
Какие симптомы и причины хондроперихондрита? ↑
Болезнь, при которой воспаляется хрящ и надхрящницы в гортани. Надхрящницы защищают и питают необходимыми веществами хрящ. Когда происходит их поражения, с течением времени неизбежно подвергается воспалению сам хрящ. Заболевание преимущественно носит хронический характер и развивается в течение месяцев, а иногда и лет. Но, может наблюдаться и острая форма хондроперихондрита, в этом случае все симптомы нарастают быстро и являются ярко выраженными.

Сужение голосовой щели
Главной причиной развития патологии хряща гортани является инфекция. Может пройти больше года после попадания инфекции в гортань, прежде чем хондроперихондрит даст о себе знать. Под воздействием бактерий начинает образовываться инфильтрат и выделяется серозное вещество, в результате чего повреждённый участок гортани уплотняется, на нём образовывается гнойник, и как следствие этого начинается некроз тканей хряща. На фоне образования гнойника может развиться флегмона или абсцесс.
Привести к образованию инфекции могут различные причины, например:
- эрозия гортани при оспе, сифилисе или туберкулёзе;
- некроз при тифе или кори;
- хронические инфекционные патологии гортани;
- травмы гортани при инкубации или операции в области шеи, например, при которой был затронут щитовидный хрящ;
- попадания инородного тела;
- различные травмы (пи авариях, огнестрельные ранения, повреждения шеи на производстве, несчастные случаи).
Не исключено развитие хондроперихондрита после поведения лучевой терапии, а также при отравлениях ртутью или развитии сепсиса.
Симптомы зависят от формы заболевания (острой или хронической), тяжести воспаления (инфильтративная, гнойная или склеротическая форма), а также от места локализации воспалительного процесса. Может быть поражен щитовидный хрящ, надгортанник или перстневидный хрящ.
Главный симптом при любой форме является боль разной интенсивности. В некоторых случаях гортань болит просто нестерпимо и человеку требуется обезболивающий препарат. Боль локализуется в области гортани, часто отдаёт в ухо. Также болит горло в момент глотания слюны, воды или пищи. Помимо того что область шеи болит, выделяют такие симптомы, как:
- хриплость голоса;

- одышка;
- озноб на фоне повышения температуры;
- сухой кашель;
- чувство инородного тела или попросту першит в горле;
- увеличение объёма шеи из-за её припухлости;
- шейный лимфаденит.
Когда поражен щитовидный хрящ, диагностируется твёрдая припухлость, голосовая щель резко сужается в результате отёчности черпалонадгортанной складки. Из главных симптомов инфицированный щитовидный хрящ имеет следующие: удушье из-за нехватки кислорода, образовывается гнойный свищ, из которого могут выделяться кусочки некрозного хряща.
Поражение надгортанника сопровождается резким уплотнением и ригидностью его тканей. Локализуется припухлость на гортанной поверхности, тем самым перекрывая щель входа в гортань. Главные симптомы при этой локализации воспалительного процесса заключаются в том, что болит горло, в гортань может попадать кусочки пищи, диагностируется отёчность, а в результате её нарушается функция голоса и дыхания.
Перстневидный хрящ при поражении хондроперихондритом имеет такие признаки как свищ, гиперемия, припухлость шеи, сужение гортани.
Осложнения патологии ↑
Помимо того, что лечение хондроперихондрита довольно длительно, заболевание еще опасно своими осложнениями, довольно часто параллельно с его течением возникает:
- аспирационная пневмония;
- гнойный медиастенит;
- сепсис;
- абсцесс лёгкого;
- флегмона шеи.
При остром течении болезни, без оказания своевременной медицинской помощи хондроперихондрит гортани может вызвать летальный исход в результате удушья больного. Дыхательная щель перекрывается, и доступ кислорода практически отсутствует, что приводит к асфиксии. Но даже если терапия была проведена успешно, не редким случаем является образования рубцовых изменений на тканях гортани, что приводит к инвалидности пациента и развитию хронического стеноза.
Диагностика ↑
При постановке диагноза важно отличить хондроперихондрит от иных заболеваний, в частности перихондрита, туберкулёза или сифилиса гортани. Для диагностики главным образом используют такие инструментальные методики:
- ларингоскопия;

- КТ гортани;
- УЗИ шеи;
- фистулографию.
Если поражен щитовидный хрящ метод ларингоскопии будет менее информативным при других видах локализации патологического процесса. Щитовидный хрящ имеет особую локализацию, из-за чего ларингоскопия фиксирует лишь незначительную припухлость слизистой оболочки, без других характерных изменений. Более полную картину в этом случае можно получить при помощи компьютерной томографии.
Терапия ↑
Лечение может быть консервативным или хирургическим, при чём к последнему методу прибегают далеко не всегда. Если сам хрящ ещё не поражен некрозом, вполне возможно консервативная терапия, как правило, она заключается в:
- введении антибактериальных препаратов для купирования инфекционного процесса;
- приём глюкокортикостероидов для избежания формирования рубцовой ткани и снятия воспалительного процесса;
- орошение гортани антисептическими растворами;
- приём сульфаниламидов, как дополнения в терапии антибактериальными средствами;
- обезболивающие препараты, новокаиновая блокада;
- электрофорез;
- УФО-облучение;
- диета, исключающая твёрдую, острую, кислую и солёную пищу, травмирующую и раздражающую гортань;
- компрессы на область шеи;
- занятия с логопедом при поражении голосовых связок.

В случае, если применение консервативных методов не даёт должного результата и свищ всё же образовался, прибегают к оперативному вмешательству. Целью операции является удаление некротических тканей с хряща, иссечения очагов гноя, а также обеспечения его отхождения (дренаж). Важно проведения хирургического вмешательства до начала распада хрящевой ткани. В случае асфиксии выполняют трахеотомию, эта операция позволяет восстановить функцию дыхания.
Если были образованы рубцы, возникает необходимость в повторной операции с удалением патологической ткани и с наложением ларинготрахеостомы. При запущенных формах даже оперативное вмешательство не гарантирует сто процентного удаления очага инфекции. Во многих случаях, остаётся вялотекущий инфекционный процесс, приводящий к повторным операциям.
Прогноз ↑
К сожалению, прогноз при хондроперихондрите далеко не всегда положительный. Основная проблема заключается в плохой возможности регенерации хряща, что приводит к стойким нарушениям функций гортани. Летальный исход может настигнуть больного при рубцовых стенозах, асфиксии в результате перекрытия гортани, а также как следствие сепсиса, абсцесса или пневмонии. В связи с чем рекомендовано своевременно лечить хронические, инфекционные заболевания гортани и верхних дыхательных путей. Недопущения развития туберкулёза, сифилиса и других заболеваний, приводящих к развитию хондроперихондрита. Не допускать попадания в гортань инородных предметов, а также исключить травмы шеи. Ну и конечно, важным пунктом в профилактических целях является раннее обращение к врачу за лечением любых заболеваний инфекционной природы.



