Анатомически обструктивный бронхит отличается от обычного изменением во всей толще бронха, что приводит к его сужению, отекуи нарушению бронхиальной проводимости. Чаще такое бывает у взрослых, но встречаются и у детей – к ним приводят врожденные пороки развития бронхов, частые и недолеченные бронхиты, нарушения иммунитета вследствие как частых болезней, так и особенностей беременности и родов матери – недоношенность, гипоксия во время беременности и в родах, родовые травмы и ранние инфекции – все это создает тот самый негативный фон, на котором подчас и развиваются тяжелые, длительно протекающие обструктивные бронхиты.
Клинически обструктивный бронхит проявляется прежде всего кашлем с большим количеством вязкой мокроты, ребенок с трудом откашливает мокроту, а кашель часто носит характер приступообразного, бывает, во время приступа отмечается цианоз ( посинение) губ и пальчиков ребенка – признаки дыхательной недостаточности.
Как лечить обструктивный бронхит? Если речь идет об остром состоянии, возникшем на фоне гриппа как его осложнение, антибиотики необходимы. Причем обязательно после взятия мокроты на посев и определения чувствительности – антибиотики в этих случаях применяются сильные, и надо, чтобы они заведомо работали. Можно попытаться применить антибиотики в таблетках, но при их неэффективности в течение хотя бы 3-4 дней – отсутствии положительной динамики заболевания – надо перейти на уколы.
Обязательно для защиты дыхательных путей от развития конкурентной флоры, другими словами, дисбактериоза, могущего сильно усугубить состояние ребенка, необходимы антигрибковые и бифидопреператы ( последние лучше назначать после окончания приема антибиотиков или хотя бы не сразу, не с первого дня.) Обязательны муколитики – отхаркивающие и разжижающие мокроту вещества, есть среди них специальные, больше подходящие детям. Если кашель стал сухим и возникает приступами, возможно применение препаратов, влияющих на кашлевой центр, типа либексина, только надо помнить, что мокрота в этом случае будет отделяться плохо и применять подобные препараты надо при ее отсутствии.
Особым пунктом стоит вопрос о применении бронходилятаторов – расширителей, типа бронхолитина и эуфиллина. Препараты эти со множеством побочных и нежелательных эффектов применяются все реже.
То же самое применяется в случае хронического обструктивного бронхита, только антибиотики назначаются курсами, постоянное их применение не оправдано и даже вредно, а на первое место выходят иммунные препараты, часто – растительного происхождения и тщательный уход за ребенком – периодический перкуторный массаж ( постукивание) по спинке в позах, способствующих лучшему отделению мокроты, полноценное, богатое белками и витаминами питание, дыхательная гимнастика приведут к полному излечению ребенка от тяжелого недуга.
Обструктивный бронхит представляет собой воспалительный процесс, проходящий в бронхах с сужением их просвета. В качестве возбудителей выступать могут и вирусы, и вредные микробы. Популярным возбудителем называют РС-вирус — респираторно-синцитиальный вирус.
После пневмонии обструктивный бронхит у грудного ребёнка самая тяжёлая патология. Дети, страдающие в первый год своей жизни данной патологией, имеют риск заболеть бронхиальной астмой.
Причины
- Выявление вредоносных микробов в организме: таких как хламидий, микоплазмы, респираторно-синцитиальный вируса и др.
- Проходимость бронхиального дерева нарушается, вследствие чего возникает обструкция, которая известна следующими признаками: слизистая бронхов отекает,секреция на стенках бронхов закрывает просвет, мышечная ткань испытывает спазм.
- В некоторых случаях основанием возникновения патологии является врождённая бронхиальная непроходимость. Здесь большое значение имеет образ жизни будущей мамы в период вынашивания. Часто на врождённую аномалию влияют неблагоприятные действия беременной: активное или пассивное курение, употребление алкогольных напитков.
- Аллергики находятся в первую очередь в группе риска.
Симптомы
- Температура тела у детей повышается до 39 градусов.
- Слабость: вялость, общее самочувствие апатия.
- Одышка, дыхание сильно затруднено, сопровождается свистом.
- Приступообразный кашель с трудноотделяемой мокротой.
- Нередко добавляются признаки простуды: насморк, болезненное глотание.
- В серьёзных и запущенных ситуациях ребёнок начинает задыхаться в период приступов.
- Наблюдается поза с опорой на руки, межрёберная область напряжена, крылья носа раздуты.

- Специалист изучает анамнез больного. Слушает жалобы, уточняет температуру. Она повышается обычно до 39 градусов. Общее самочувствие слабое.
- При обследовании дыхания врач слышит хрипы со свистом и некоторым жужжанием.
- Назначают анализ крови. При заболевании в крови содержится большое число лейкоцитов и высокая скорость оседания эритроцитов. Такой результат указывает на наличие воспалительного процесса.
- Эксперты часто прибегают к рентгену грудной клетки. Изменения неспецифичны. Нередко диагностируется усиление лёгочного рисунка, реже повреждение корней лёгких и вздутие лёгочной ткани.
- В целях определения возбудителя осуществляют исследование мокроты.
- Выявление функциональной способности и особенностей внешнего дыхания, объём лёгких и показатели скорости вдоха и выдоха. Спирометрия — это способ анализа функции лёгких путём определения лёгочных объёмов дыхания. При осуществлении спирометрии больной с силой вдыхает и выдыхает, что даёт возможность понять, насколько органы дыхания справляются со своей деятельностью. Данное исследование показано пациентам, которым уже исполнилось пять.
- Для уточнения насколько сужены бронхи используют пробы с ингаляционными бронходилататорами, и оценивают их влияние на показатели функциональной деятельности лёгких.
- Обычно требуется дополнительная консультация инфекциониста и детского пульмонолога.
Осложнения
Многие родители задают вопрос, чем опасен бронхит с обструкцией. И не зря. Главным осложнением патологии является её переход в бронхиальную астму.
Данное заболевание может довести до инвалидности. В запущенных случаях оно меняет жизнь больного полностью. Поэтому при часто повторяющихся приступах, больного необходимо обследовать на предмет возникновения астмы. Следует сделать ряд обследований, результаты которых покажут, есть ли предастматическое состояние.
Развитие дыхательной недостаточности чрезвычайно опасно не только для здоровья, но и для жизни, поскольку может привести к летальному исходу.
Лечение
Ряд мероприятий должны произвести родители заболевшего ребёнка:
- Обеспечить хорошую проветриваемость помещения, где находится больной. Если воздух в комнате сухой, лучше позаботится о специальных увлажнителях.
- Шерсть домашних животных может негативно повлиять на работу органов дыхания. Это следует учитывать.
- Контролировать питьевой режим. Страдающий бронхитом должен много пить, больше, чем обычно раза в два. Следует готовить морсы, компоты, чаи на травах. Питьё должно быть разнообразным и в большом количестве.
- Проследить, чтобы ребёнок придерживался определённой диеты. Нельзя употреблять острые блюда, приправы. Принимать пищу лучше маленькими порциями: пять или шесть раз в день.
Первым делом специалист во время приёма послушает больного. Затем назначит ряд препаратов разного действия:
- От температуры врач пропишет жаропонижающее. В зависимости от возраста больного это могут быть сиропы, свечи или таблетки.
- Если малыш страдает заложенностью носа, врач назначит сосудосуживающие медпрепараты: спрей или капли.
- При наличии бактериальной инфекции обязательными будут антибиотики.
- А чтобы кашель стал влажным, и мокрота хорошо отходила, доктор пропишет отхаркивающие средства.
Помимо перечисленного, малышу необходимы ингаляции. Вдыхание специальных средств способно уменьшить обструкцию.
Профилактика
Чтобы предотвратить болезнь, ребёнку необходимо вести правильный образ жизни. И контролировать правильный режим, благоприятно влияющий на самочувствие малыша, должны, разумеется, родители. Мамам и папам придётся хорошенько постараться, чтобы окружить малыша теми условиями ухода, которые не дадут развиться заболеванию:
- Повышать иммунитет методом закаливания. Чтобы начать осуществлять мероприятия по закаливанию сначала нужно убедиться, что ребёнок полностью здоров, затем изучить данную тему или проконсультироваться со специалистом, чтобы не навредить малышу.
- Давать сыну или дочери комплекс необходимых поливитаминов и минералов.
- Обогатить рацион малыша полезными продуктами. Ежедневное меню должно содержать гипоаллергенные продукты.
- Необходимы прогулки на свежем воздухе. На прогулку ребёнка нужно одевать по погоде, чтобы он не замёрз.
- В эпидемию гриппа и при общении с больными ОРВИ или ОРЗ заболеваниями носить маску и принимать противовирусные препараты в целях исключения заражения.
Сколько только патологий не подстерегает наших малышей в раннем детстве! Многие мамочки с ног сбились в поисках хороших педиатров, гастроэнтерологов, пульмонологов и невропатологов, чтобы они посмотрели их чадо и назначили лечение. Ведь у маленьких деток часто дают сбой пищеварительная, нервная и дыхательная системы. Заболевания органов дыхания занимают в количестве патологий в детском возрасте, чуть ли не половину. Особенно мамочек пугает, когда их детки не могут выдохнуть и вдохнуть воздух, синеют и сложно откашливаются. Это говорит о развитии обструктивного бронхита. 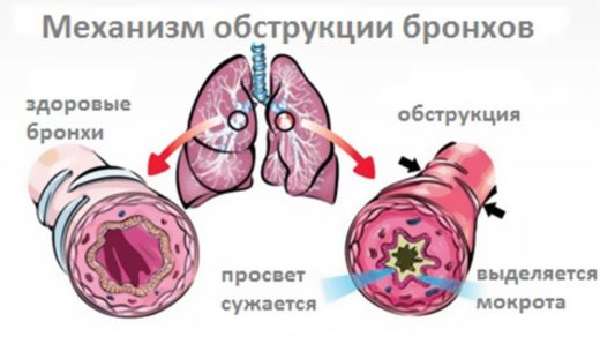
Описание патологии
Обструктивный бронхит у детей часто возникает в возрасте от 0 до 3 лет. Это серьезная патология органов дыхания, так как нарушается проходимость бронхов, из-за чего ребенку трудно дышать. А как прожить без дыхания? Поэтому при несвоевременном лечении такого состояния возникает угроза жизни малыша.
Обструктивный бронхит у детей развивается в считанные минуты, состояние их ухудшается с каждой секундой. Но это не повод залечивать малыша разными ненужными препаратами, поэтому ниже мы рассмотрим основные принципы определения болезни, причины ее возникновения и помощь при таком состоянии.
Причины обструкции бронхиального дерева 
Обструктивный бронхит у ребенка развивается чаще всего внезапно, в ночное время, когда малыш спокойно спит. Причин такому состоянию несколько:
- Аллергия. Аллергические реакции у детей стали часто проявляться из-за незрелости защитных структур организма, некачественного питания, плохой экологии, частых стрессов. Сужение бронхов может произойти в результате аллергического ответа организма на определенный раздражитель.
- Курение. Трудно приходится малышам в семье, где есть курильщики. Дыхательная система деток не рассчитана на постоянное поступление в нее вредных веществ, выделяемых с дымом во время курения. Пассивное курение приводит к развитию обструкции.
- Вирусные и бактериальные инфекции. У грудничков и деток до 3-х лет не все структуры дыхательной системы развиты, как у взрослых. Сами по себе бронхи у них настолько мелкие, что только из-за анатомического строения во время болезни возникает обструкция. Под влиянием токсинов распространившейся инфекции сначала поражаются крупные бронхи, затем воспаление затрагивает и мелкие дыхательные структуры. Бронхи сужаются из-за спазма, слизь скапливается в узком просвете, ребенок не может нормально дышать.
- Инородное тело. Попадание инородного тела в пути дыхания иногда становятся причиной обструкции.
- Пороки развития. Ребенок может уже родиться с различными аномалиями дыхательной системы. По этой причине в раннем детстве у него может часто возникать обструктивный синдром.
- Паразиты. К сожалению, у таких деток спазм бронхов могут спровоцировать еще и паразиты.
Такой синдром может возникать еще по причине морфологических особенностей органов дыхательной системы малышей:
- У деток только спустя несколько лет после рождения дозревает эпителиальный слой, выстилающий бронхи. Это приводит к секреции вязкой слизи, которую маленькие мерцательные реснички не могут вытолкнуть из бронхов. В результате слизь остается, а вместе с ней остаются и размножаются болезнетворные микроорганизмы в просвете бронхов ребенка.
- Железистая ткань до 3 лет гипертрофирована, из-за этого бронхи узкие, спазм их еще больше сужает.
- В этом возрасте особой чувствительностью характеризуется гладкая мускулатура бронхиального дерева, даже незначительное их раздражение приводит к сильнейшим спазмам.
- Не работает защитная система – местный иммунитет. В процессе роста малыша он только развивается.
- Избыточный или недостаточный вес, нехватка витамина D в организме, слабая терморегуляция и ранний отказ от грудного вскармливания также являются факторами риска возникновения обструктивного синдрома.
Проявления синдрома
Симптомы и лечение этой патологии тесно связаны, так как часто обходятся лишь симптоматической терапией. В тяжелых случаях применяется базисная терапия, которую необходимо применять даже в промежутках между приступами.
Основные признаки болезни:
- Ребенок беспокойно себя ведет до сна.
- При наличии острого бронхита даже на расстоянии слышны хрипы и свисты во время дыхания.
- Если прислушаться или прослушать грудную клетку ребенка с помощь фонендоскопа, будет слышно клокотание. Но это не влажные хрипы, и они прослушиваются в нескольких местах, проходят после кашля.
- Одышка и удушье. Это основной признак синдрома, на вдохе малыш напрягается.
- Изматывающий кашель.
- Ребенок часто дышит. Необходимо сравнить с нормой: до полугода малыш в норме дышит 60 раз в минуту, от 6 до 12 месяцев дышит 50 раз, от года до пяти лет – 40 раз.
- Синеет носогубной треугольник.

Хроническая форма обструкции
Лечение обструктивного бронхита у детей должно начинаться незамедлительно, при первых симптомах. Лечение острой формы обструктивного бронхита и хронической немного отличается. Хронический обструктивный бронхит периодически возникает в результате попадания и размножения инфекции в дыхательных путях. Проявляется он почти как приступ бронхиальной астмы, но аллергические причины отсутствуют. Такой синдром в хронической форме начинается из-за инфекции или аспирации (попадание инородного тела в дыхательные пути).
Диагностика обструктивного бронхита
Чтобы достоверно определить диагноз и лечение, если позволяет состояние больного, проводятся такие обследования:
- Изучение симптомов на время приема специалиста и анамнеза по словам родителей.
- Аускультация – врач прослушивает хрипы, свист и шумы в бронхах ребенка.

- Рентгенография.

- Лабораторное исследование крови.

- Бактериальное исследование мокроты.

- Спирометрия – врач анализирует, справляются ли легкие со своими функциями.

Препараты и способы лечения обструктивного синдрома
Лечение у взрослых детей и малышей отличается в применении препаратов, их дозировках и условиях. Детки до 2 лет проходят лечение в стационаре под наблюдением педиатров. Там же они определяют, чем лечить малюток.
При повышении температуры на фоне распространения инфекции ребенку необходим постельный режим. Наблюдения показывают, что большинство детей после приступа обструкции могут активно себя вести. Но важно не допускать физических перегрузов для них. 
Лечебные мероприятия включают в себя прогулки на свежем воздухе. Рекомендуется гулять по часу два раза в день в парковой зоне вдали от дорог и скоплений людей.
Не допускать использование в период болезни веществ, которые могут вызвать аллергию. Нельзя применять жирную, жареную, слишком соленую пищу.
Нужно давать деткам продукты питания, которые легко усваиваются, богатые витаминами. Также важно обеспечивать обильное питье: соки и компоты из яблок, отвары трав, витаминные чаи. 
На время лечения важно обеспечить гигиену помещения ребенка: делать влажные уборки, не применять раздражающие моющие вещества, ограничить поступление дыма от курения. 
Как лечить малыша, определяет врач после осмотра. Он же совместно с родителями принимает решение о целесообразности госпитализации по состоянию ребенка. Для лечения используются некоторые группы препаратов.
Это препараты для снятия спазма бронхов. Они расширяют их просвет, способствуя увеличению попадания кислорода в дыхательные пути и питанию всех тканей организма. Применение этих препаратов крайне важно при обструктивном бронхите у детей, лечение ими должно начинаться еще во время приступа.
Маленьким детям дают препараты в форме сиропа, чтобы легче было их принимать. Также после 2 лет возможно применение ингаляций с этими веществами:
- Аскорил;
- Кленбутерол;
- Сальметерол;
- Беродуал;
- Сальбутамол.

Некоторые из них разводятся с физраствором для ингаляционной терапии. Они снимают спазм бронхов в течение 15 минут.
При отсутствии необходимого эффекта применяются гормональные средства. Но их частое применение вызывает привыкание и побочные эффекты. Это такие препараты, как Пульмикорт, Буденит и другие. 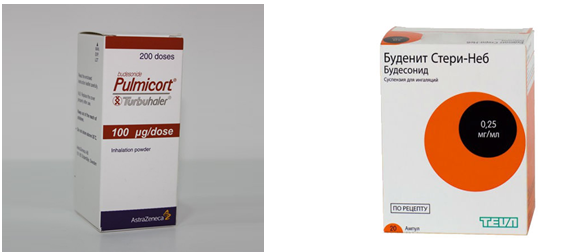
Лечить обструктивный бронхит в младенческом возрасте достаточно тяжело. Для этого используются бронхорасширяющие препараты и поддерживающая терапия. Деткам постарше назначаются муколитики и отхаркивающие средства для разжижения и выведения слизи.
Назначаются препараты на основе амброксола, карбоцистеина, и экстрактов растений. Часто применяются такие средства и их аналоги:
- Амбробене;
- Лазолван;
- Флавамед;
- Бронхикум;
- Гербион;
- Геделикс;
- Эресапал.

Вылечить обструктивный бронхит очень хорошо помогают ингаляции с помощью небулайзера. Можно дышать просто солевыми или щелочными растворами. Они не оказывают лечебное действие, но помогают деткам откашливать мокроту, смягчают приступы кашля. Затем можно использовать препараты в растворах для ингаляций. Они разводятся с физраствором для лучшено проникновения в бронхи и усвоения.
Такая терапия иногда лучше действует, чем таблетки и сиропы. При вдыхании мелких частичек лечебной жидкости они сразу же оседают на слизистых оболочках, начиная свое действие. Тогда как лекарства в таблетированной форме или сиропы сначала должны пройти через химические процессы в желудочно-кишечном тракте, затем уже начать свое действие на слизистую оболочку бронхов. 
В лечении кашля важно советоваться с врачом, что применять, и когда это делать. Муколитические средства применяются вначале лечения, чтобы добиться нужной консистенции мокроты, затем происходит переход на отхаркивающие средства для лучшего и быстрого выведения патологической слизи из нижних дыхательных путей. А это уже совсем другие препараты. Важно: деткам до 2-х лет муколитики не применяются, так как они физиологически не могут откашлять большое количество слизи.
Выделение гистаминов в кровотоке производит отеки, зуд, спазмы и другие аллергические реакции. При бронхоспазме, возникшем по причине обструкции, необходимо давать антигистаминные средства, если ребенок склонен к аллергии.
Специалисты пришли к мнению, что иммунный ответ на возникшую обструкцию, присутствует практически во всех случаях. Поэтому считают применение антигистаминных средств оправданным для всех детей с обструктивным синдромом.
Применяются для маленьких детей от полугода Зиртек и его синонимы, после 2 лет допускается применение Лоратадина, Клиритина, Эриуса, Эдема. После 5 лет можно применять Телфаст и его синонимы. 
Чтобы помочь ребенку скорее избавиться от болезни, врачи назначают иммуномодулирующие препараты. К слову, применяемые противовирусные средства при инфекционной природе обструктивного бронхита, также стимулируют работу иммунной системы. Они используются в разных формах выпуска: ректальные суппозитории, таблетки, капли, сиропы. Часто применяются такие препараты:
- Виферон;
- Лаферобион;
- Иммунофлазид;
- Гроприносин;
- Арбидол;
- Кагоцел и другие.

Антибиотикотерапия оправдана, если известна бактериальная причина спазма бронхов. В других случаях они неэффективны и даже вредны. Какую группу антибиотиков применять, дозировку и курс лечения решает врач. Часто назначаются цефалоспорины или амоксициллины.