Слизистый секрет направлен на защиту дыхательной системы от патогенных микроорганизмов, грязевых частиц, инородных тел, поэтому мокрота при бронхите является отличным показателем. Связано это с тем, что в организме вырабатывается достаточное количество иммуноглобулинов, подавляющих бактериальные и вирусные патогены.
Исходя из характера и структуры мокрот при бронхиальном заболевании, можно судить о стадии тяжести течения патологии и степени пораженности бронхов и других органов дыхания:
- При хроническом течении бронхита мокротная слизь выделяется в большей мере в утренние часы во время кашлевого приступа, так как за время сна происходит увеличение количества бронхиального секрета.
- При обострении бронхита мокрота имеет чрезмерно густую консистенцию.
- Если бронхи и трахея повреждены, наблюдается образование больших клеток реснитчатого типа, поэтому слизь имеет вкрапления.
- Если степень болезни средняя, то мокроты при бронхите выделяются с эпителиальными клетками среднего размера.
- При слабой пораженности отмечаются малые эпителии.
- При гнойном типе бронхита мокрота содержит гнойный экссудат неестественного оттенка (желто-зеленого).
Во время диагностического обследования при подозрении на бронхит пациенты сдают на анализ не только мочу и кровь, но и бронхиальную мокроту.
Эта субстанция обильно выделяется при воспалении бронхов и выводит патогенные микробы, спровоцировавшие кашель.
Мокрота при бронхите исследуется для определения этиологии кашля, что позволяет подобрать наиболее адекватную схему лечения.
Мокрота и ее функции
Откашливание слизи приводит к освобождению просвета дыхательных путей, облегчению дыхания и выведению патологической флоры из организма.
Но для того чтобы слизь отходила, она должна иметь нормальную текучесть, а в начале бронхита мокрота, как правило, вязкая и трудно отделяющаяся.
Поэтому главная задача на начальном этапе лечения кашля – как улучшить отхождение вязкой мокроты при остром бронхите. В современной медицине для этой цели используется целый комплекс различных методов.

Во многих случаях остановить кашель удается и без медикаментов. Но если специалист посчитает, что без них при бронхите не обойтись, то, скорее всего, назначит лекарства, разжижающие мокроту, или муколитики (препараты муколитического действия) на основе:
- бромгексина;
- ацетилцистеина;
- гвайфенезина;
- эрдостеина;
- амброксола и других.
Нередко параллельно с муколитическими лекарствами назначают отхаркивающие средства, помогающие эвакуировать мокроту из бронхов.
При наличии бронхообструкции (закупорки или сужения просвета бронхов из-за обилия секрета) целесообразно применение бронхорасширяющих аэрозолей с такими действующими веществами, как сальбутамол, ипратропия бромид, фенотерол и другие.
Препараты, подавляющие кашлевой рефлекс, или противокашлевые, при бронхите с обильной мокротой принимать запрещается.
Главное правило при медикаментозном лечении бронхита – не заниматься самолечением, а консультироваться с врачом по вопросам, что пить и как бороться с вязкой мокротой.

Очень хороший эффект дают такие процедуры при бронхите, как ингаляции, которые помогают разжижать мокроту без побочных эффектов, чем выгодно отличаются от лекарств.
Ингаляции желательно делать при помощи специальных устройств для домашнего использования – небулайзеров.
Посредством этих аппаратов можно распылять как жидкие лекарственные средства муколитического действия, так и другие субстанции – минеральные воды, физиологические и содово-солевые растворы.
При отсутствии специального ингалятора многие используют домашние средства для испарения – заварочные чайники, небольшие кастрюльки. Больные считают, что делать это можно, если мокрота при бронхите не отходит.
Преимуществом таких подручных средств называют возможность использовать не только лекарства, но и отвары:
Но у этого метода есть и очень серьезный недостаток – испаряется только горячее лечебное вещество. Это создает опасность получения ожога дыхательных путей или других участков тела по неосторожности.
Вот почему такие домашние ингаляции не рекомендуется делать детям.
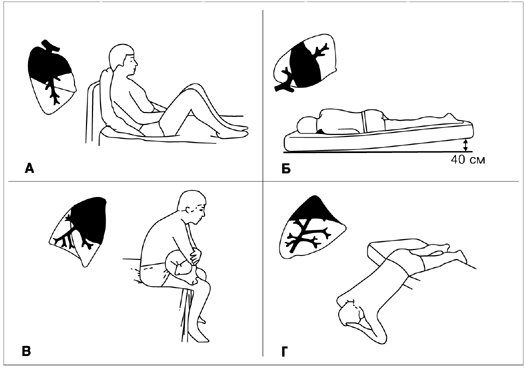
При бронхите часто бывает, что плохо отходит мокрота, даже невзирая на прием муколитиков. В таком случае может помочь так называемый постуральный, или позиционный, дренаж – специальная массажная методика, основанная на силе гравитации.
Пациент принимает горизонтальное положение таким образом, чтобы грудная клетка находилась выше головы. Этого можно добиться, если, например, человек свесится с дивана и упрется руками в пол.
Можно принимать и другие позы, вообще, полезно во время массажа периодически менять положение тела. Сам массаж выполняют на мышцах спины, не затрагивая позвоночник.
- Начинают с круговых разогревающих, поглаживающих движений продолжительностью до 5 минут.
- Затем постукивают пальцами по межреберным пространствам от поясницы до плечевого пояса – до 20 раз.
- Продолжают массаж легкими щипками от середины позвоночника к плечам.
- Захватывают участок кожи от поясницы и волнообразно перебирают кожу до плеч.
- Разглаживают кожу, плотно прижимая к спине ладони.
- Проводят диагональное растирание от позвоночника к лопаткам ребрами ладоней.
- После массажа человеку предлагают резко принять вертикальное положение или сесть и откашляться.
Техника массажа несложная, и ее стоит освоить членам семьи, где есть болеющие бронхитом.

Специальные гимнастические упражнения также помогают усилить отхождение мокроты, что при бронхите бывает затруднительно. Гимнастика преследует цель быстрее очистить бронхи от вязкого секрета и увеличить объем легких.
Основное правило при занятиях лечебной физкультурой для бронхов – вдыхаем через нос, выдыхаем через рот. Другие варианты допускаются, если в описании упражнения для отхождения мокроты при лечении бронхита на этот счет имеется оговорка.
Полезно взять на заметку небольшой гимнастический комплекс педагога А. Н. Стрельниковой.
- Исходная позиция — слегка наклонить вперед туловище, свесив руки. Вдох – сделать более глубокий наклон вперед. Выдох – вернуться в исходную позицию. Повторить 8 раз.
- Исходное положение – стоя, руки согнуты в локтях и пальцами касаются плеч. Вдох – не отрывая пальцев от плеч, свести и соединить локти перед собой. Выдох – вернуться в исходную позицию. Сделать упражнение 15 раз.
- Глубокий вдох – наклониться вперед и на 10-15 секунд задержать дыхание. Выдох – выпрямиться. Повторить 8 раз.
Дыхательная гимнастика не требует специальных приспособлений или спортивных снарядов, поэтому ее можно делать, даже находясь на рабочем месте.

К рецептам народной медицины нельзя относиться как к альтернативе консервативного лечения, прописанного врачом. Но в качестве вспомогательных средств эти рецепты могут пригодиться.
Вот что пьют и едят сторонники народной медицины при бронхите с вязкой, трудно отходящей мокротой:
- сок алоэ, перемешанный с медом и растопленным сливочным маслом (с этим рецептом нужно быть осторожным – сок алоэ противопоказан при проблемах с печенью, почками, ЖКТ);
- кашицу из тушеного лук и чеснока (их берут в равных количествах, мелко нарезают, заливают небольшим количеством кипятка, тушат до полного размягчения, взбивают и добавляют мед по вкусу);
- сок редьки с медом – в крупном корнеплоде черной редьки вырезают глубокую ямку, наполняют ее медом и дают настояться;
- отвары из лекарственных растений – душицы, тимьяна (чабреца), мать-и-мачехи, ромашки, подорожника, березовых почек или листьев, мяты и других.
Готовить отвары или настои можно из одного компонента или из нескольких, произвольно смешав их и залив столовую ложку смеси 200 мл кипятка.
Профилактика бронхита
Большая часть бронхитов развивается из-за вдыхания воздуха, не соответствующего санитарным нормам, – слишком сухого или чрезмерно загрязненного.
При постоянном вдыхании сухого воздуха пересушиваются слизистые оболочки дыхательных путей, организм в целом обезвоживается, и возникает бронхит с вязкой, плохо отходящей мокротой.
Загрязненный воздух нередко служит причиной аллергического бронхита. Частые простуды, хронический насморк провоцируют кашель вирусного или бактериального генеза.
Чтобы не допускать воспаления в бронхах, следует избегать всех этих опасных факторов, укреплять иммунитет, вести здоровый и физически активный образ жизни.
Секреция слизи, необходимой для очистки дыхательного тракта от вдыхаемых частичек пыли и микробов, происходит постоянно. С помощью ресничек, покрывающих бронхи изнутри, она выводится, и человек, не замечая, сглатывает её. Когда в дыхательных путях развивается патологический процесс, начинает образовываться значительное количество секрета. Мокрота при бронхите может иметь различный цвет, консистенцию, содержать гнойные или кровяные примеси. По её характеру можно судить о стадии и тяжести воспалительного процесса, поражающего бронхи.

Мокрота в бронхах
Основные функции мокроты
Дыхательные пути изнутри покрыты слизистой оболочкой, обеспечивающей их защиту. С воздухом в организм человека проникает множество инородных агентов: пылевых и грязевых частиц, микроорганизмов. Все они задерживаются на слизистой, а затем отходят вместе с бронхиальным секретом.
Слизь, образующаяся в бронхах, содержит иммунные тела, которые подавляют активность проникающих в дыхательные пути микроорганизмов. При массированном попадании инфекционных агентов в дыхательные пути, слизистая оболочка начинает функционировать активнее, что повышает секрецию мокроты.
В острой стадии или при обострении хронического бронхита слизистая оболочка дыхательных путей становится толще, секрета и слизи производится намного больше. В такой ситуации организм запускает ещё один защитный механизм – кашель. Благодаря ему происходят отхождение излишков секрета и очищение дыхательного тракта. Вместе с мокротой выводятся и патогенные микроорганизмы.
Цвет мокроты при бронхите
Цвет и другие параметры мокроты при бронхите указывают на характер и степень патологического процесса. Если отделяемое дыхательных путей прозрачно или имеет беловатый цвет, это говорит о хроническом воспалении в стадии ремиссии. Такие же характеристики наблюдаются в самом начале обострения или острого бронхита.

Коричневый цвет выделений говорит о хроническом бронхите, в некоторых случаях о его осложненном течении.
Диагностические процедуры
Воспалительное поражение бронхов требует проведения исследований для определения природы заболевания и назначения адекватного лечения. Врач проводит физикальный осмотр, выслушивает легкие. При аускультации на начальный этап бронхита указывают сухие хрипы, слышится жужжание или свист.
Влажные хрипы отмечаются на развернутой стадии: булькающие звуки свидетельствуют о прохождении воздуха через бронхиальный секрет. При обструктивном бронхите у пациента жесткое дыхание, выдохи и вдохи затруднены и усилены.
Для постановки точного диагноза делают следующие виды исследований мокроты:

Микропрепарат мокроты
- микроскопия;
- бактериологический анализ.
Чтобы результаты исследований были достоверными, необходимо правильно собрать биологический материал. Накануне сдачи анализа следует пить больше жидкости, чтобы усилить отделение бронхиального секрета. Сбор мокроты проводится сразу после ночного сна, до еды. Чтобы микрофлора из полости рта не примешалась к отделяемому бронхов, перед сбором необходимо провести гигиенические процедуры: почистить зубы, прополоскать рот, промыть носоглотку. Потом следует несколько раз глубоко вздохнуть и резко откашляться.
Если пациента отправляют сдавать анализ на начальной стадии бронхита, когда кашель сухой, и мокрота отходит плохо, можно перед сбором сделать ингаляцию с раствором пищевой соды и поваренной соли.
Биологический материал собирается в специальный стерильный контейнер, который можно приобрести в аптеке. Нельзя прикасаться к его внутренним стенкам, внутрь должно попасть только отделяемое дыхательных путей. После сбора необходимо как можно быстрее доставить емкость в лабораторию.
При расшифровке общего микроскопического анализа оцениваются следующие показатели:

Микроскопический анализ мокроты
- цвет – желтый, зеленый, коричневый указывают на инфекционно-воспалительный процесс, оранжевый или янтарный цвета говорят об аллергической природе бронхита;
- вязкость – густая мокрота говорит об остром периоде патологического процесса;
- запах – неприятный запах указывает на гнойный характер мокроты;
- лейкоциты – увеличенное содержание свидетельствует об активном развитии воспалительного процесса, инфекционной этиологии бронхита;
- эозинофилы – высокая концентрация указывает на аллергический бронхит;
- если в мокроте обнаруживаются эритроциты, значит, патологический процесс привел к разрывам сосудов и кровотечению;
- при обструктивном бронхите в мокроте присутствуют кристаллы Шарко-Лейдена, спирали Куршмана;
- альвеолярные макрофаги выявляются в мокроте преимущественно при хроническом течении заболевания.
Если при изучении мокроты под микроскопом в ней выявляются бактерии, высокое число лейкоцитов, проводится бактериологический посев. Материал высевают на питательную среду, подходящую для того или иного инфекционного агента. Такой тест позволяет определить тип возбудителя инфекции.
После оценки результатов анализов врач определяет, как и чем лечить бронхит у пациента в данном случае.
Методы лечения мокроты при бронхите
Для быстрого избавления от скопившегося бронхиального секрета в домашних условиях рекомендуется проводить медикаментозную терапию, выполнять ряд упражнений. Для улучшения отхаркивания мокроты нужно:

Упражнения для отхождения мокроты
- лечь на спину, под голову ничего не подкладывать, медленно повернуться набок, резко выдохнуть, сделать 5-6 раз (отделяемую мокроту сплевывать);
- встать на колени и три-четыре раза наклониться вперед, задержаться в таком положении на 30-40 секунд, повторить 5-6 раз;
- лечь на край кровати и свесить голову и плечи вниз, повторить наклоны по 4-5 раз на каждую сторону;
- лечь на кровать, под голову ничего не класть, под ноги поместить подушку или небольшой валик, в таком положении оставаться по 15-20 минут.
Чтобы вязкая и густая мокрота становилась жидкой и легко отделялась, рекомендуется пить больше теплой жидкости (чая, морса, компотов). Воздух в помещении, где находится больной, должен быть влажным. Для этого применяются специальные увлажнители, расставляются по комнате сосуды с водой или раскладываются мокрые полотенца.
Поворотным этапом в лечении бронхита становится трансформация сухого кашля с плохим отделением мокроты во влажный. Для разжижения отделяемого бронхов врач может прописать следующие препараты:

Препарат Коделак Бронхо
- отхаркивающие средства, разжижающие и облегчающие выведение мокроты из дыхательных путей (препараты алтея, чабреца, подорожника, грудные сборы, Коделак Бронхо, Мукалтин);
- лекарства, оказывающие муколитическое действие, снижающие вязкость бронхиального секрета (Ацетилцистеин, Амброксол, Бромгексин, Флавамед, Лазолван, Амбробене).
Взрослым препараты можно принимать в различных лекарственных формах. Для лечения ребенка больше подходят лекарства в виде сиропов. Многие фармацевтические компании предлагают в своих линейках безопасные и эффективные медикаменты, которые можно использовать при лечении грудничков, беременных и кормящих женщин.
Хорошо улучшают отхаркивание ингаляции отварами лекарственных растений, минеральной водой, медикаментозными препаратами. Также врачи рекомендуют заниматься дыхательной гимнастикой, проводить физиотерапевтические процедуры.
Профилактические меры
Основной фактор, влияющий на производство секрета в бронхах – это качество воздуха. Чтобы дыхательный тракт был здоров, нужно вдыхать чистый и влажный воздух. В жилых помещениях необходимо регулярно проводить влажную уборку и проветривания, чтобы не допускать пылевых загрязнений. Для вдыхания лучше всего подходит воздух температурой 20-22 градуса, хорошо увлажненный (около 60%).
Для профилактики бронхитов следует принимать меры, направленные на предупреждение заражения респираторными инфекциями, а также вести здоровый образ жизни, не курить, поддерживать иммунный статус на высоком уровне, избегать контактов с аллергенами.
