
Мокрота в бронхах образуется при наличии местного воспаления, спровоцированного болезнетворными микробами. Она представляет собой патологический секрет, выделяемый при отхаркивании и содержащий гной, фибрин, прожилки крови, примесь слюны и назальной слизи. Лица с подозрением на бронхит во время диагностического обследования сдают на анализ не только мочу и кровь, но и бронхиальную мокроту. Ее исследуют с целью определения этиологии кашля и назначения адекватной противомикробной терапии.
Бронхиальная мокрота — клинический признак воспаления органов дыхания. Это типичная проблема осеннего и зимнего периода, когда у людей снижается иммунитет и увеличивается число провоцирующих факторов: переохлаждение, частые ОРВИ. Гиперпродукция мокроты в бронхах нарушает дыхание и активную жизнедеятельность больного. Чтобы облегчить его состояние, необходимо вывести слизистый секрет. Для этого применяют аптечные и народные средства, дыхательную гимнастику, массаж и физиопроцедуры.
Этиология
Причины образования и скопления мокроты в бронхах делятся на две большие группы — патологические и физиологические. Важное значение для пульмонологии и медицины в целом имеют заболевания, проявляющиеся влажным кашлем. Если недуги бронхолегочной системы не лечить, они быстро прогрессируют и приводят к развитию смертельно опасных осложнений.
Патологические причины проблемы:

Вирусные инфекции — вирусы гриппа, парагриппа, аденовирусы, риновирусы, энтеровирусы, вирус кори;- Бактериальные инфекции — стафилококковая, стрептококковая, пневмококковая, микоплазменная, хламидийная, туберкулезная, коклюшная;
- Хроническая бронхообструкция — ХОБЛ, бронхоэктатическая болезнь;
- Аллергические процессы – бронхиальная астма;
- Опухоли и кисты органов дыхания.
К физиологическим причинам нарушения относятся неблагоприятные внешние факторы, связанные с особенностями жизни и местом работы человека, а также различные вещества-раздражители:
- Пыль;
- Токсичные газы — хлор, аммиак, сероводород;
- Горячий или слишком холодный воздух;
- Сигаретный дым.
Факторы, способствующие образованию мокроты в бронхах:
- Переохлаждение организма;
- Ослабление иммунитета;
- Наличие очагов хронической инфекции — ринит, кариес, тонзиллит, синусит;
- Пожилой или детский возраст;
- Вредные привычки — алкоголизм, курение.
Несмотря на такое многообразие этиопатогенетических моментов, инфекция считается ведущей причиной проблемы. Микробы попадают в дыхательные пути воздушно-капельным или воздушно-пылевым путем. Оказавшись во влажной и теплой среде, они начинают активно размножаться. В месте внедрения развивается воспалительный процесс. Усиленное слизеобразование — защитная реакция организма, направленная на захват патогенных агентов и их эвакуацию.
Патогенез
Когда развивается воспалительный процесс, нарушается работа мерцательного эпителия респираторного тракта. Функции выведения и очищения перестают полноценно выполняться. При наличии патологических условий выработка слизи в бронхах усиливается в десятки раз. Она застаивается, становится более густой и вязкой, с трудом выходит наружу. Так образуется мокрота — патологический секрет, который содержит не только слизь, но и гной, фибрин, кровь. Ресничкам сложно продвигать мокроту вверх по трахее. Чтобы от нее избавиться, больные откашливаются. При раздражении кашлевых рецепторов активизируется дополнительный защитный механизм – кашель. Эта непроизвольная физиологическая реакция представляет собой рефлекторный акт, с помощью которого густая слизь, обогащенная лейкоцитами, покидает бронхи. Респираторный тракт очищается, его проходимость восстанавливается.
Продуктивный кашель является основным симптомом различных заболеваний дыхательной системы: острого бронхита, пневмонии, трахеита. Кашель со слизистой мокротой проходит в течение 7-10 дней при условии крепкого иммунитета у больного и при наличии благоприятных экзогенных факторов — оптимальной температуры и влажности воздуха, обильного питья, полноценного питания. Если отделяемое бронхов видоизменяется, а кашель становится упорным и мучительным, требуется медикаментозная терапия.

Цвет и консистенция мокроты являются важными диагностическими критериями, позволяющими определить стадию течения и степень тяжести патологии, а также предположить этиологические факторы развития воспаления.
Сопутствующие симптомы
Мокрота в бронхах — не единственный симптом заболеваний респираторного тракта. Он сочетается с целым комплексом клинических проявлений, которые зависят от характера воспаления.

Образование мокроты в бронхах сопровождается:
- Признаками поражения органов дыхания — кашлем, болью в груди, одышкой, поверхностным и учащенным дыханием, связанным с бронхообструкцией,
- Интоксикационным синдромом — лихорадкой, ознобом, гипергидрозом, головной и суставной болью,
- Катаральными явлениями — насморком, першением и болью в горле,
- Астенизацией организма – общей слабостью, повышенной утомляемостью, апатией, бессонницей, упадком сил.
Аускультативно врачи обнаруживают жесткое дыхание и рассеянные хрипы. Подозрительные звуки в виде бульканья, свиста, шипения свидетельствуют о присутствии жидкого экссудата в бронхах. Поток вдыхаемого воздуха сотрясает капли мокроты, что клинически проявляется дыхательными шумами.
Диагностические процедуры
Диагностику и лечение заболеваний, сопровождающихся образованием мокроты в бронхах, проводят специалисты-пульмонологи. Они беседуют с больным, осматривают его, собирают анамнез. По результатам физикального обследования делаются первые выводы об этиологии процесса.
Лабораторно-инструментальные методы исследования больного:
- Гемограмма – признаки воспаления или аллергии: нейтрофилез, подъем СОЭ или эозинофилия.
- Микроскопия мокроты – обнаружение лейкоцитов, эритроцитов, эозинофилов или бактериальных клеток.
- Микробиологическое исследование мокроты на микрофлору – выделение возбудителя инфекции и определение его чувствительность к антибиотикам.
- Бронхоскопия — осмотр слизистой оболочки бронхов.
- Рентгенографическое исследование легких – выявление очагов поражения.
- Спирометрия – оценка функции внешнего дыхания.
Данные, полученные в ходе лабораторных анализов и аппаратных процедур, помогут поставить окончательный диагноз и назначить соответствующее лечение.
Лечебный комплекс
Чтобы облегчить состояние больных, необходимо вывести мокроту и освободить бронхи. Для этого используется целый комплекс различных методик, включающий народное и традиционное лечение, дренажный массаж, дыхательную гимнастику, физиопроцедуры. Специалисты рекомендуют пациентам много пить. Жидкость разжижает вязкий секрет и способствует его эвакуации. Травяные чаи, ягодные морсы, натуральные соки, щелочная минеральная вода без газа благотворно влияют на ослабленный организм больного. Оптимальный питьевой режим уменьшает выраженность признаков интоксикации.

Физиотерапевтические мероприятия усиливают эффект медикаментов и ускоряют процесс выздоровления.
- Ингаляции помогают разжижать мокроту без побочных эффектов. Для проведения процедуры используют специальные устройства – небулайзеры. С их помощью распыляют жидкие лекарства-муколитики, минеральные воды, физиологические и солевые растворы, настои и отвары лекарственных трав. Ингаляторы можно заменить подручными средствами – заварочными чайниками или кастрюльками. Сухой пар обладает спазмолитическим эффектом, улучшает приток крови к органам дыхания и помогает очистить бронхи от мокроты.
- Постуральный или позиционный дренаж — специальный вид массажа. Больной занимает особое положение: он ложится так, чтобы грудь была выше головы. Для этого туловище свешивается с кушетки, а руки упираются в пол. Специалист поглаживает мышцы спины, постукивает по межреберным промежуткам, пощипывает кожу от позвоночника к плечам и перебирает ее волнообразно снизу вверх. После проведения всех манипуляций пациента сажают и просят откашляться.
- Лечебная физкультура для бронхов и дыхательная гимнастика.
- Электрофорез с лекарствами, УФО, УВЧ.
Народные средства не являются альтернативой медикаментозной терапии, назначенной врачом. Они дополняют основное лечение и облегчают состояние больных. Для выведения вязкой мокроты используют мед, алоэ, редьку, лук, чеснок. Из этих компонентов готовят лечебные кашицеобразные смеси, которые принимают внутрь. Многие лекарственные травы обладают секретолитическим и секретомоторным действиями. Из ромашки, календулы, шалфея и чабреца готовят целебные отвары или настои.
Вместе с мокротой организм покидают бактерии, продукты метаболизма, погибшие лейкоциты и эпителиоциты. Очищенные бронхи начинают активнее функционировать. Увеличивается объем потребляемого кислорода. Это приводит к нормализации работы ЦНС и кардиоваскулярных структур. Состояние больных стремительно улучшается.
Профилактические мероприятия
Чтобы избежать гиперсекреции и скопления мокроты в бронхах, необходимо соблюдать простые врачебные рекомендации:
- Укреплять иммунитет,
- Вести здоровый образ жизни,
- Оставаться физически активным,
- Отказаться от курения и употребления алкоголя,
- Соблюдать питьевой режим,
- Рационально питаться,
- Избегать переохлаждений,
- Санировать очаги хронической инфекции,
- Не контактировать с инфекционными больными,
- Не посещать места массового скопления населения в эпидсезон,
- Ежегодно ставить прививку от гриппа,
- Проветривать и убирать жилое помещение,
- Увлажнять воздух, особенно в отопительный сезон.
Мокрота в бронхах имеет определенный цвет и консистенцию. Эти признаки позволяют специалистам предположить наличие конкретного заболевания у пациента, его стадию и степень тяжести. После проведения комплексной диагностики пульмонолог ставит окончательный диагноз и назначает медикаментозную терапию, которая уменьшает вязкость бронхиального секрета и улучшает его отхождение.
Мокрота — это плотная, густая слизь, иногда называемая мокротой, которую человек выкашливает из легких. Мокрота вырабатывается при болезни легких или их повреждении.
Функция вырабатываемой слизи — содержать дыхательные пути влажными, и не позволять мелким посторонним частицам попадать вовнутрь во время вдоха. Слизь моментально схватывает опасные вещества и вытесняет их. Во время инфекции, в легких наблюдается лишнее количество слизи. Организм избавляется от этого избытка, кашляя удаляет его как мокроту.
Возможные причины и симптомы
Существует множество факторов, влияющих на выработку избыточной массы мокроты.
Люди страдающие бронхиальной астмой часто подвержены разного рода аллергии, восприимчивы к загазованности окружающей среды и инфекциям. Все это раздражает дыхательные пути и приводит к их воспалению, соответственно выработка слизи увеличивается.

Кистозный фиброз — семейное заболевание, причина которого наличие дефектного гена. Происходит застой слизи в дыхательные путях, что приводит к затрудненному дыханию.
Плотная слизь при данном заболевании является благоприятной средой для размножения бактерий, результатом чего становятся хронические бактериальные инфекции легких.
Мокрота, которая отличается от слюны, может быть признаком менее выраженной ИДП. С бактериальными ИДП мокрота имеет густую консистенцию и неприятный запах.
Как правило, мокрота темно-зеленого цвета наблюдается на ранних стадиях инфекции и постепенно ослабевает по мере ее исчезновения. Это присутствие фермента под названием миелопероксидаза, который придает мокроте зеленый цвет во время инфекции. Некоторые инфекции могут привести к тому, что мокрота станет желтой, серой или ржавой.
Грипп также может привести к появлению зеленой мокроты. Основные симптомы:
- высокая температура;
- усталость;
- слабость;
- головная боль.
Другие распространенные симптомы включают общие боли и судорожный кашель, озноб, заблокированный нос или насморк, чихание и боль в горле .
Люди должны находиться дома в тепле, пить много воды. Безрецептурные болеутоляющие средства помогут, когда у кого-то подтвердился грипп, и самочувствие улучшается в течение недели.
Бронхит — это инфекция основных дыхательных путей легких, бронхов, которые воспаляются и вызывают дополнительную слизь. Люди с этим заболеванием могут кашлять желто-серой или зеленоватой мокротой.
Бронхит — это состояние легких, которое может быть острым или хроническим.
Острый бронхит длится около 3 недель. Хронический бронхит определяется как ежедневный кашель, который вырабатывает мокроту и длится как минимум 3 месяца и возникает в течение двух лет подряд. Это признак других состояний легких, включая эмфизему и хроническую обструктивную болезнь легких (ХОБЛ).
Большинство случаев острого бронхита можно лечить дома нестероидными противовоспалительными препаратами и пить много жидкости.
Как избавиться от излишков слизи в бронхах — читайте тут.
Кашель, который производит густую желтую, зеленую, коричневую или окрашенную кровью мокроту, может быть признаком пневмонии , бактериальной инфекции, которая приводит к набуханию ткани в легких.
Распространенные симптомы включают:
- затрудненное дыхание;
- быстрое сердцебиение;
- лихорадка;
- ощущение нездорового состояния;
- потливость и дрожь;
- потеря аппетита.
Если у человека имеет место туберкулез, он кашляет зеленой или кровавой мокротой. Больные будут испытывать симптомы, которые включают:
- потерю веса;
- ночной пот;
- лихорадку;
- усталость;
- потерю аппетита;
- отек в области шеи.
Туберкулез является серьезным заболеванием, который лечится с 6-месячным курсом антибиотиков. Хотя туберкулез является бактериальной инфекцией, которая в основном поражает легкие, она может воздействовать и на верхнюю часть тела, железы, кости и нервную систему.
Когда следует обратиться к врачу
Мокрота может быть признаком инфекции, которая в некоторых случаях потребует медицинской помощи.
Любой, кто подозревает у себя туберкулез, должен обратиться за медицинской помощью и получить лечение.
Если больной думает, что у него пневмония, ему следует поговорить с врачом. Болезнь порой бывает трудно диагностировать, поскольку симптомы совпадают с другими распространенными инфекциями дыхательных путей. Легкая пневмония может лечиться дома антибиотиками, отдыхом и большим количеством жидкости.
Большинство других ИДП будут лечиться сами по себе. Врачи рекомендуют принимать болеутоляющие средства, пить много жидкости и отдыхать.
Подробнее о рецептах имбирного чая читайте тут.
Однако возможны моменты, когда лучше обратиться за медицинской помощью. Эти случаи включают, когда у больного имеет место тяжелый кашель, который длится более 3 недель. Если наблюдается высокая температура течение более 3 дней, это может быть признаком пневмонии, поэтому важно обратиться к врачу.
Если человек кашляет слизью содержащую сгустки крови, быстро дышит, жалуется на боль в груди или сонливость, рекомендуется срочный визит к врачу. То же самое можно сказать и о тех, кто имеет заболевания сердца, ХОБЛ или испытывал повторяющиеся эпизоды бронхита.
Посев мокроты
Этот тест используется для диагностики бактериальной пневмонии или бронхита. Он также используется для мониторинга того, как работает лечение для определенного состояния.
Тест на исследование мокроты обычно проводят с гранулированием, которое идентифицирует бактерии вызывающие инфекцию. Если тест неспособен обнаружить возбудителей инфекции, могут быть проведены специализированные тесты. К ним относятся мазок, тест AFB, чтобы найти туберкулезные и не туберкулезные инфекции, грибковую бактерию или легионеллы .
Образец мокроты, как правило, собирается утром утром. В зависимости от инфекции, о которой идет речь, в течение следующих дней могут быть приняты еще три образца. При отправке теста на мокроту пациенту нужно почистить зубы, и не принимать пищу в течение 1-2 часов.
Чтобы произвести образец из легких, больной должен глубоко кашлять. Если не удаётся кашлять, пациент вдыхает стерильный раствор глицерина, чтобы ослабить мокроту в легких.

Большинство заболеваний дыхательной системы, характеризуются повышением температуры тела, покраснением горла и сильным кашлем. Врачи утверждают, что лучший вариант, когда спазмы мышц грудной клетки, сопровождаются выделением мокроты. Что такое секрет трахеобронхиального дерева и нужно ли опасаться такого симптома патологии? Давайте разбираться с этим вопросом вместе.
Для чего нужна флегма
Многие больные на приеме у терапевта, пульмонолога спрашивают, откуда берется мокрота? На самом деле такой вопрос не корректен. Слизь вырабатывается на протяжении всей жизни. Если реснитчатый эпителий прекратит транспортировку флегмы в верхние дыхательные пути, то риск инфекционного заражения легких увеличивается в разы.
Какие функции выполняет мокрота:
- защита слизистой от микробов, аллергенов;
- увлажнение и устранение раздражения;
- выведение бактерий во время терапии ОРВИ, ОРЗ.
В нормальном состоянии мокрота состоит из воды, углеводов, протеина и минеральных солей. Патологическое состояние добавляет в секрет продукты жизнедеятельности бактерий, вирусов.
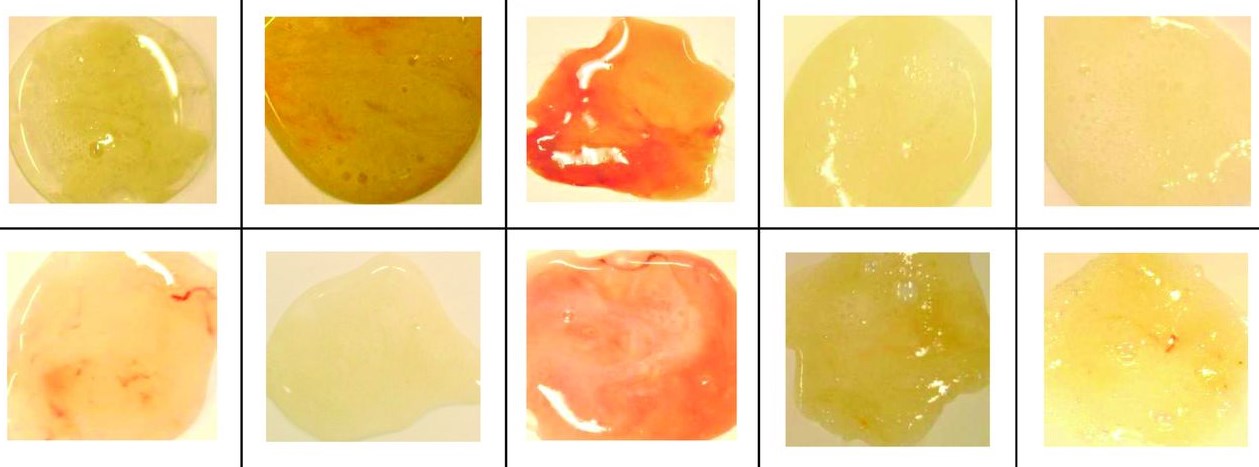
Виды и цвет мокроты
Здоровый человек ежедневно избавляется от 50-100 мл слизи, состоящей из пыли и других инородных для организма веществ. Во время болезни количество вырабатываемой флегмы может увеличиться в 10-15 раз (1500 мл). Поэтому особо волноваться при выявлении слизи при кашле не стоит. Считается, что это нормальное явление во время лечения вирусных и бактериальных поражений.
Обратиться за помощью в медицинское учреждение необходимо при изменении состава и цвета мокроты. Сильный воспалительный процесс может сопровождаться отхождением серозной, гнойной, кровянистой или стекловидной флегмы. Такие симптомы нередко указывают на развитие опасных заболеваний дыхательной системы (туберкулез, бронхит, пневмония, рак).
Многие врачи ставят первоначальный диагноз, ориентируясь на цвет мокроты:
- прозрачные выделения не должны пугать больного, так как отсутствие примесей говорит о постепенном угасании воспаления;
- стекловидная слизь должна стать поводом для проверки организма на наличие стеноза бронхов;
- желтая мокрота считается показателем усиленной борьбы иммунной системы с инфекцией (воспаление легких, астма, бронхит);
- зеленые выделения обычно вязкие и плохо отхаркиваются из-за повышенной концентрации нейтрофилов, эпителия и мертвых патогенных агентов (стафилококк, стрептококк);
- коричневая флегма указывает на распространение заболевания на нижние дыхательные пути или внутреннее кровотечение (разрыв капилляров).
В отдельную группу нужно вывести мокроту с кровью. Такой симптом возникает при сильном повреждении легочной ткани. Обычно больные с подобными признаками болезни незамедлительно госпитализируются.
Другие причины образования и отхождения слизи при кашле
Во время осмотра врач обязательно задаст вопрос о времени появления неприятного симптома. Если выделение мокроты наблюдается в утреннее время, то в первую очередь необходимо исключить естественные источники флегмы. Нередко причиной обильных выделений во время кашля становится аллергическая реакция на внешние раздражители (пыль, сухой воздух, шерсть животных). Нельзя исключать вероятность отравления химическими веществами (парами бытовой химии).
Слизистая вязкая мокрота может образоваться у курильщиков. С дымом сигарет в легкие попадает сажа, копоть и другие отравляющие элементы.
Негативное воздействие на бронхи вызывает уменьшение дыхательного просвета и ослабление функций клеток эпителия. Скопившаяся за ночь мокрота выходит утром с сухим приступообразным кашлем.
Болезни, характеризующиеся выделением мокроты
Многие заболевания дыхательных путей сопровождаются образованием большого количества секрета. Респираторные патологии почти всегда провоцируют организм на выработку флегмы. Какие патологии нужно исключить в первую очередь?
- Туберкулез – персистирующая инфекция, вызванная палочками Коха. Такая болезнь характеризуется аномальной потливостью, потерей аппетита, субфебрильной температурой (37°С). Отличительной чертой заболевания считается белая (начальные стадии), зеленоватая или кровянистая мокрота при кашле.
- Воспаление легких развивается на фоне заражения бактериями, грибками или вирусами легочной ткани. Главные проявления – резкий скачок температуры тела, сухой, непродуктивный кашель с хрипами, боль в грудной клетке, одышка. Секрет желтый или зеленый.
- Бронхит характеризуется отеком слизистой оболочки и ускоренной выработкой иммуноглобулина. Такие процесса вызывают закупорку бронхов и осложненное выделение мокроты. Симптомы болезни напоминают классическую простуду с появлением белой, желтой или зеленой флегмы.
Заниматься самодиагностикой нельзя. Лечение должно быть назначено специалистом (терапевтом, инфекционистом, иммунологом или пульмонологом).
Показания к проведению анализа мокроты
Обратиться за помощью в медицинское учреждение необходимо, если кашель продолжается более 2-х недель, есть подозрение на пневмонию, туберкулез или другие опасные болезни, в мокроте появились примеси (розовая, зеленая, желтая или стекловидная слизь).
Анализ флегмы позволяет:
- точно определить причину усиленной выработки слизи;
- исключить онкологию (рак легких);
- проверить выделения на маркеры аллергии.
При выявлении бактериальной природы мокроты, в лаборатории проводят исследования на резистентность патогенной микрофлоры к разным видам антибиотиков.
Как облегчить состояние больного
Нормальное отхождение мокроты считается хорошим знаком. Выделение прозрачного секрета нормальной вязкости показывает, что лечение первопричины кашля продвигается в нужном направлении. Дополнительная стимуляция отхаркивания слизи нужна в случае застоя секрета.
Препараты для выведения мокроты:
Лечение ребенка лучше начинать с относительно безопасных методов народной медицины. Если мокрота вязкая, но без примесей (гнойная, розовая, серозная), то следует воспользоваться отварами шалфея, душицы, календулы, солодки. Хорошие результаты показывает терапия ингаляциями, применение компрессов.

