Хронические болезни легких представляют собой одну из наиболее сложных проблем в педиатрии. Многие вопросы, касающиеся этого заболевания, остаются спорными до настоящего времени. На протяжении полувека (начиная с работ С. П.
Хронические болезни легких представляют собой одну из наиболее сложных проблем в педиатрии. Многие вопросы, касающиеся этого заболевания, остаются спорными до настоящего времени.

По данным Министерства здравоохранения, в России в 2001 г. было зарегистрировано 20 тыс. 729 детей и 5 тыс. 629 подростков с бронхоэктатической болезнью [4].
Однако сведения о ее распространенности среди населения не могут считаться достаточно точными, поскольку наиболее достоверный признак болезни — локально расширенные бронхи — диагностируется лишь при использовании специальных методов исследования [5].
Следует подчеркнуть, что в последние десятилетия во всем мире отмечено снижение распространенности бронхоэктатической болезни. Это объясняется выраженным уменьшением числа детских инфекций, случаев туберкулезной инфекции, а также расширением диагностических и лечебных возможностей, успехами медикаментозного лечения воспалительных заболеваний легких, проведением эффективной антибактериальной терапии [6, 7].
Хотя бронхоэктазы впервые были описаны Лаенеком почти 200 лет назад, механизмы их формирования до сих пор до конца не изучены. Среди наиболее вероятных патогенетических моментов развития бронхоэктазов решающее значение имеют воспаление дыхательных путей и нарушение бронхиальной проходимости вследствие закупорки или обструкции бронха. Каждый из этих факторов может стать пусковым для образования бронхоэктазов [8, 9]. В ряде случаев в формировании бронхоэктазов, по-видимому, имеют значение ателектаз легочной ткани, фиброз паренхимы [3]. Обычно появление бронхоэктазов у детей связывают с перенесенными ими инфекционными заболеваниями (корь, коклюш, респираторная инфекция и др.). В свое время М. А. Скворцов (1960) указывал на то, что бронхоэктазы при острых инфекциях у детей могут развиваться очень быстро, в течение 1–2 сут. Также быстро формируются бронхоэктазы при наличии инородного тела бронхов [10].
В клинической практике выделяют цилиндрические, мешотчатые и смешанные бронхоэктазы. Описаны также кистовидные, веретенообразные, варикозные бронхоэктазы.
Начальные признаки бронхоэктатической болезни обычно появляются в первые 3 года жизни ребенка, а диагностируется она, как правило, у детей дошкольного возраста.
В период обострения заболевания у больных могут отмечаться одышка, оральная крепитация. Кровохарканье, которое ранее считалось одним из основных проявлений болезни, в настоящее время чаще встречается у взрослых больных.
У пациентов с бронхоэктазами постоянно прослушиваются стабильные локализованные разнокалиберные влажные хрипы. Это один из самых характерных признаков бронхоэктатической болезни. Наряду с влажными у больных могут прослушиваться сухие хрипы. При наличии крупных бронхоэктатических полостей дыхание над этими зонами может иметь амфорический характер.
При функциональном исследовании внешнего дыхания выявляются обструктивные и рестриктивные вентиляционные сдвиги. Степень их выраженности зависит от распространенности патологического процесса.
Для больных с распространенным процессом характерны снижение величины форсированного выдоха, индекса Тиффно, изменение структуры легочных объемов, увеличение остаточного объема, уменьшение жизненной емкости легких. У больных с локализованным процессом функциональные нарушения могут не обнаруживаться.
Использование в клинической пульмонологии радиоизотопной диагностики позволяет судить о состоянии региональных функций легких, оценить характер функциональных нарушений в области патологического очага и в других зонах легочной ткани.
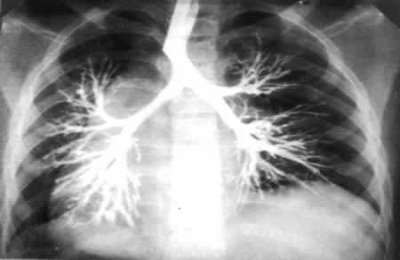
Решающее значение в диагностике бронхоэктазов принадлежит рентгенобронхологическим методам обследования [12, 13]. Бронхоэктазы, особенно мешотчатые и кистовидные, выявляются на обзорных рентгенограммах.
Следует отметить, что современный уровень развития компьютерной техники привел к широкому использованию в диагностике бронхоэктазов компьютерной томографии с высоким разрешением (оборудование General Electric, Hitachi, Philips). Этот метод широко используется у детей при диагностике бронхоэктазов. Компьютерная томография высокого разрешения способна выявлять бронхоэктазы, которые не диагносцируются даже при бронхографическом исследовании. Признак считается достоверным, если внутренний диаметр периферического бронха в 2 раза больше диаметра предшествующей легочной магистрали. Компьютерная томография позволяет измерять реальные абсолютные размеры бронхов [15].
Бронхоэктатические поражения наиболее часто локализуются в нижних долях. Чаще страдают нижняя доля левого легкого, язычковые сегменты, а также средняя доля правого легкого [12].
При бронхоэктазах цилиарный эпителий дыхательных путей утрачивается и замещается сквамозным или кубитальным. При цилиндрических бронхоэктазах определяются фокальная деструкция эластической ткани, отек и клеточная инфильтрация окружающей паренхимы, при более выраженных проявлениях болезни (мешотчатые бронхоэктазы) повреждение касается мышц и хряща. В прилегающей к бронхоэктазам легочной паренхиме и перибронхиальной ткани развивается эндартериит. Еще один характерный признак — вблизи дистальных субсегментарных бронхов появляются анастамозы между бронхиальными и легочными артериями [3, 5, 6].
Морфологические поражения бронхов сопровождаются эндобронхиальными изменениями. Характер и выраженность эндобронхита зависят от периода болезни, активности течения процесса, распространенности морфологических изменений, возраста больного ребенка.
Практически у всех детей, страдающих бронхоэктатической болезнью, при проведении бронхоскопии выявляется катарально-гнойный или гнойный эндобронхит [16]. Воспаление слизистой оболочки бронхов сопровождается нарушением структуры и функции мерцательного эпителия и тем самым обусловливается нарушение мукоцилиарного транспорта. Это, в свою очередь, способствует упорному течению воспалительного процесса в респираторном тракте.
Принципиально важно подчеркнуть, что бронхоэктатическую болезнь у детей как отдельную нозологическую форму необходимо отличать от бронхоэктазов, являющихся проявлением других заболеваний.
Так, основу формирования бронхоэктазов могут составлять врожденные и наследственные заболевания. По данным пульмонологической клиники Московского НИИ педиатрии и детской хирургии, врожденные аномалии развития бронхолегочной системы выявляются у 8–10% пациентов с хроническими воспалительными заболеваниями легких [18].
Бронхоэктазы могут быть проявлением врожденных пороков развития структурных элементов стенок трахеи, бронхов и бронхиол, морфологически связанных с отсутствием, недостатком или дезорганизацией хрящевой либо эластической тканей [19, 20, 21].
Среди всех причин развития бронхоэктазов особое место занимает муковисцидоз. Считается, что более половины выявляемых в настоящее время бронхоэктазов связано с системным генетически обусловленным заболеванием — муковисцидозом [22]. При этом заболевании страдают экзокринные железы бронхолегочной системы и кишечного тракта. Обтурация просвета бронхов вязким секретом создает условия для возникновения в раннем возрасте непрерывно рецидивирующего воспалительного процесса в легких. Бронхолегочные поражения при муковисцидозе, как правило, определяют клиническую картину заболевания и его исход.
Бронхоэктазы являются одним из основных признаков первичной цилиарной дискинезии, относящейся к числу наследственных болезней легких [23, 24]. В основе этой патологии лежит дефект строения ресничек мерцательного эпителия, обусловливающий нарушение их функции, а нередко и полную неподвижность. Это приводит к нарушению функции мукоцилиарного очищения, а последующее наслоение инфекции — к воспалительному процессу в бронхах и носоглотке. Именно с этих позиций объясняют в настоящее время хронический воспалительный процесс в дыхательных путях и формирование бронхоэктазов при классическом варианте первичной цилиарной недостаточности — синдроме Картагенера, для которого характерна триада признаков: обратное расположение внутренних органов, бронхоэктазы и синусит [25].
Некоторые наследственные синдромы, в основе которых лежит патология соединительной ткани (синдром Элерса-Данлоса, синдром Марфана), могут сопровождаться наличием бронхоэктазов [26, 27]. Обсуждается вопрос о происхождении бронхоэктазов при дефиците a1-антитрипсина: возникают ли они первично или связаны с эмфиземой, характерной для этого заболевания? [28]
Нередко бронхоэктазы сопровождают различные формы первичной иммунологической недостаточности. Речь идет об иммунодефицитах с преимущественной недостаточностью антител: в их числе аутосомно-рецессивная агаммаглобулинемия (швейцарский тип), сцепленная с Х-хромосомой агаммаглобулинемия (Брутона); избирательный дефицит IgA; комбинированные иммунодефициты; обычный вариабельный иммунодефицит; другие определенные нарушения, в частности связанные с дефектом фагоцитарной системы, — хронический гранулематоз у детей [29].
В последние годы в связи с увеличением числа больных с синдромом приобретенного иммунодефицита растет количество случаев формирования у этих больных бронхоэктазов [30].
Формирование проксимальных бронхоэктазов патогномонично для аллергического бронхолегочного аспергиллеза — заболевания, в основе которого лежит сенсибилизация к плесневым грибам рода Aspergillus, колонизирующим в просвете бронхов [31]. К повреждению бронхов приводят хроническое аллергическое воспаление дыхательных путей и образование специфической плотной слизи, состоящей из эозинофилов, других клеток аллергического воспаления и гифов грибов [32].
Все эти заболевания требуют специальной диагностики, что определяет тактику ведения и лечения пациентов.
Что же касается бронхоэктатической болезни, то в последние годы предпочтение отдается консервативным методам лечения, которые направлены на подавление инфекции и восстановление бронхиальной проходимости. Лечебная тактика зависит от выраженности клинических проявлений заболевания, а также локализации и распространенности пораженных участков.
Антибактериальную терапию проводят в острой фазе заболевания с учетом бактериологической характеристики мокроты и чувствительности выявленных микроорганизмов. Наиболее часто в мокроте больных с бронхоэктазами встречаются Haemophilus influenzae, Streptococcus pneumoniae, Moracella cataralis [33].
Учитывая наиболее вероятный спектр микроорганизмов, в эмпирической антибиотикотерапии бронхоэктатической болезни предпочтение отдается современным пенициллинам с расширенным спектром активности (амоксициллин, ампициллин), ингибиторозащищенным пенициллинам (амоксициллин/клавуланат, ампициллин/сульбактам), цефалоспоринам второго и третьего поколения (цефуроксим, цефаклор, цефотаксим, цефтриаксон, цефтазидим), а также современным макролидам (азитромицин, джозамицин, рокситромицин, спирамицин). В последние годы в дополнение к оральному и парентеральному приему антибиотиков стали использовать и введение антибиотиков через небулайзер [5, 6].
Существенный клинический эффект оказывает бронхоскопическая санация с введением антибиотиков через бронхоскоп (Pentax, Lomo, Karl Storz) [16].
Следует отметить, что, кроме современных антибиотических препаратов, в фармакотерапии бронхоэктатической болезни применяются средства, действие которых направлено на уменьшение бронхиальной гиперсекреции, улучшение дренажной функции бронхов и мукоцилиарного клиренса, а также лекарства, обладающие противовоспалительным и бронхолитическим действием.
К мукоактивным препаратам секретолитического действия относят производные алкалоида вазицина (бромгексин, лазолван), из которых наиболее популярными являются бромгексин и его метаболиты — лазолван, амброксол, амбросан, халиксол. Эти препараты обладают муколитическим эффектом, связанным с деполимеризацией мукопротеиновых и мукополисахаридовых волокон. При этом важно, что разжижение мокроты практически не сопровождается увеличением ее объема. Препараты применяют как внутрь, так и ингаляционно (через небулайзер) [34].
Среди препаратов, обладающих мукорегулирующим действием, следует отметить лекарственные средства на основе карбоцистеина — бронхобос, мукодин, мукопронт, флуифорт. Они обеспечивают высокую мукоцилиарную эффективность и обладают хорошей переносимостью, практически не раздражают слизистую желудка [34].
Необходимо учитывать, что муколитические препараты — производные цистеина со свободной тиоловой группой (ацетилцистеин, флуимуцил, экзомюк) — должны применяться только при значительно повышенных показателях вязкости и эластичности мокроты. Эти препараты могут сделать секрет излишне жидким, вследствие чего возможен риск развития бронхореи, что наиболее опасно у детей раннего возраста из-за угрозы аспирации [34].
Препараты растительного происхождения, обладающие отхаркивающим эффектом рефлекторного действия, по-прежнему широко используются в практике комплексной терапии бронхоэктатической болезни. В их ряду бронхикум, синупрет, трависил, корни ипекакуаны, солодки, алтея, девясила, трава термопсиса, чабреца. Данные лекарственные средства уменьшают вязкость мокроты, улучшают эскалаторную функцию мерцательного эпителия. Весьма эффективно их назначение в сочетании с секретолитиками и мукорегуляторами. Следует отметить, что препараты этой группы необходимо с осторожностью применять у больных с гиперчувствительностью к пыльце растений [34].
В последние годы в терапии хронических бронхолегочных заболеваний, и бронхоэктатической болезни в том числе, используют фенспирид (эреспал) — препарат, который обладает целым комплексом фармакологических свойств, направленных на подавление воспаления в дыхательных путях, гиперсекреции слизи [34].
Имеются сведения, что при лечении больных с бронхоэктазами, используют противовоспалительные средства, в том числе ингаляционные кортикостероиды (флунизолид, беклометазон, будесонид, флутиказон). Ингаляция кортикостероидов уменьшает инфильтрацию Т-клеток и IL-8-продуцирующих клеток в пределах слизистой оболочки бронхов [35].
Мероприятия, направленные на очищение бронхов от секрета (массаж, физиотерапевтические мероприятия, постуральный дренаж), являются важными элементами комплексной терапии. При этом у больных с бронхоэктазами предотвращаются активация эндобронхиальной секреции и присоединение суперинфекции.
В последние десятилетия показания к хирургическому лечению претерпели существенные изменения. Это, по мнению М. Р. Рокицкого и соавт. (1997), связано как с расширением диагностических и консервативных терапевтических возможностей, так и с патоморфозом заболеваний легких, которые ранее требовали активного хирургического лечения [7].
Показаниями к хирургическому лечению в настоящее время считают [36]:
- ограниченные односторонние бронхоэктазы со стойкой очаговой инфекцией и отсутствием эффекта от проводимой консервативной терапии;
- угрожающие жизни состояния, связанные с бронхоэктазами, в частности кровотечения.
Изменилась и тактика проведения хирургического вмешательства. Если на пике хирургической активности в 1960 — 70-е годы проводились обширные резекции с удалением 9–10 сегментов, вплоть до пульмонэктомии, то в последние десятилетия предпочтение отдается сегментарным и полисегментарным резекциям [11].
Следует иметь в виду, что оперативное удаление морфологически измененных участков легкого не всегда означает излечение от болезни. Е. В. Климанская и соавт. (1998) отмечают, что у половины прооперированных детей в отдаленные сроки наблюдения регистрируются обострения заболевания [11].
Длительное время бронхоэктазия считалась преимущественно детской болезнью. Однако многие клиницисты подчеркивают, что бронхоэктатическая болезнь у взрослых во многих случаях является следствием этой патологии у детей. Необходимо подчеркнуть, что даже при благоприятном течении бронхоэктатической болезни, отчетливом клиническом улучшении морфологические изменения в легких не подвергаются обратному развитию. Сохраняющиеся морфологические изменения являются основой для продолжения воспалительного процесса в бронхолегочной системе при достижении больными зрелого возраста [16, 37].
В заключение следует отметить, что бронхоэктатическая болезнь представляет собой не только медицинскую, но и социальную проблему, требующую пристального внимания специалистов различного профиля, а также наблюдения больных как педиатрами, так и терапевтами-пульмонологами.
По вопросам литературы обращайтесь в редакцию.
Н. С. Лев, кандидат медицинских наук
Н. Н. Розинова, доктор медицинских наук, профессор
Московский НИИ педиатрии и детской хирургии, Москва
Болезни органов дыхания у детей занимают 5-е место в структуре всей заболеваемости. Хронические неспецифические воспалительные болезни легких среди заболеваний органов дыхания составляют 16%, а бронхоэктатической болезни в данной группе принадлежит 1% случаев.
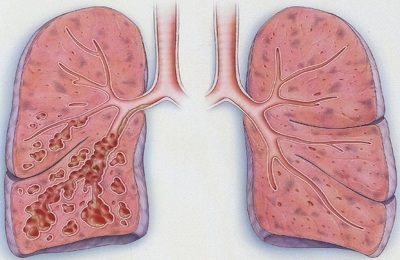
Необратимое расширение и деформация бронхов вследствие деструкции их стенки при воспалении называется бронхоэктазами.
Если появление бронхоэктазов не связано с хроническими заболеваниями дыхательной системы, т.е. имеет самостоятельное происхождение, то говорят о первичных бронхоэктазах – они характерны для детей.
- Причины и классификация
- Осложнения
- Как лечить?
- ЛФК
- Питание
Патогенез
Вторичные или приобретенные бронхоэктазы развиваются на фоне хронических заболеваний легких и встречаются преимущественно в зрелом возрасте (хроническая обструктивная болезнь, гипоплазия легких, пневмония, абсцесс, центральный рак, туберкулез и др.) У приобретенных бронхоэктазов есть и генетическая причина: муковисцидоз, поликистоз, синдром Картагенера.
В патогенезе развития бронхоэктазов существует 2 этапа:
Закупорка бронха, а затем слипание (ателектаз).
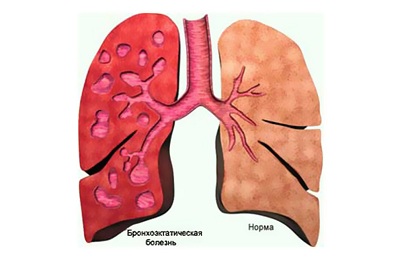
Выраженная продукция слизи, увеличение внутригрудных лимфоузлов, инородное тело в бронхе, недостаточная выработка сурфактанта в легких способствуют закупорке и слипанию мелких бронхов.
Процесс воспаления приводит к разрушению стенки бронха ниже места его закупорки.
Из-за неспособности во время кашлевого толчка освободится от накопившейся мокроты, бронхиальные стенки начинают расширяться.
Легочная ткань у маленьких детей незрелая, поэтому некоторые инфекции, а также часто рецидивирующие инфекции бронхиального дерева, приводят к разрушению стенки бронхов и склерозу.
Процесс развития бронхоэктазов может проходить молниеносно: в течение 1-2 дней, особенно при инородном теле в бронхе. При врожденной дисплазии легочной ткани повышается риск возникновения бронхоэктазов при ОРВИ.
Расширения деформированных бронхов могут иметь различную форму:
Процесс принимает хронический характер постоянного гнойного воспаления бронхов. Хроническое воспаление приводит к местному угнетению выработки секреторного иммуноглобулина А, что значительно снижает местный иммунитет и препятствует борьбе с микроорганизмами.
БЭБ у детей приводит к угнетению гуморального иммунитета, что лабораторно подтверждается снижением IgA, повышением IgM, IgG. Клеточный иммунитет напротив извращенно активизируется. Бронхоэктатическая болезнь у детей наиболее часто встречается у мальчиков.
Для реализации эктазии бронхов необходимо наличие предрасполагающих факторов:
- отягощенная наследственность,
- курение, инфекции во время беременности, которые приводят к недоразвитию бронхов,
- врожденная пневмония, преждевременные роды (незрелость легочной ткани), аспирация околоплодных вод,
- недолеченные инфекции бронхолегочной системы (нерациональная антибиотикотерапия).
Основными микроорганизмами, поддерживающими хроническое воспаление являются: гемофильная палочка, золотистый стафилококк, синегнойная палочка, моракселла катаралис, стрептококк пневмонии.
По форме эктазии:
- цилиндрическую,

мешотчатую,- смешанную.
В зависимости от тяжести протекания болезни:
- легкая,
- среднетяжелая,
- тяжелая.
Выделяют две фазы болезни:
- ремиссия,
- обострение бронхоэктатической болезни.
Клиника
Приблизительно до 5 лет, ребенок-кандидат на БЭБ, имеет частое простудное заболевание в анамнезе с вовлечением в процесс нижних дыхательных путей. Для ОРЗ и ОРВИ у таких детей характерен длительный субфебрилитет после болезни. Обычно, диагноз БЭБ выставляют после 5 лет.
Первичные бронхоэктазии протекают с периодами ремиссии и обострения. Пусковым механизмом обострений являются различные ОРВИ.
Бронхоэктазия имеет следующие симптомы:
- основной – это утренний кашель с выделением мокроты,

мокрота может иметь различный характер: во время ремиссии слизисто-гнойная в незначительном объеме, а при обострении – гнойная и обильная.- температура поднимается в период усиления кашля и снижается после откашливания мокроты,
- бронхоэктатическая болезнь может иметь симптомы дыхательной недостаточности, которые находятся в зависимости от тяжести процесса.
Фактически, бронхоэктатическая болезнь – это клиника хронического бронхита.
При легкой форме обострения регистрируются до 2 раз в год. Физический темп развития ребенка удовлетворительный. Бронхоэктазы цилиндрические, поражается не более 2 сегментов легких. Температура тела не повышается выше 38 °C, кашель с отделением гнойной мокроты. Отмечается незначительная утомляемость, одышка только при нагрузке. Дыхательной недостаточности нет.
Для ремиссии характерен редкий утренний кашель с отделением незначительного объема слизисто-гнойной мокроты. Общее состояние и самочувствие ребенка удовлетворительное.
При среднетяжелой форме поражается несколько сегментов с обеих сторон. Обострение бронхоэктатической болезни в данном случае наблюдается до 4 раз в год. При физических нагрузках возникает одышка, выраженная утомляемость.

Ребенок отстает в физическом развитии. Кашель при обострении постоянный, утром откашливается гнойная мокрота в значительном объеме, присутствует обструкция, ребенок лихорадит. 1-2 степень дыхательной недостаточности, цианоз (посинение) носогубного треугольника. При ремиссии присутствует утомляемость, усталость, одышка при физических нагрузках. Постоянный утренний кашель, возможны периоды субфебрилитета.
Тяжелая форма. Поражаются доли легких, бронхоэктазы мешотчатые и смешанные. Обострение бронхоэктатической болезни более 4 раз в год. Фебрильная лихорадка, кашель постоянный при ремиссии, и при обострении: выделяется большое количество гнойной зловонной мокроты. Присутствует выраженная бронхообструкция. Возможно кровохарканье, которое считается предвестником кровотечения легочного происхождения.
Ребенок сильно отстает в физическом развитии. Наблюдаются симптомы хронической интоксикации вследствие накопления в крови углекислого газа. Дыхательная недостаточность (2-3 степень), акроцианоз. Характерны своеобразные изменения ногтевых пластинок: ногти имеют подобие часового стекла и поперечные бороздки-валики. Кончики пальцев приобретают вид барабанных палочек. Деформируется грудная клетка.
Бронхоэктатическая болезнь имеет такие возможные осложнения:

Хроническое легочное сердце и легочная гипертензия.- Легочное кровотечение.
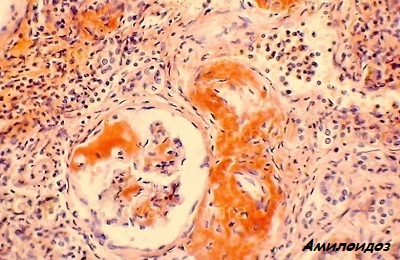
- Белковая дистрофия легких – амилоидоз.
- Присоединение туберкулезной инфекции. Заболевания детей туберкулезом при БЭБ происходят в 6 раз чаще, чем у здоровых детей. При этом осложненные формы туберкулеза развиваются в 2 раза чаще, чем при туберкулезной инфекции не на фоне БЭБ.
Диагностика, лечение и профилактика
Наиболее информативный метод диагностики бронхоэктатической болезни – компьютерная томография. Эффективными также считаются такие методы:
- Бронхоскопия и бронхография.

Исследование функций внешнего дыхания (нарушения как обструктивные, так и рестриктивные, снижение жизненной емкости легких, индекса Тиффно, форсированного выдоха за 1 сек., увеличение остаточного объема воздуха).- Аускультация легких (локализованные влажные хрипы).
- Рентенография (левое легкое вовлекается в процесс чаще).
- Бак. посев мокроты с определением чувствительности к антибиотикам.
- ОАК (сдвиг влево), биохимический анализ.
- Обследование у фтизиатра (диагностический Диаскинтест, проба Манту, исследование мокроты).
Лечение бронхоэктатической болезни легких – комплексное и способ определяется тяжестью процесса и наличием осложнений.
В период обострения проводится длительная антибактериальная терапия:
- цефалоспорины (Цефуроксим, Цефтриаксон и др.),
- макролиды (Азитромицин, Кларитромицин и др.),
- защищенные ампициллины (Аугментин, Амоксиклав и пр.),
- резервные антибиотики (Ванкомицин, Полимиксин В, Меронем).

Если бронхоэктатическая болезнь протекает долго, то лечение будет иметь проблемы антибактериального характера, связанные с возрастающей устойчивостью к антибиотикам. Приобретая резистентность, лечение затрудняется.
- С целью разжижения мокроты назначают внутрь и в виде ингаляций Амброксол, внутрь – Ацетилцистеин.
- При обструкции применяют Сальбутамол, Фенотерол, Беродуал, Пульмикорт.
- Лазеротерапия, УВЧ, электрофорез, вибромассаж.

Консервативное лечение бронхоэктазов может не привести к должному эффекту, тогда лечащий врач может прибегнуть к операции.
ЛФК и гимнастика при БЭБ проводятся после купирования острого процесса. Цель: эффективное удаление мокроты для восстановления дыхательных функций. Бронхоэктазы должны иметь такое лечение, которое быстро освободит их от мокроты. Для этого проводится постуральный дренаж:
>При поражении верхней доли:
- наклон туловища в противоположную от поражения сторону с поворотом вперед (сидя), переворот на бок на здоровую сторону (лежа),
- руку на больной стороне поднять вверх,
- покашлять. Во время кашля инструктор синхронно надавливает на верхнюю половину грудной клетки с больной стороны.

При поражении средней доли:
- ножной конец кровати приподнимают,
- больной поворачивается на бок здоровой стороны и кашляет,
- поднимается и наклоняется вперед, касаясь руками стоп – кашляет,
- инструктор синхронно кашлю нажимает на среднюю часть грудной клетки.
При поражении нижней доли:
- больной лежит на животе. Головной конец кровати опускают,
- руки опущены,
- полуповорот на бок здоровой стороны, глубокий вдох, кашель и возвращение в исходную позицию,
- инструктор синхронно кашлю надавливает на нижнюю часть грудной клетки.
Упражнения повторяются 3-4 раза с минутным интервалом 3 раза в день.
Хороший дренажный эффект дает покашливание в коленно-локтевой позиции и позе подлезания, когда голова опущена и больной опирается на вытянутые руки.
Лечебная физкультура противопоказана при тяжелой форме БЭБ.
Диета при БЭБ направлена на повышение защитных сил и восполнение потерянного белка с мокротой.

Употребляют белки животного происхождения (мясо, яйца, птицу и рыбу). Во время обострения снижают потребление простых углеводов (сладости, шоколад), соли, жирных продуктов, жидкости (до 800 мл. в сутки).
Пища должна быть богата витаминами А (печень, яйца, молочные продукты), С (шиповник, цитрусовые, капуста, перец), группы В (отрубной хлеб, крупы). Народные средства в лечении БЭБ у детей
Самый выраженный лечебный, разжижающий, отхаркивающий и безопасный для детей эффект при БЭБ оказывают следующие травы:
- Фиалка трехцветная (анютины глазки). Настой из травы фиалки: 20 г. сушеного сырья измельчают в блендере, заливают стаканом остывшей кипяченой воды, кипятят 15 мин. и 45 мин. Настаивают, затем процеживают и доводят водой до 200 мл. Принимать по 1 ст.ложке 3 раза в день.
- Мать-и-мачеха обыкновенная. Настой: столовую ложку высушенных листьев заливают 1 стаканом только вскипевшей воды, настаивают полчаса и процеживают. Принимать по 1 ст.ложке 4 раза в день.

Профилактика бронхоэктатической болезни подразумевает:
- исключение курения во время беременности,
- санация очагов инфекций во время беременности,
- правильное питание, направленное на поддержание иммунитета у больного ребенка,
- вакцинация от гриппа, гемофильной инфекции.
БЭБ вылечить невозможно. Основной целью лечения и профилактики является удлинение ремиссии и недопущение инвалидизации.