Карциномы легкого чаще развиваются в области ворот легких. Около 75% поражений локализуются в бронхах 1, 2 и 3-го порядка. Все большее количество первичных карцином легкого возникает на периферии легких в альвеолярных стенках или в терминальных бронхиолах. Это преимущественно аденокарциномы, в т.ч. бронхиолоальвеолярные.
Инвазивной плоскоклеточной карциноме, как правило, сопутствуют предраковые поражения. Плоскоклеточной карциноме часто предшествует плоскоклеточная метаплазия или дисплазия эпителия бронхов, которая затем прогрессирует в карциному in situ. Карцинома in situ может находиться в стабильном состоянии несколько лет. К этому времени атипические клетки уже можно определить цитологически в мокроте, бронхиальных смывах и скарификатах, хотя опухоль может быть еще бессимптомной и не обнаруживаться на рентгенограмме.
Симптомы появляются, когда опухолевая ткань перекрывает просветы крупных бронхов, что часто осложняется дистальным ателектазом и инфекцией. Затем развитие опухоли идет по одному из двух путей: она может продолжить свой рост в просвете бронха и образовать грибовидную эндобронхиальную опухоль либо прорастать в стенки бронха, инфильтрируя перибронхиальную ткань вплоть до бифуркации трахеи или средостения. В других случаях опухоль растет широким фронтом вглубь легочной паренхимы, смещая ткань легких кпереди.
Почти во всех вариантах рака легкого опухолевая ткань имеет серо-белый цвет и плотную консистенцию. В ткани, особенно в случае крупной опухоли, обнаруживаются участки красного или желто-белого цвета в виде пятен и очагов размягчения, возникающие в результате кровоизлияний и некроза. Иногда очаги некроза подвергаются кавитации. Часто такая опухоль разрушает эпителий бронхов.
Карциному легкого диагностируют с помощью цитологического исследования мокроты, бронхоальвеолярного лаважа или тонкоигольной аспирационной биопсии.
Злокачественный процесс может распространиться в плевру, а затем в плевральную полость или перикард. В большинстве случаев обнаруживаются метастазы в трахеальные лимфоузлы, бронхиальные лимфоузлы и лимфоузлы средостения. Частота поражения лимфоузлов в среднем составляет более 50% и мало зависит от гистологического типа плоскоклеточного рака.
Распространение карциномы легкого происходит как по лимфатическим, так и по кровеносным сосудам. Обычно эти опухоли быстро распространяются по всему организму. Исключение составляет плоскоклеточная карцинома, которая метастазирует за пределы грудной полости достаточно поздно. Метастазы могут быть первым проявлением оккультного (скрытого) рака легкого и поражать любой орган или ткань: надпочечники (по непонятным причинам являются мишенью метастазов более чем в 50% случаев), печень (30—50%), головной мозг (20%) и кости (20%).
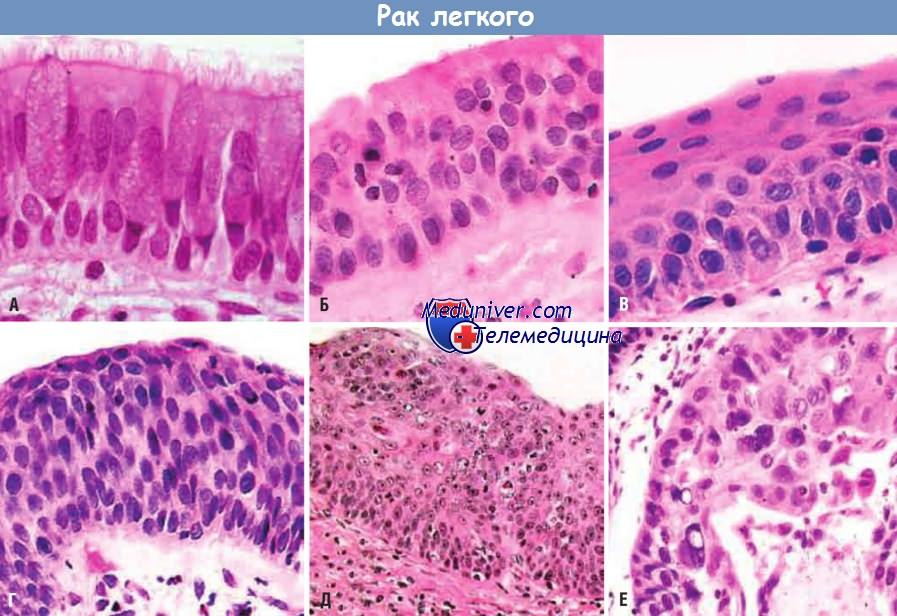
К ранним предраковым изменениям, предшествующим развитию плоскоклеточной карциномы легкого у курящих лиц,
относятся гиперплазия бокаловидных клеток (А), базально-клеточная (или резервно-клеточная) гиперплазия (Б) и плоскоклеточная метаплазия (В).
К более серьезным изменениям относится плоскоклеточная дисплазия (Г),
характеризующаяся наличием дезорганизованного эпителия с потерей полярности клеточных ядер, полиморфизмом, гиперхромией и наличием фигур митоза.
Плоскоклеточная дисплазия проходит стадии легкой, умеренной и выраженной дисплазии.
Карцинома in situ (Д) — это злокачественная опухоль, которая непосредственно предшествует инвазивной плоскоклеточной карциноме (Е)
и отличается от нее отсутствием разрушения базальной мембраны, хотя имеет те же цитологические признаки, что и инвазивная карцинома,
и без лечения будет прогрессировать до нее.
а) Аденокарцинома — это злокачественная эпителиальная опухоль с железистой дифференцировкой или продукцией слизи опухолевыми клетками, образующими различные структуры. Аденокарциномы подразделяют на ацинарные, папиллярные, бронхиолоальвеолярные и солидные с образованием слизи. Из них только бронхиолоальвеолярная аденокарцинома имеет четкие макроскопические, микроскопические и клинические признаки и будет описана отдельно.
Аденокарцинома — наиболее распространенный тип рака легкого среди женщин и среди всех некурящих. Как правило, аденокарцинома локализуется в периферических отделах легких и имеет меньшие по сравнению с плоскоклеточным раком размеры. Гистологическое строение аденокарцином вариабельно: от хорошо дифференцированной опухоли с явными элементами железистой дифференцировки, формирования папиллярных структур, напоминающих таковые у других папиллярных карцином, до солидных опухолей с незначительным количеством муцинпродуцирующих желез и клеток.
Большинство аденокарцином экспрессируют тиреоидный фактор транскрипции 1, а — 80% опухолей содержат муцин. В периферических отделах легкого часто развивается бронхиолоальвеолярная карцинома. Аденокарциномы растут медленнее, чем плоскоклеточные карциномы, но, как правило, ме-тастазируют раньше и более широко. Периферические аденокарциномы вокруг зоны фиброза с небольшим центральным инвазивным компонентом, как правило, являются бронхиолоальвеолярными и прогностически более благоприятны по сравнению с другими инвазивными карциномами того же размера. Аденокарциномы, в т.ч. бронхиолоальвеолярные, не так часто ассоциируются с курением (около 80% опухолей наблюдаются у курящих лиц) по сравнению с плоскоклеточной или мелкоклеточной карциномами (> 98% больных курят).
Мутации KRAS наблюдаются в основном при аденокарциноме и значительно реже обнаруживаются у некурящих (5%), чем у курящих лиц (30%). Мутации и инактивация генов р53, RB1, р16 имеют одинаковую частоту как при аденокарциноме, так и при плоскоклеточной карциноме. У пациентов с аденокарциномой обнаруживают мутации и амплификации гена ECFR, в основном у некурящих женщин азиатского происхождения. Результаты проспективного исследования показали, что у пациентов с мутацией ECFR после лечения ингибитором EGFR выживаемость увеличилась. Мутации KRAS коррелируют с плохим прогнозом из-за резистентности к ингибитору EGFR. Кроме того, при раке легкого может подвергаться амплификации или мутировать ген с-МЕТ (другой объект таргетной терапии рака легкого).
Бронхиолоальвеолярная карцинома развивается в терминальных участках легочной паренхимы и составляет, по данным разных авторов, от 1 до 9% всех случаев рака легкого. Макроскопически опухоль почти всегда локализуется в периферических отделах легких в виде одного или нескольких (чаще) диффузно расположенных узлов, которые иногда сливаются с образованием пневмониоподобного участка уплотнения. Паренхиматозные узелки серо-белого цвета и плотной консистенции имеют муцинозный вид в случае секреторной активности злокачественной опухоли и могут быть приняты при макроскопическом исследовании за очаги пневмонии.
Гистологически опухоль характеризуется ростом по стенкам альвеол и бронхиол без признаков стромальной, сосудистой или плевральной инвазии. Характерной особенностью бронхиолоальвеолярных карцином является их рост вдоль уже существующих структур без разрушения альвеол. Такой тип опухолевого роста был назван стелющимся. Бронхиолоальвеолярная карцинома может быть немуцинозной или муцинозной. В обоих случаях злокачественная опухоль состоит из цилиндрических, стержнеобразных и кубических клеток, растущих вдоль альвеолярных стенок, однако во втором случае есть цитоплазматические и внутриальвеолярные скопления муцина. Ультраструктурно бронхиолоальвеолярные карциномы представляют собой гетерогенную группу, состоящую из муцинсекретирующих клеток, клеток Клара и пневмоцитов II типа (реже).
Немуцинозная бронхиолоальвеолярная карцинома легкого распространяется только по дыхательным путям и часто представляет собой периферический узел, резекция которого обеспечивает высокую 5-летнюю выживаемость. Муцинозная бронхиолоальвеолярная карцинома имеет тенденцию к распространению по дыхательным путям с образованием одного опухолевого узла или множественных узлов, которые, сливаясь, могут занимать всю долю легкого, как и долевая пневмония, поэтому хирургическое излечение такой опухоли менее вероятно.
Предполагают, что аденокарцинома легкого проходит те же стадии развития, что и аденокарцинома толстой кишки: атипическая аденоматозная гиперплазия прогрессирует до бронхиолоальвеолярной карциномы, которая затем трансформируется в инвазивную аденокарциному. Это подтверждается тем фактом, что атипическая аденоматозная гиперплазия является моноклональной и имеет многие молекулярные аберрации, например мутации ECFR, характерные для немуцинозной бронхиолоальвеолярной карциномы и инвазивных аденокарцином. Микроскопически атипическая аденоматозная гиперплазия — это хорошо очерченный очаг из пролиферирующего кубического и низкого цилиндрического эпителия. Эти клетки имеют некоторые признаки атипии, но не такой степени, как опухолевые клетки аденокарциномы.
Следует, однако, отметить, что не все аденокарциномы развиваются в соответствии с описанным механизмом и не всегда бронхиолоальвеолярные карциномы без лечения становятся инвазивными.

Карцинома легкого. Большая серовато-белая опухоль инфильтрирует ткань легкого.
Гистологически это плоскоклеточная карцинома.
В прошлом большинство случаев плоскоклеточной карциномы были связаны с центральной локализацией и развитием опухоли из сегментарных или субсегментарных бронхов, в настоящее время все больше наблюдений периферической плоскоклеточной карциномы легкого. Плоскоклеточную метаплазию и дисплазию, а также очаги карциномы in situ можно увидеть в бронхиальном эпителии, прилегающем к опухолевой массе.
Плоскоклеточная карцинома характеризуется самой высокой частотой мутаций р53 среди всех гистологических типов карциномы легкого. Усиление экспрессии белка р53 и, реже, мутации гена р53 могут предшествовать метастазированию. Накопление в клетках белка р53 описано в 10-50% случаев дисплазий. При иммуногистохимическом исследовании в очагах дисплазии высокой степени и карциномы in situ в 60-90% случаев выявляется увеличение частоты и интенсивности накопления белка р53. По данным иммуногистохимических исследований в 15% случаев плоскоклеточной карциномы обнаруживают потерю экспрессии белка гена-супрессора опухолей RB1. Инактивация ингибитора циклин-зависимой киназы гена pl16/INK4a приводит к потере его белкового продукта в 65% опухолей.
При плоскоклеточной карциноме в локусах, несущих гены-супрессоры опухолей, наблюдается утрата многих аллелей. Утраты в локусах, особенно на хромосомах 3р, 9р и 17р, обнаруживаются в гистологически нормальных клетках бронхиального эпителия у курящих лиц и могут предшествовать метастазированию. В 80% случаев плоскоклеточной карциномы была обнаружена избыточная экспрессия EGFR, но мутация ECFR происходит редко. В 30% этих видов рака отмечается высокая экспрессия HER2/NEU, но в отличие от рака молочной железы экспрессия, как правило, не связана с амплификацией гена.
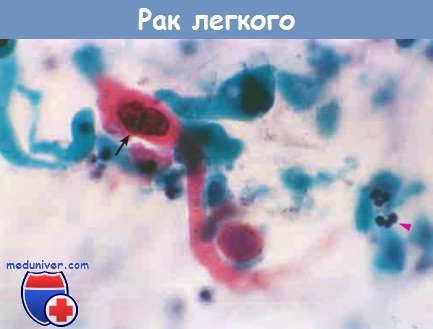
Цитологическое исследование при раке легкого.
В мазках мокроты видна клетка ороговевающей плоскоклеточной карциномы с крупным гиперхромным ядром (стрелка).
Обратите внимание на размер опухолевых клеток по сравнению с нормальными полиморфно-ядерными лейкоцитами (острие стрелки).
в) Мелкоклеточная карцинома. Эта опухоль состоит из клеток характерного вида: клетки имеют относительно небольшие размеры, узкий ободок цитоплазмы, плохо определяемые границы, мелкогранулированный ядерный хроматин, ядрышки могут отсутствовать или быть незаметными. Клетки круглые, овальные или веретенообразные, с относительно выраженными ядрами. Не существует критериев абсолютных размеров опухолевых клеток, в целом клетки меньше, чем диаметр трех малых лимфоцитов. Митотическая активность ядер высокая, они образуют кластеры и не имеют признаков ни железистой, ни плоскоклеточной дифференцировки. Часто развивается обширный некроз. Сосудистые стенки нередко базофильно окрашены вследствие накопления в них ДНК, высвобождающейся из некротизированных опухолевых клеток (эффект Аццопарди).
Все мелкоклеточные карциномы относят к карциномам высокой степени злокачественности. Отдельно выделяют комбинированную мелкоклеточную карциному: сочетание мелкоклеточной карциномы с немелкоклеточной карциномой, в т.ч. с крупноклеточной нейроэндокринной карциномой и саркомой.
Электронная микроскопия в 65% случаев позволяет выявлять в цитоплазме опухолевых клеток нейросекреторные гранулы с плотной сердцевиной (100 нм в диаметре). Гранулы аналогичны тем, которые содержатся в нейроэндокринных клетках, присутствующих среди эпителиальных клеток в стенках бронхов, особенно у плодов и новорожденных.
Установлена тесная связь мелкоклеточной карциномы с курением, лишь 1% случаев опухоль возникает у некурящих лиц. Мелкоклеточная карцинома может локализоваться в крупных бронхах или на периферии легких. Неизвестно, существует ли у мелкоклеточной карциномы легкого преинвазивная фаза— карцинома in situ. Мелкоклеточная карцинома — самая агрессивная опухоль легкого, которая характеризуется обширным метастазированием и практически не излечима хирургическим путем.
Часто в ткани опухоли обнаруживают мутации генов-супрессоров р53 и RB1 (50-80 и 80-100% соответственно). Иммуногистохимическое исследование демонстрирует высокий уровень экспрессии антиапоптотического белка BCL2 в 90% опухолей и низкий уровень экспрессии проапоптотического белка ВАХ.
г) Крупноклеточная карцинома. Это недифференцированная злокачественная эпителиальная опухоль, которая не имеет цитологических признаков мелкоклеточной, плоскоклеточной и железистой карцином. Клетки, как правило, имеют большие ядра, видимые ядрышки и умеренное количество цитоплазмы.
К крупноклеточной карциноме относят крайне низко дифференцированные плоскоклеточные карциномы и аденокарциномы, которые не удается диагностировать при световой микроскопии. Однако ультраструктурно минимальная железистая или плоскоклеточная диффе-ренцировка довольно распространена. Одним из гистологических типов крупноклеточной карциномы является крупноклеточная нейроэндокринная карцинома, при которой на уровне органелл образуются трабекулярные, розеткообразные и палисадные структуры. Эти особенности строения предполагают нейроэндокринную дифференцировку, которую можно подтвердить с помощью иммуногистохимического исследования или электронной микроскопии. Крупноклеточная нейроэндокринная карцинома имеет те же молекулярные изменения, что и мелкоклеточная карцинома.
д) Комбинированная карцинома. Встречается в 10% всех карцином легкого и характеризуется сочетанием двух или более из указанных ранее гистологических типов рака легкого.
Вторичные изменения. Карцинома легкого может вызвать анатомические изменения в легком дистальнее пораженного бронха. Частичная обструкция бронха опухолью может привести к значительной очаговой эмфиземе, а полная обструкция — стать причиной ателектаза. Нарушение дренажа дыхательных путей является частой причиной тяжелого гнойного или язвенного бронхита либо бронхоэктазов. Латентные карциномы иногда иногда могут манифестировать абсцессами легких. Сдавление или прорастание опухоли в верхнюю полую вену может индуцировать венозный застой и отек тканей головы и верхних конечностей и в результате — синдром верхней полой вены. Распространение рака в перикард и плевру может вызвать перикардит или плеврит с накоплением значительного количества экссудата.
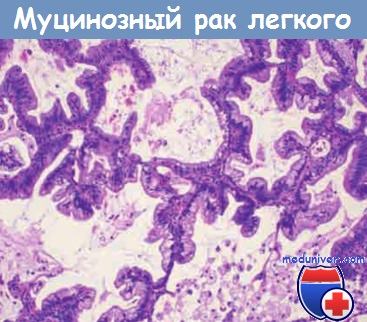
Муцинозная бронхиолоальвеолярная карцинома с характерным ростом клеток
вдоль альвеолярных стенок без признаков инвазии. 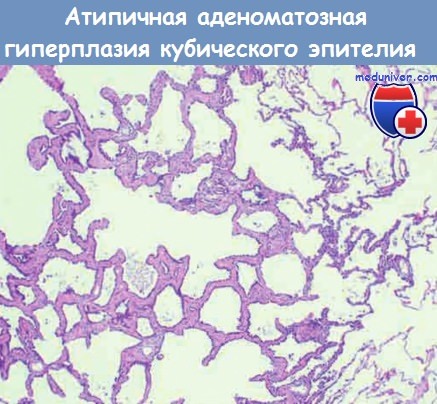
Атипическая аденоматозная гиперплазия кубического эпителия на фоне слабо выраженного интерстициального фиброза. 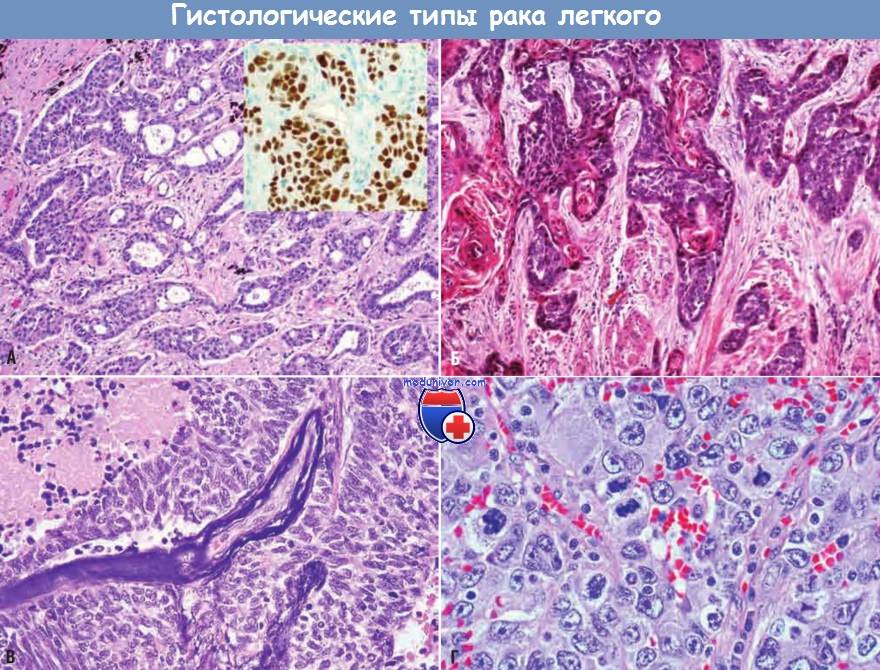
Гистологические типы карциномы легкого:
(А) Аденокарцинома с железистыми структурами и экспрессией тиреоидного фактора транскрипции 1 (врезка).
(Б) Высокодифференцированная ороговевающая плоскоклеточная карцинома.
(В) Мелкоклеточная карцинома из мелких базофильных опухолевых клеток с очагами некроза.
(Г) Крупноклеточная карцинома из плеоморфных анапластических опухолевых клеток без признаков плоскоклеточной или железистой дифференцировки.
— Рекомендуем ознакомиться со следующей статьей «Определение стадии рака легкого»

Нами используется радиохирургическая система КиберНож, эффективная как на ранних, так и на поздних стадиях заболевания.
Особенности бронхиолоальвеолярного рака легкого
Бронхиолоальвеолярный рак (БАР) — это высокодифференцированная аденокарцинома, местом образования которой является альвеолярно- бронхиолярный эпителий или эпителий слизистых желез бронхов. БАР составляет от 2 до 8 % всех первичных злокачественных опухолей легкого. Наиболее подвержены данному заболеванию люди среднего возраста, как мужчины, так и женщины.
Отличительной чертой БАР является стелющийся характер роста по межлобулярным и межальвеолярным перегородкам. Это вызывает их уплотнение и утолщение и приводит к:
- вентиляционно-перфузионным нарушениям,
- артериальной гипоксемии,
- прогрессирующей дыхательной недостаточности.
При БАР новообразования в легкого могут быть очаговыми и диффузными. Существует две формы БАР — пневмониеподобная и диссеминированная. Эти указанные формы представляют собой стадии одного заболевания.
Опухоль, стелющаяся по межальвеолярным перегородкам, ведет к уплотнению легочной ткани, имеющему вид пневмоцирроза с деформацией бронхиол и эмфизематозными вздутиями непораженных долек. Рост опухоли и ее развитие из эпителия слизистых желез бронхов вызывает появление у больного наиболее характерных клинических симптомов БАР. К ним относятся:
— выделение большого количества мокроты.
БАР может метастазировать в регионарные лимфатические узлы, а также корни легкого, диафрагму, перикард и средостение. Отдаленные метастазы для БАР нехарактерны.
Начальная стадия БАР протекает бессимптомно. Позднее возникает кашель без видимых причин, сопровождающийся выделением большого количества слизисто-водянистой пенистой мокроты, иногда с прожилками крови. Мокрота может отсутствовать, если опухоль развивается из клеток, не продуцирующих слизь в норме. В процессе прогрессирования БАР у больного появляется одышка, не поддающаяся лечению и постоянно усиливающаяся. Больной резко теряет вес, у него повышается температура тела. Симптомами интоксикации усугубляются нарушением водно-солевого баланса, так как выделяется большого количества мокроты. Половина больных отмечает боль в груди. В случае запущенного заболевания может возникать пневмоторакс из-за распада опухолевых узлов, расположенных субплеврально.
К методам лечения БАР относится оперативное вмешательство и лучевая терапия, так как в настоящее время, к сожалению, не существует эффективных химиотерапевтических препаратов для лечения БАР. Таким образом, БАР химиорезистентен.
На объем оперативного лечения БАР влияет в первую очередь его распространение и метастазирование.
Из-за того, что БАР отличается медленным темпом роста и редким метастазированием в регионарные лимфатические узлы, он не успевает прорасти за пределы доли легкого. Благодаря этому большинству пациентов назначается операция в виде лобэктомии — удаления доли легкого. Но может быть назначено удаление двух долей легкого, части доли легкого или целого легкого.
Полное удаление легкого производится в большинстве случаев при поражении всех его долей, наличии метастаз в лимфатические узлы, а также при пересадке легкого или обоих легкого. Подобная процедура осуществляется в случае наличия у пациента БАР и другого заболевания легкого, например, бронхоэктазы или буллезной эмфиземы.
Медиастинальная лимфодиссекция добавляется к основной операции при метастазах в лимфатические узлы. Она предполагает удаление лимфатических узлов, пораженных опухолью.
В некоторых случаях в качестве метода лечения БАР применяется паллиативная хирургия.
Помимо вышеперечисленных методов, весьма эффективным способом лечения БАР является радиотерапия с использованием системы КиберНож. Ее действие заключается в более высоких дозах облучения, чем при обычной лучевой терапии. Также лечение при помощи системы КиберНож проходит амбулаторно и не требует длительного периода восстановления. Курс лечение же длится от 1 до 6, в отличие от классической лучевой терапии, курсы которой могут длиться неделями.
Лечение КиберНожом неинвазивно, а, следовательно, не предполагает хирургического вмешательства, которое может вызвать осложнения, например, кровотечение или инфицирование.
В каждом отдельном случае стоимость определяется на основании показаний к лечению, необходимого количества фракций и плана лечения разработанного врачом радиационным онкологом и медицинским физиком.
| Стоимость лечения | |
| Рак легкого (от 370 000) |
Точная стоимость лечения определяется только после консультации с врачом
Бронхоальвеолярный рак легкого или БАР – относится к злокачественным опухолям. БАР может превратиться в такую опухоль, развиваясь из эпителия. Эпителием может быть альвеол либо бронхоил. БАР локализируется на периферии легкого.
Бронхоальвеолярный рак легкого, — злокачественная опухоль, которая медленно растёт, создавая большие узлы опухоли. Метастазирование ощусествляется лимфогенным и гематогенным путем и происходит в очень редких случаях.
Бронхоальвеолярный (бронхиолоальвеолярный) рак легкого — высокодифференцированная аденокарцинома легких. На земле заболевают этим раком всего лишь 1,5-10% населения. Отмечен тот факт, что и мужчины, и женщины подвержены заболеванию в равной степени. Возраст всех пациентов составляет более 35 лет.
До сих пор ни ученым, ни врачам неизвестны причины его появления. Есть предположения, что бронхоальвеолярный рак легкого развивается на месте пневмонии, из-за туберкулеза, а также других заболеваний легких. То есть причины являются внутренними.
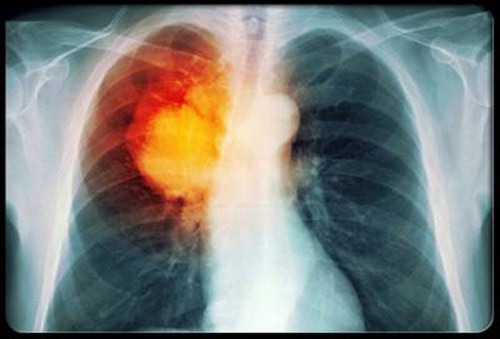
Бронхоальвеолярная опухоль легкого
Классифицировать бронхиолоальвеолярный рак легкого по системе TNM не представляется возможным по причине стелющегося роста клеток опухоли на строме межальвеолярных перегородок.
Медики руководствуются следующей клинико-анатомической классификацией бронхиолоальвеолярного рака:
- Локализованная форма: одноузловая, пневмониеподобная.
- Распространенная: многоузловая, диссеминированная.
Согласно гистологической классификации опухолей лёгких и плевры, которая была принята ВОЗ в 1999 году, выделяют следующие варианты Бронхоальвеолярного рака:
- немуцинозный: неслизеобразующий, неслизепродуцирующий;
- муцинозный: слизеобразующий, слизепродуцирующий;
- смешанный: муцинозный, немуцинозный, промежуточный вариант.
Международная мультидисциплинарная классификация аденокарцином лёгкого учитывает диагностические критерии и терминологию для анализа удаленной опухоли, биопсийного и цитологического материала. В ней произведена реклассификация группы аденокарцином, объединенной термином бронхиолоальвеолярный рак, а сам этот термин рекомендовано не употреблять, вместо чего к новым названиям опухолей, входивших в его состав, добавлять «прежний бронхиолоальвеолярный рак.
Поэтому выделены следующие виды аденокарцином, которые ранее определявшиеся как бронхиолоальвеолярный рак:
- Аденокарцинома in situ (ранее бронхиолоальвеолярный рак) — одиночная периферическая опухоль с размерами не более 3 мм.. Немуцинозная, муцинозная и смешанная. Прогноз благоприятный.
- Минимальноинвазивная аденокарцинома (ранее бронхиолоальвеолярный рак) — по размерам сходна с аденокарциномой in situ. Отличается наличием стромальной инвазии, отсутствием сосудистой и плевральной инвазии, некрозов. Немуцинозная, муцинозная и смешанная. Прогноз благоприятный.
- Инвазивная аденокарцинома с преобладанием чешуйчатого субтипа (ранее бронхиолоальвеолярный рак) — от малоинвазивной аденокарциномы отличается наличием не только стромальной, но также сосудистой и плевральной инвазии и некрозов.
- Инвазивная муцинозная аденокарцинома (ранее муцинозный бронхиолоальвеолярный рак) — состоит из бокаловидных или призматических клеток с обильным внутриклеточным слизеобразованием. Прогноз не благоприятный.
По каким симптомам можно определить БАР?
На первых порах выявить такое заболевание, как бронхоальвеолярный рак легкого бывает очень сложно, так как оно не проявляется. В прочем, иногда симптомом для тревоги может послужить отхаркивание мокроты, которая пенится и имеет водянистую консистенцию.
Но, зачастую, на ранних порах такая мокрота просто не проявляется. Однако, даже сухой кашель, различные боли в области груди, слабость и вялость, либо температура выше нормы, могут служить поводом для обращения к врачу.
Как надо диагностировать бронхоальвеолярный рак легкого?
Пациенты лечатся от разных болезней, например, от пневмонии, или туберкулеза, не подозревая, что у них БАР. Многие лечатся от плеврита или же пневмофиброза, не зная, что болеют бронхоальвеолярным раком легких.
Стоит отметить! При наличии у пациентов подозрений на бронхоальвеолярный рак легкого диагностика просто необходима, хотя и затруднена. По этой причине, пациентам необходимо регулярно наблюдаться, продолжая при этом, лечить другие заболевания.
Как можно вылечить БАР?
Производится лечение бронхоальвеолярного рака легких при помощи операции и лучевой терапии, так как химических препаратов, приносящих эффект — не существует. Объем и методы лечения рака легких зависят от того, насколько распространилось болезнь.
БАР растет медленно и потому обычно не попадает в лимфотические узлы. Он разрастается на легкие и тогда пациенту проводят операцию, во время которой удаляют часть легкого, на который распространились метастазы. Иногда, при сильном росте бронхоальвеолярного рака приходится полностью удалять легкое.
Если же метастазы все-таки оказались в лимфатических узлах, то в таких случаях хирургами производится пневмонэктоми. А после нее выполняется медиастинальная лимфодиссекция. То есть происходит удаление лимфатических узлов. Иногда даже проводят паллиативную хирургию.
