Онлайн издание о здоровье и медицине
Тяжело дышать в положении лежа
Затрудненное дыхание лежа
Затруднение дыхания в положении лежа – это анормальное состояние, при котором человек должен держать голову поднятой сидя или стоя, чтобы иметь возможность глубоко дышать, и чтобы ему было удобно. Типом затрудненного дыхания в положении лежа является пароксизмальная ночная одышка. Это состояние заставляет человека внезапно просыпаться ночью от ощущения удушья. Это распространенная жалоба у людей с некоторыми типами сердца или легких. Иногда люди могут только заметить, что их сон более удобен с большим количеством подушек под головой.
Причины затрудненного дыхание в положении лежа
– хроническая обструктивная болезнь легких (ХОБЛ);
– легочная эмболия;
– сердечная недостаточность;
– ожирение (непосредственно не вызывает затруднение дыхания в положении лежа, но часто усугубляет другие условия, которые к нему ведут);
– паническое расстройство;
– апноэ во сне;
– храп.
Диагностика
Лечащий врач может рекомендовать меры самопомощи на дому. Например, людям, которые страдают ожирением, и которым трудно дышать лежа, рекомендуется снижение веса.
Больной должен обратиться к своему врачу, если у него возникли необъяснимые затруднения дыхания в положении лежа. Врач проведет диагностическое обследование и изучит историю болезни пациента.
Вопросы врача больному могут включать:
– как эти проблемы развиваются – внезапно или медленно;
– становится ли больному хуже (прогрессирует ли данное состояние);
– насколько больной плохо себя чувствует;
– сколько подушек нужно, чтобы помочь больному хорошо дышать;
– есть ли отеки ног и лодыжек;
– есть ли у больного трудности с дыханием в другое время;
– сколько весит больной;
– какие еще симптомы есть у больного.
Диагностическое обследование будет включать сердце и легкие (сердечнососудистую и дыхательную системы). Тесты, которые могут быть выполнены:
– рентгенограмма;
– ЭКГ;
– ЭхоКГ;
– исследование функции легких.
Лечащий врач может назначить больному лечение затрудненного дыхания. Лечение зависит от причины. Возможно, больному придется получать дополнительный кислород.
Одышка при остеохондрозе: симптомы и лечение
Одышку часто сопоставляют с бронхо-легочными или сердечными болезнями, обращаясь за помощью к соответствующим специалистам. Однако одной из скрытых причин одышки может быть остеохондроз. Он диагностируется у 50% пациентов, которые жалуются, что им тяжело дышать.
Лечение данной проблемы осложняется запущенностью болезни, поскольку на ранних сроках симптомы не проявляют себя и не беспокоят больных.
Дыхание и остеохондроз
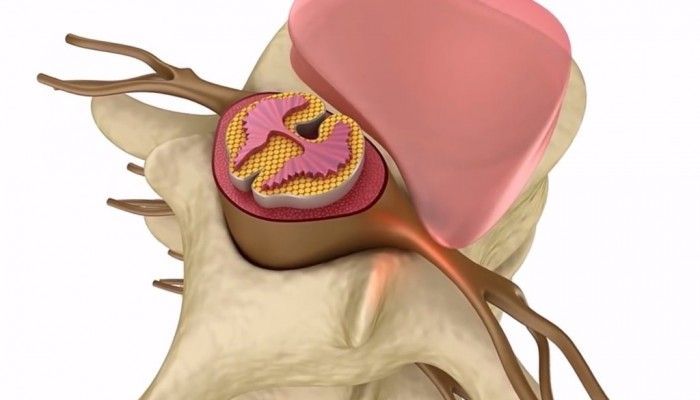
Остеохондрозом называется патологическая дегенерация межпозвоночных дисков, прогрессирующая со временем. В процесс постепенно включаются суставные хрящи и позвонки. Уменьшение пространств между позвонками возникает по причине деформации дисков, происходит разрастание костной ткани (образуются остеофиты), мышцы подвергаются спазмам, гибкость позвоночника снижается.
Нехватка воздуха при шейном остеохондрозе появляется вследствие сосудистых и неврологических патологий. Они развиваются, когда происходит защемление корешков нервов и артерий в области шейных позвонков.
Одышку при остеохондрозе провоцируют:
- Чрезмерные физические нагрузки.
- Занятия тяжелой атлетикой.
- Неправильная осанка.
- Сидячая работа.
- Лишний вес.
- Травмы.
Затрудненное дыхание появляется постепенно. Сначала при чрезмерных нагрузках, а потом и при более слабых.
Если вовремя не начать лечение проблемы, то симптомы одышки будут нарастать, а это лишь ухудшит ваше положение.
Причины
Затрудненное дыхание может проявиться при дегенеративно-дистрофических изменениях в тканях и соединительной ткани именно в шейном, грудном отделах позвоночника, а также смещения позвонков. В итоге полноценное насыщение организма кислородом прекращается.
Какие можно назвать основные причины одышки:
- Смещение позвонков.
- Ущемление нервов.
- Ущемление кровеносных сосудов.
- Деформация грудной клетки.
Проявление одышки будет различным. При шейном остеохондрозе происходит сдавливание позвоночной артерии во время поворотов головы и долгого нахождения в сидячем положении с согнутой шеей. В итоге сдавленные сосуды не могут полноценно снабдить ткани мозга кровью, кислородом и питательными веществами. Мозговые клетки, страдающие от гипоксии, отмирают через 5 минут после прекращения поступления кислорода.
Одышка при остеохондрозе – ответ организма на недостаток кислорода.
Кислородное голодание чревато снижением памяти, потерей работоспособности, развитием энцефалопатии или старческого слабоумия.
Мозг, раздражаясь, отправляет сигналы мышцам, отвечающим за механику дыхания. Как результат, дыхание учащается, появляется ощущение недостатка воздуха.
Остеохондроз грудных позвонков поражением нервных корешков вызывает развитие межреберной невралгии. Боль при вдохе мешает правильно дышать, развиваются сопутствующие патологии.
Симптомы

Одышка при остеохондрозе имеет характерные симптомы. Правда, они разнятся в зависимости от того отдела позвоночника, который претерпевает дегенеративные изменения.
При грудном остеохондрозе больные ощущают:
Многообразие симптомов затрудняет диагностику. Но вместе с тем опасность заключается в том, что при грудном остеохондрозе дыхание нарушается во время сна. Задержки становятся более длительными и приводят к серьезным проблемам. А значит, при возникновении каких-либо симптомов одышки необходимо обратиться к врачу.
В шейном отделе нарушенные функции диафрагмы выдают следующие симптомы:
- Невозможность вдохнуть полной грудью.
- Головокружение, сонливость, слабость.
- Снижение зрения.
- Храп и остановки дыхания во сне.
- Частая зевота.
- Кончики пальцев и треугольник вокруг губ синеют.
Признаки кислородного голодания могут свидетельствовать и о более серьезных проблемах со здоровьем. Поэтому важно как можно быстрее пройти диагностику и начать лечение.
Сначала можно обратиться к терапевту. Он на основании анамнеза и визуального осмотра направит к неврологу, пульмонологу, онкологу, кардиологу или другому врачу. Назначение МРТ, рентгеноскопии, УЗИ и других исследований в таких случаях вполне обоснованно.
Самодиагностика

Наличие патологических изменений в организме при одышке можно проверить при помощи простого теста. Причем проводить его можно самостоятельно дома.
Исключить заболевания органов дыхания поможет упражнение:
- Сесть в удобное положение, и нормализовать дыхание.
- Сделать полный вдох и выдох.
- Задержать дыхание на 40 секунд.
Если после этого комплекса больной не закашляет, то органы дыхания работают правильно.
Чтобы определить, трудно все-таки дышать или нет, нужно:
- Зажечь свечу.
- На расстоянии до 0,7 метра постараться задуть.
Если упражнение проделано с легкостью, проблем с дыханием нет. Если у вас возникли какие-то сомнения, то необходимо обследоваться в медицинском учреждении. Выявленные патологии потребуют принятия конкретных мер.
Лечение

Одышка при остеохондрозе снимается посредством лечения заболеваний позвоночника. Ведь на самом деле чувство затрудненного дыхания и одышка – это всего лишь симптомы, которые пройдут после избавления от основной болезни. Лечение при остеохондрозе должно быть комплексным, причем подобранным не самостоятельно, а врачом.
Так как одышка такого типа не спровоцирована болезнью внутренних органов, специалисты ставят своей целью избавить пациента от боли и нервно-сосудистых защемлений. Так, при шейном остеохондрозе нужно ходить в специальном шейном корсете – он будет удерживать позвонки в одном положении и предотвратит новые ущемления.
Проявляющиеся приступы удушья блокируются следующим образом:
Медикаментозное лечение, физиопроцедуры, рефлексотерапия и т. д. должны быть подкреплены самодисциплиной, соблюдением режимом дня, пешими прогулками, плаванием.
Специально временные симптомы не устраняются. Самое главное – своевременно прийти к специалисту и строго соблюдать назначенную схему лечения.
Профилактика одышки

Нехватка воздуха при остеохондрозе предупреждается путем соблюдения простых и доступных правил. Профилактика экономит не только деньги, но и время. А приобретение ортопедических постельных принадлежностей (подушки, матрас) предотвратит утренние спазмы и утреннюю недостачу воздуха.
Ежедневно нужно делать зарядку:
Упражнения предотвратят деформацию шейных позвонков, разгонят застой крови, простимулируют кровообращение.
Такое упражнение с задержкой дыхания я пробовала недели две назад — могла даже дольше продержаться, а сейчас я очень плохо ем, ещё по одному-два дня вообще сижу на воде (мне надо прочиститься. гипоаллергенная диета), и сейчас попробовала упражнение — через 30 секунд уже хочется вздохнуть, но кашля нет.
Это нормально?
______
У меня часто при наклонах или после них чувство такое, как будто сдавливает горло и воздуха не хватает. Всё время пугаюсь этого. А иногда нормально наклоняюсь.
Возможно, из-за недоедания у Вас развивается анемия, которая приводит к хронической гипоксии организма, поэтому и возникают такие жалобы.
Почему сжимает в груди, не хватает воздуха, тяжело дышать
Когда человеку становится тяжело дышать, давит грудную клетку, не хватает воздуха, он сразу начинает беспокоиться о здоровье сердца. Действительно, чаще всего такие патологические явления связаны с напряжением сердечной мышцы, или миокарда. Но есть и другие признаки, игнорировать их не стоит, особенно во время беременности. Что делать при возникновении давящих ощущений в грудной клетке?

Боль в грудной клетке
Любая боль сигнализирует о сбоях в работе организма. Причин дискомфорта в грудной клетке множество. Чтобы досконально разобраться в проблеме, необходимо определить, с какой стороны давит грудную клетку больше. Недуг часто сопровождается различными сопутствующими симптомами – кашлем сухим или с мокротой, становится тяжело дышать, не хватает воздуха, появляется ком в горле. Часто дискомфорт усиливается при дыхании и движении.
Боль в центральной части груди является следствием проблем с сердцем, она усиливается при малейшей физической нагрузке. В состоянии покоя дышать становится легче, ничего не сдавливает грудную клетку. Помимо затрудненного дыхания, появляется повышенная потливость, одышка, тошнота.
Дискомфорт посредине груди часто бывает у курильщиков, гипертоников, диабетиков, людей с избыточной массой тела. Спровоцировать приступ боли может сильный кашель с мокротой.
Если грудную клетку сжимает более 20 минут, дискомфорт сопровождается сильной болью – это признаки сердечного приступа. Необходима срочная госпитализация.
Причины появления неприятных ощущений в грудине справа или слева:
- стрессы;
- мышечные травмы;
- изжога – состояние больного ухудшается в горизонтальном положении;
- плеврит – больному тяжело дышать, вдох болезненный, человека мучает кашель;
- лишай, вызванный вирусом герпеса – характеризуется сыпью, которая появляется справа или слева на туловище;
- мастит – воспалительный процесс от молочной железы распространяется по грудной клетке.
Дискомфорт в груди справа часто возникает на фоне остеохондроза, длительного пребывания в сидячем положении, синдроме Титце (при надавливании на ребра боль отдает в область грудной клетки).
При любой сильной боли, которая локализуется в левой части грудной клетки, необходима консультация врача. Также помощь медиков требуется, если неприятные ощущения возникают часто справа, боль усиливается при вдохе и движении, сопровождается постоянной нехваткой воздуха.
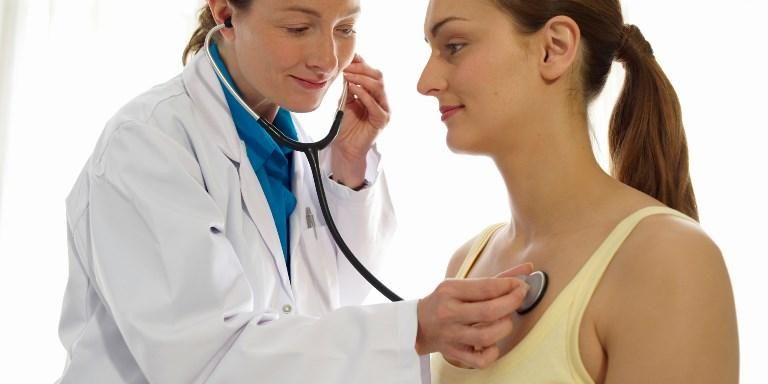
Улучшить снабжение организма кислородом, облегчить дыхание поможет несложное упражнение. Необходимо лечь на ровную, жесткую поверхность, руки сложить в замке за головой. При этом легкие и грудная клетка расправляются, в организм поступает больше кислорода. При ежедневном выполнении упражнения не менее 40 минут проходит усталость, нормализуется давление, проходит головная боль, отступает постоянное ощущение нехватки воздуха.
Первая помощь при внезапной боли в грудной клетке
Если человеку резко стало плохо, тяжело дышать и не хватает воздуха, он жалуется, что на грудную клетку давит, необходимо вызвать врача. До приезда медиков человека следует удобно усадить – он должен постараться расслабиться и успокоиться. Ему необходимо постараться глубоко дышать, для этого нужно обеспечить достаточный доступ воздуха.
При сильном дискомфорте с левой стороны больному можно дать таблетку нитроглицерина. При локализации болевого синдрома справа можно дать 1 таблетку несильного обезболивающего, сильно злоупотреблять лекарствами не стоит, поскольку это исказит клиническую картину.

Что делать нельзя:
- класть больного на спину или живот;
- оставлять его одного;
- если давящие ощущения в грудной клетке вызваны травмой, то запрещено вправлять кости, сильно менять положение пострадавшего;
- ставить согревающие компрессы.
Почему тяжело дышать, возникает ком в горле?
При постоянном переутомлении, стрессах, нервном истощении у человека появляются различные заболевания. Психоэмоциональное напряжение сопровождается давящими ощущениями в грудной клетке справа или слева, появляется ком в горле, человеку тяжело дышать и глотать, он жалуется на постоянную нехватку воздуха.
Усугубить проявление симптомов может сильный стресс. При этом может появиться не только ком в горле, но и удушье, в гортани постоянно першит и саднит, в груди давит.
Ком в горле может появиться на фоне приема антигистаминных препаратов, антидепрессантов, лекарств против гипертонии. Причиной дискомфорта становится сильный кашель, недавняя простуда, ожирение, грыжа пищеводного отверстия диафрагмы.
Какие болезни могут спровоцировать появление комков
Нервные комки, жалобы на недостаток воздуха часто бывают у впечатлительных и мнительных людей, которые боятся смерти, онкологических заболеваний, удушья.
Если становится тяжело дышать, появляется ком в горле, необходимо обследовать щитовидную железу. При ее увеличении сдавливаются органы шеи, что и приводит к возникновению тревожных симптомов.
Шейный остеохондроз – еще одна причина кома в горле. При проблемах с позвоночником сдавливаются нервные окончания корешков. На фоне этого начинает кружиться голова, в грудине постоянно давит.
Вегетососудистая дистония – болезнь современных людей, вызванная малоподвижным образом жизни, вредными привычками и нервными перенапряжениями. При этом у людей кружится голова, становится тяжело дышать, давит в груди.
Почему давит в грудной клетке во время беременности?
Во втором триместре беременности многие женщины начинают жаловаться на то, что им тяжело дышать, давит и сжимает грудную клетку. Причина таких явлений – увеличивающийся размер матки, смещение внутренних органов.
Во время беременности плацента вырабатывает гормон релаксин. Его задача – сделать тазовые кости и сухожилия более эластичными. При этом гормон оказывает влияние на структуру грудной клетки, что и вызывает затрудненное дыхание, дискомфорт в грудине. После родов состояние гормонального фона нормализуется, все симптомы заболевания проходят самостоятельно.
Растущая матка оказывает давление на диафрагму. При этом межреберные промежутки становятся меньше, защемляют нервные окончания. Такое явление называется межреберной невралгией, болезнь возникает внезапно. Женщина жалуется на сильный дискомфорт в грудной клетке, ей становится трудно дышать, любое движение сопровождается болью.

Лечение такой патологии во время беременности затруднено, поскольку большинство эффективных лечебных средств будущим мамам противопоказаны.
Изжога сопровождает женщин во второй половине беременности. Матка давит на желудок, прогестерон расслабляет мускулатуру пищевода – кислое содержимое желудка попадает в пищевод. Женщина отмечает, что ей тяжело дышать, в грудной клетке постоянно давит.
Чтобы избежать изжоги, необходимо дробно питаться, не переедать, последний прием пищи должен быть минимум за 2 часа до сна, спать лучше, опираясь на поднятую подушку.
Сердечная мышца во время беременности страдает от дефицита кислорода, что приводит к развитию сердечных патологий. При этом у женщины проявляются симптомы, напоминающие стенокардию: боль возникает в грудной клетке справа или слева, отдает в руку, лопатку, плечо. Женщине тяжело дышать, ей не хватает кислорода, начинается паника.

Что делать, если появился ком в горле, стало трудно глотать и дышать? Посетить врача, не заниматься самолечением. Только специалист может узнать истинную причину, составить правильную схему лечения. Своевременная диагностика поможет своевременно выявить и излечить серьезные заболевания.

Кабардино-Балкарский государственный университет им. Х.М. Бербекова, медицинский факультет (КБГУ)
Уровень образования – Специалист
Периодически возникающую одышку чаще вызывают физиологические причины – повышенные физические нагрузки либо психоэмоциональное перенапряжение. Патологическая нехватка воздуха по ночам, в состоянии абсолютного покоя, нередко является признаком специфических нарушений сна или симптомом серьезного заболевания, угрожающего здоровью.
Виды патологии
- при чрезмерной физической нагрузке, особенно если организм к подобным испытаниям не подготовлен;
- при дефиците кислорода на значительных высотах;
- в душных помещениях с большой концентрацией углекислого газа.
Если одышка долго не проходит и приносит ощутимый дискомфорт, необходимо посетить врача. Она может сопровождать развитие патологий:

Одышка может иметь острую, подострую, а также хроническую форму, возникать внезапно и исчезать столь же быстро. Иногда одышка отличается устойчивой регулярностью. Ночная одышка обычно свидетельствует о развитии нарушений в деятельности сосудов и сердца (сердечная астма).
Состояние вызывает недостаточность функций левого желудочка. Не имея возможности полноценно дышать, человек просыпается, значительно возрастает частота дыхания, иногда появляется сухой кашель. Подобные симптомы вызывают панику и резкое учащение сердцебиения. Без оказания своевременной квалифицированной помощи возможный отек легких при долговременной потере сознания грозит летальным исходом.
Одышка может возникать при негативных изменениях в позвоночном столбе (особенно в шейном его отделе) и во время вынашивания ребенка (обычно после первого триместра беременности).
Пароксизмальная одышка
Определенные сердечные и сосудистые патологии (в частности – ишемия) ведут к недостаточности сердца. Оно утрачивает способность полноценно перекачивать кровь. Застой в венах малого круга обращения крови вызывает недостаточность дыхания, признаки которой нередко наблюдаются по ночам.
Кровь пациента, принявшего горизонтальное положение, перераспределяется – часть ее из нижней части туловища поступает в верхнюю. Рост давления в мелких кровеносных сосудах легких вызывает пропотевание крови в межальвеолярные полости. Нарушенный газообмен провоцирует затруднение вдоха.
Обычно ночью больным трудно дышать, если они спят на кровати с низким изголовьем. Если спящему подложить под голову еще одну подушку либо усадить его, обычно быстро приходит облегчение. Это один из показательных признаков сердечной астмы.

Причины развития патологии
Факторов, провоцирующих приступы сердечной одышки, немало – врожденные аномалии и приобретенные заболевания, риск развития которых возрастает с возрастом пациента. Среди причин прогрессирования сердечной астмы выделяют:
- сердечные пороки;
- кардиомиопатию;
- недостаточность сердца;
- воспалительные процессы (перикардит, миокардит);
- коронарный синдром;
- тампонаду сердца.
Спровоцировать затрудненное дыхание способен тромбофлебит глубоких вен. Возникшие в конечностях тромбы могут переместиться в магистральный легочный сосуд и перекрыть его просвет, вызвав некроз участка легкого.
Симптоматика состояния
Одышка, спровоцированная развитием сердечных патологий, обычно сопровождается:
- бледностью;
- цианозом;
- кашлем;
- кровохарканьем;
- учащением дыхания;
- увеличением отделения мочи;
- отечностью;
- потерей сознания.

Иногда по ночам появляется ощущение тяжести в груди или боль, иррадиирующая в область нижней челюсти, руку, плечо (обычно левое).
Диагностические мероприятия
Методы диагностирования сердечной астмы весьма обширны и включают:
- физикальное обследование;
- клинический анализ мочи;
- биохимическое и клиническое исследование крови;
- ЭКГ;
- мониторирование по Холтеру;
- нагрузочную ЭКГ;
- УЗИ сердца;
- рентгенографию груди;
- катетеризацию сердца;
- КТ;
- МРТ;
- коронарографию.
При изучении анамнеза особое внимание уделяют характеристике одышки. Тяжело дышать бывает на вдохе либо выдохе. Иногда одышка носит смешанный характер.

Принципы терапии
Лечение ночной одышки прежде всего направлено на ликвидацию вызвавших ее причин. В терапии применяют медикаментозные средства, оперативные методы и рецепты народной медицины. Пациенту следует придерживаться особой диеты, соблюдая оптимальный баланс труда и отдыха.
Для снятия симптоматики одышки нужно воздействовать на причины основных заболеваний.
Медикаментозные средства, применяемые при терапии сердечной астмы
| Препараты | Воздействие |
|---|---|
| Мочегонные средства (Торасемид, Фуросемид) | Снимают отечность, понижают давление крови, нагрузку на сердечную мышцу |
| Ингибиторы АПФ (Квинаприл, Рамиприл) | Улучшают кровоток, понижают давление крови |
| Сартаны (Эпросартан, Лозартан) | Понижают давление крови |
| β-блокаторы (Ацекор, Метопролол) | Понижают давление крови, уменьшают силу, частоту сердечных сокращений |
| Средства, блокирующие альдостерон (Альдактон, Спиронолактон) | Обладают мочегонным, калийсберегающим эффектом, понижают давление крови |
| Сердечные гликозиды (Строфантин К, Дигоксин) | Тонизируют сердце, нормализируют процессы метаболизма, ликвидируют застой крови |
| Антиаритмические средства (Дилтиазем, Амиодарон) | Нормализуют ритм сокращений сердца |
Если пациенту тяжело дышать по ночам, в стационарных условиях ему назначают кислородную терапию. Кислород подают через особые трубочки или маску. Продолжительность воздействия определяют в индивидуальном порядке.
Если медикаментозная терапия ночной одышки не приносит желаемого результата, проводят хирургическое вмешательство. Оно высокоэффективно, но операция требует подготовки больного. В зависимости от выраженности сердечно-сосудистых патологий могут применить:
- коронарное шунтирование (нормализация кровотока в артериях сердца). Установленные шунты позволяют крови обойти измененный участок сосуда;
- замена либо восстановление клапана (радикальное устранение порока сердца) искусственными либо натуральными материалами;
- кардиостимулятор (установка специального прибора, поддерживающего сердечную деятельность). Различают наружную (применяется редко) и внутреннюю стимуляцию.
В качестве крайней меры применяют пересадку сердца.
Трансплантация сердца показана, если другими способами излечить заболевание и сохранить жизнь пациента невозможно.
Комплексный подход к лечению ночной одышки подразумевает использование народных средств:
- боярышника – способствует нормализации кровотока, тонизирует сосуды, понижает давление крови и содержание холестерина в крови. Применяют в виде бальзама, сока, отвара, настоя;
- рыбьего жира – понижает частоту биения сердца, предупреждает возникновение сердечных приступов;
- корня валерианы – успокаивает при выраженном биении сердца и болях кардиологической природы;
- мелиссы, мяты – обладают успокоительным и противовоспалительным эффектом, расширяют сосуды, понижают давление крови;
- календулы – понижает давление крови, нормализует ритм и частоту биения сердца.
Самостоятельное применение народных средств может вызвать обратный эффект. Перед их использованием необходимо проконсультироваться со специалистом.
Меры профилактики
Во избежание развития ночной одышки необходимо своевременно лечить сердечные патологии и не допускать возникновения осложнений. Врачи рекомендуют соблюдать ряд несложных правил:
- полностью отказаться от табакокурения;
- нормализовать вес;
- постараться устранить контакт с раздражителем, вызывающим бронхоспазмы (шерсть, перья, пыль, пыльца, определенные пищевые продукты);
- регулярно заниматься физкультурой;
- совершать ежедневные прогулки;
- овладеть диафрагмальным дыханием (дышать животом).
Наилучшее спортивное занятие для страдающего одышкой – плавание. В бассейне или на водоеме он вдыхает влажный воздух, что благотворно для легких.
Доказано: наличие проблем с ночным дыханием в два раза повышает вероятность внезапной смерти. При трудностях с засыпанием или при появлении мучительной ночной одышки необходимо тщательно обследовать органы дыхания, сосуды, сердце, выявить провоцирующие симптом патологии и незамедлительно приступить к их лечению.
Появление трудностей с дыханием, или одышка — довольно распространенный симптом, который может возникать у здоровых людей, например, после физической нагрузки. Однако если проблема появляется в покое, в положении лежа, она может быть вызвана рядом заболеваний, в том числе и серьезных. Почему тяжело дышать лежа? Причин тому может быть много.
Например, одышка может возникать при редкой наследственной патологии — болезни Помпе. Болезнь Помпе относится к так называемым болезням накопления. При этом заболевании из-за генной мутации возникает дефицит фермента кислой глюкозидазы, которая расщепляет гликоген. Он накапливается, и развивается прогрессирующая мышечная слабость.
Обычно сначала возникает слабость мышц ног, постепенно поражаются мышцы рук, мышцы, участвующие в процессе дыхания, что и приводит к появлению одышки 1,2 . Болезнь Помпе возникает редко и относится к орфанным заболеваниям. Гораздо чаще одышка в положении лежа обусловлена другими патологиями. Какие заболевания могут быть ее причиной и что делать в таких случаях?
Механизм одышки в положении лежа
Одышка лежа на спине, или ортопноэ, возникает из-за повышения давления в кровеносных сосудах легких. В положении лежа кровь течет от нижних конечностей к сердцу, а затем к легким. У здоровых людей это распределение крови не вызывает каких-либо затруднений. А вот при ряде заболеваний способность сердца выкачивать лишнюю кровь от сердца может снижаться. В результате кровь скапливается в малом круге кровообращения, проходящем через легкие 3 .
Повышение давления крови в легочной артерии может способствовать выделению жидкости в альвеолы и развитию отека легких. Это еще более затрудняет дыхание лежа 3 .
Ортопноэ — не заболевание, а симптом, возникающий только в горизонтальном положении. Приступ может развиваться ночью, когда человек просыпается из-за нехватки воздуха. Это явление называют ночной пароксизмальной (внезапной) одышкой. В положении сидя или полулежа дыхание, как правило, облегчается или полностью нормализуется 3 .
Почему развивается ортопноэ?
Одышка лежа может возникать при различных расстройствах, прежде всего при заболеваниях легких. Предрасполагающими факторами служат нарушения вентиляции и газообмена в легких и изменение их кровообращения 4 . Рассмотрим одни из самых распространенных причин.
Хроническая обструктивная болезнь легких (ХОБЛ) — распространенное заболевание, при котором развивается воспаление в дыхательных путях, нередко сопровождаемое инфекционным процессом. Из-за сужения или полной блокады дыхательных путей и потери эластической силы легких воздушный поток ограничивается. Появляется постоянная одышка, в том числе в горизонтальном положении, которая со временем становится все сильнее. Наряду с ней возникает хронический влажный кашель 5 .
Отек легких — состояние, возникающее при быстром перемещении плазмы из капилляров легких в альвеолы. Оно может развиваться на фоне заболеваний сердца — нарушении ритма, артериальной гипертензии, сердечной недостаточности и других патологий. При отеке легких появляется нехватка воздуха, ортопноэ, беспокойство, часто – кашель с кровавой мокротой, бледность. Больному необходима немедленная медицинская помощь 6 .
Другие причины одышки лежа
Распространенной причиной ортопноэ является сердечная недостаточность. Это синдром, который развивается в результате различных заболеваний сердечно-сосудистой системы, связанных со снижением насосной функции сердца. При этом сердце не в состоянии перекачивать столько крови, сколько необходимо организму для правильной работы всех органов и систем. Кровь может накапливаться (застаиваться) в венах, легких и других тканях, и нагрузка на сердце становится еще выше 7 .
Сердечная недостаточность может протекать на протяжении многих лет бессимптомно. По мере того как заболевание прогрессирует, появляются признаки болезни. Самые распространенные — одышка, в том числе и в положении лежа, сердцебиение, быстрая утомляемость, дискомфорт в груди 7 .
Кроме того, ортопноэ может развиваться при 3,8 :
- Большом скоплении жидкости в брюшной полости — асците. Его причинами могут быть тяжелое поражение печени, злокачественные новообразования, сердечная недостаточность.
- Двустороннем параличе диафрагмы на фоне травмы груди, верхних отделов позвоночников и ряда заболеваний.
- Болезни Помпе. О ней, по мнению Американской ассоциации нейромышечной и электродиагностической медицины, может свидетельствовать комплекс симптомов: слабость поясничного пояса, особенно таза, крыловидные лопатки, ортопноэ и слабость мышц спины, слабость дыхательной мускулатуры.
- Ожирении тяжелой степени.
- Тяжелом воспалении легких (пневмонии).
А вот остеохондроз может вызывать одышку при нагрузках и в вертикальном положении, что связано с поражением грудного отдела позвоночника 9 .
Когда обращаться к врачу?
Если становится трудно дышать лежа, это тревожный симптом, и затягивать с консультацией врача нельзя. Чтобы вовремя диагностировать заболевание и начать лечение, важно как можно раньше обратиться к специалисту-пульмонологу, кардиологу или терапевту. Врач проводит обследование и при необходимости направляет к другим узким специалистам. На основании диагностических данных составляется схема лечения.
