К ардиальные патологии находятся на первых местах в условных рейтингах летальности болезнетворных процессов, чуть обгоняя рак или уступая ему (в зависимости от страны и конкретного региона).
Многие состояния не проявляют себя выраженными симптомами, что усложняет раннюю диагностику и не дает человеку вовремя сориентироваться в ситуации.
Перечень проявлений кардиального характера широк. Так, одно из распространенных — это замирание сердца. Подобным образом больные описывают нарушение ритмичных сокращений. Причины тому разные.
Возможно развитие экстрасистолии, фибрилляции, пароксизма, коронарной недостаточности, аортальных, митральных проблем и прочих. Вариантов масса, тем более, что проявление весьма универсально, если можно так сказать.
Выявление основной причины лежит на плечах кардиологов. Исследования ЭКГ и ЭХО являются профильными.
Лечение проводится в стационарных условиях на первом этапе, если процесс потенциально фатален или на амбулаторных началах. Прогнозы вариативны и зависят от первоисточника проблемы.
Причины замирания сердца
Факторы становления почти всегда патологические. Насколько опасные — трудно судить, не видя пациента и не зная истории болезни.
Даже врач не скажет подобного с ходу, требуется диагностика. Факторы в 90% случаев кардиальные, то есть, сопряжены с нарушением работе самого мышечного органа.
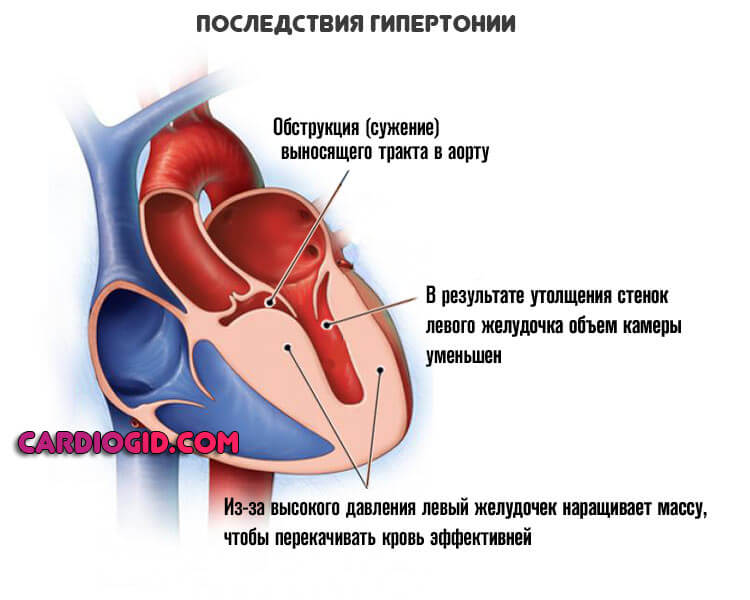
Длительно текущая артериальная гипертензия или симптоматическое проявление того же рода.
Суть процесса заключается в стабильном росте давления, отсюда органические изменения в кардиальных структурах. Чем дальше, тем сложнее.
На 2 — 3 стадии гипертонической болезни показатели тонометра не восстанавливаются самостоятельно. Болезнь прогрессирует быстрыми темпами, что чревато развитием осложнений в любой момент времени.
Среди опасных — инсульт геморрагического плана или инфаркт, реже кардиогенный шок как итог переизбытка активности со стороны сердца. Ощущение замирания — результат аритмии, которая возникает на фоне анатомических дефектов органа. Гипертрофия левого желудочка как классический вариант.
Существует в двух клинических формах.
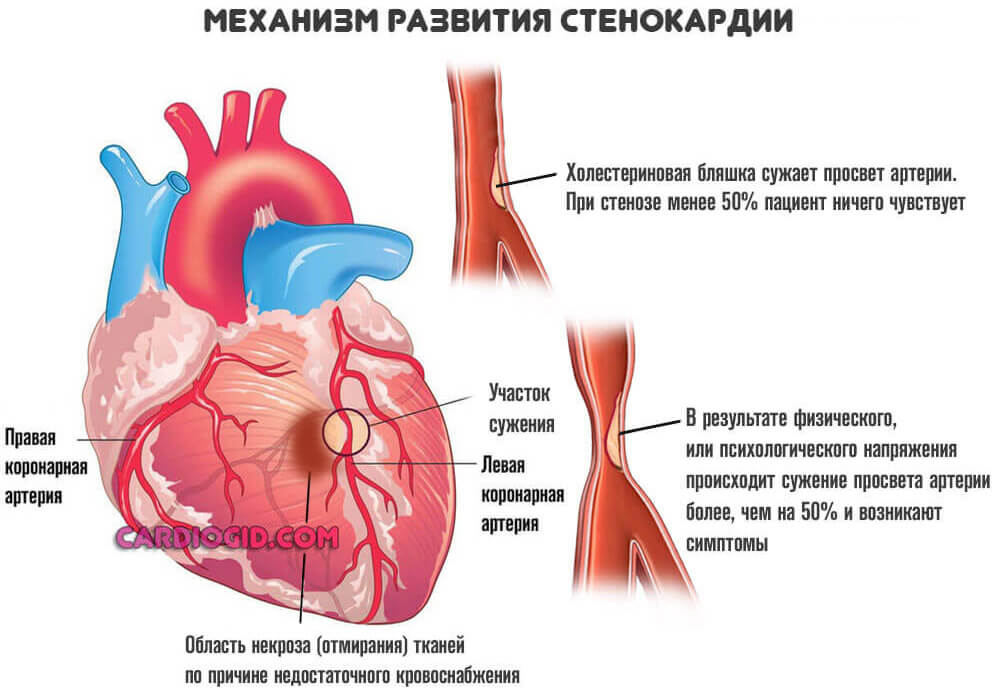
- Стенокардия. Провоцирует сильные боли в груди, нарушение тона и ритма. Субъективно это ощущается как замирания сердца. Действительно же возможно как замедление работы, так и ускорение. Часто одно и другое чередуется в короткий временной промежуток. Подробнее о стенокардии читайте в этой статье .
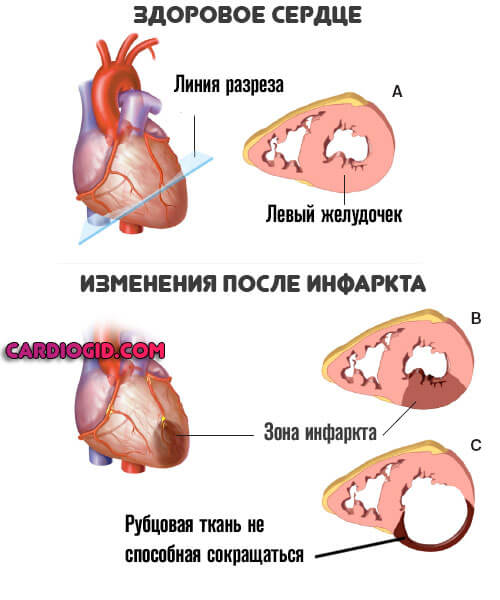
- Инфаркт или острое нарушение питания миокарда. В результате здоровые миоциты отмирают, замещаются грубой рубцовой тканью. Она не сокращается, эластичностью не обладает и призвана нарастить массу.
Чем больше площадь, тем существеннее вероятность аритмии. За счет ускорения деятельности орган старается адаптироваться к новым условиям. Это путь в никуда.
Подробнее о симптомах прединфаркта читайте здесь .
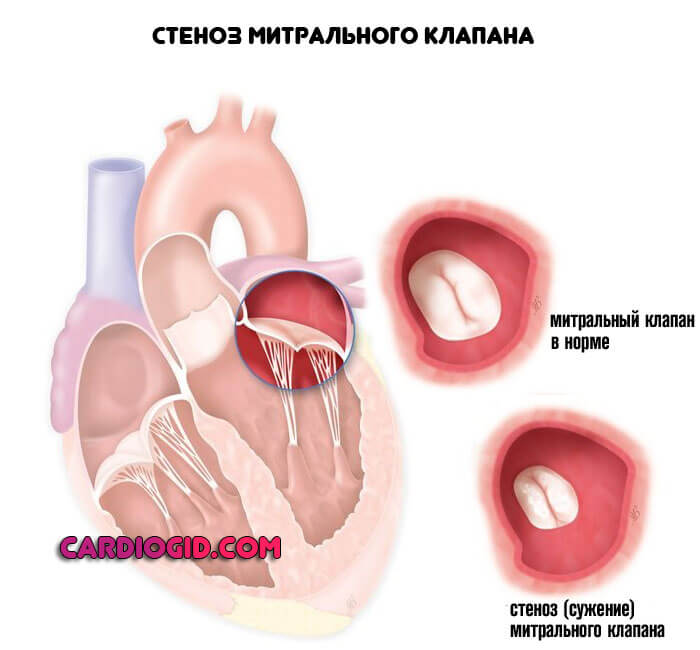
Стеноз или же пролапс . Первая ситуация сопряжена с уменьшением просвета естественного анатомического окна между предсердиями и желудочками. Возможно полное заращение с течением времени.
Это абсолютно летальное состояние, поскольку кровь в большой круг не выбрасывается, отсюда гипоксия, стремительные органические отклонения и смерть.
Пролапс же сопровождается западением стенок клапанов внутрь кардиальных структур.
Это состояние в большей мере определяется возвращением крови обратно, объем функционально задействованной жидкой соединительной ткани снижается до критических отметок. Это явление называется регургитацией.
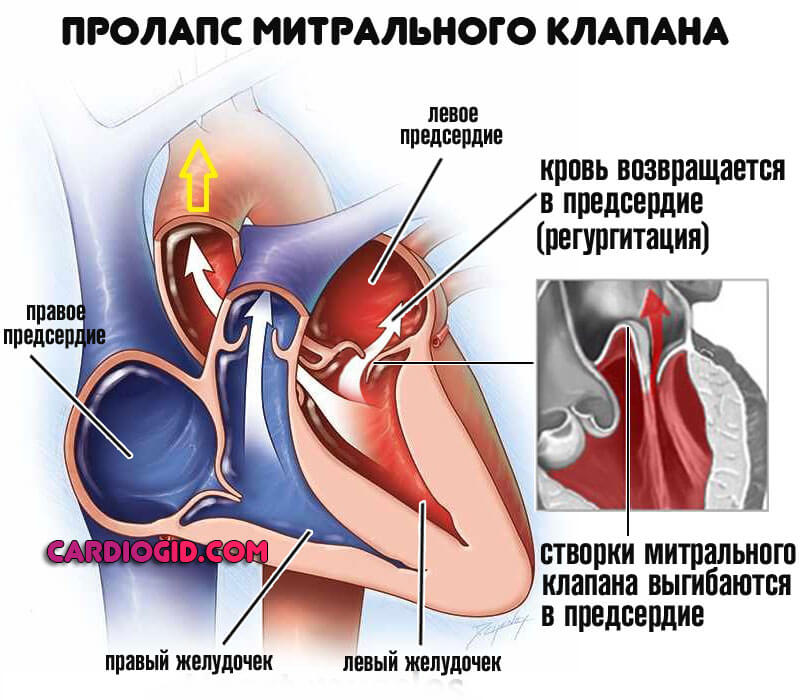
Оба случая лечатся хирургическими методами. Восстановление возможно только на ранних стадиях.
Возникновение аритмии говорит о сравнительно развитом этапе патологического процесса. Терапия нужна незамедлительно, в плановом или срочном порядке.
Факторы становления самих пороков сердца — воспаления, аутоиммунные процессы, аномалии внутриутробного развития, отравления и интоксикации.
Встречаются как осложнения болезней верхних (например ангина), реже нижних дыхательных путей или запущенного кариеса, либо гингивита. Лечение незамедлительное.
Восстановление возможно, но при неэффективной терапии или недостаточной квалификации врачей встречаются осложнения в виде нестабильной аритмии опасного типа, разрушения предсердий с последующей необходимостью протезирования. Это сложная операция.
Сугубо сердечной патологией не считается. Это комплексное психосоматическое состояние с превалирующим неврогенным компонентом.
Симптомы обширны, зависят от стадии и характера процесса. Опасность низкая, но качество жизни падает существенно, ввиду выраженной клинической картины и субъективно невыносимого сочетания проявлений.
Лечение под контролем группы специалистов. Классическая жалоба — замирает сердце и перехватывает дыхание: это типичные вегетативные признаки со стороны всего организма.
В результате отклонений внутриутробного развития, генетических синдромов, прочих факторов. Симптомы вроде замирания в груди встречаются не всегда, что не позволяет вовремя среагировать. Требуется регулярный профилактический осмотр у кардиолога.
Помимо — электрокардиография и ЭХО-КГ для закрепления результата. Даже это не гарантия ранней диагностики патологий подобного рода. Некоторые хорошо маскируются, другие проявляют себя объективно сильнее.
Состояния аутоиммунного типа встречаются часто. Развития аритмического процесса сопровождается выраженными изменениями со стороны самой сердечной мышцы.
Патогенез отклонения не выявлен до конца, механизм спорный. Проявления ревматизма не ограничиваются толчком в груди и замиранием сердца, возникают боли, тошнота, слабость.
Патология течет приступообразно. Каждый эпизод длится от нескольких недель до пары месяцев. Весь этот период пациент в большой опасности. Без лечения особенно. Помощь стационарная, для восстановления приемлемой сердечной деятельности.
Вроде системной красной волчанки. Провоцируют генерализованные нарушения гемодинамики и восстановления соединительных, мышечных тканей (из последней состоит сердце).
Спонтанная дегенерация органов приводит к недостаточности и дисфункции всего тела. Чем это может закончиться со стороны кардиальных структур — сначала ИБС , затем инфарктом или остановкой сердца.

Терапия сложна, многие патологии не купируются вовсе, можно только поддерживать некоторый минимальный уровень жизни, замедлив прогрессирование болезни. Используются кортикостероиды, противовоспалительные, кардиопротекторы.
Представлены двумя видами состояний:
- Первые не несут угрозы жизни или здоровью. В основном это патологии, сопряженные с нарушением работы синусового узла, вроде тахикардии, либо брадикардии .
- Экстрасистолия , пароксизмальное ускорение ритма , фибрилляция. Это другая сторона. Они уже опасны. Возможна спонтанная внезапная остановка сердца без перспектив восстановления жизнедеятельности.
Использование препаратов вне понимания механизма развития и происхождения процесса смысла не имеет.
Редкие причины
- Сахарный диабет. Крайне редко способен обусловить аритмии с такими признаками. Лечится под контролем эндокринолога. Радикальное восстановление невозможно. Суть терапии — приостановка прогрессирования и избежание осложнений.
- Блокада пучков Гиса. Полная или частичная непроводимость электрического импульса от синусового узла дальше.
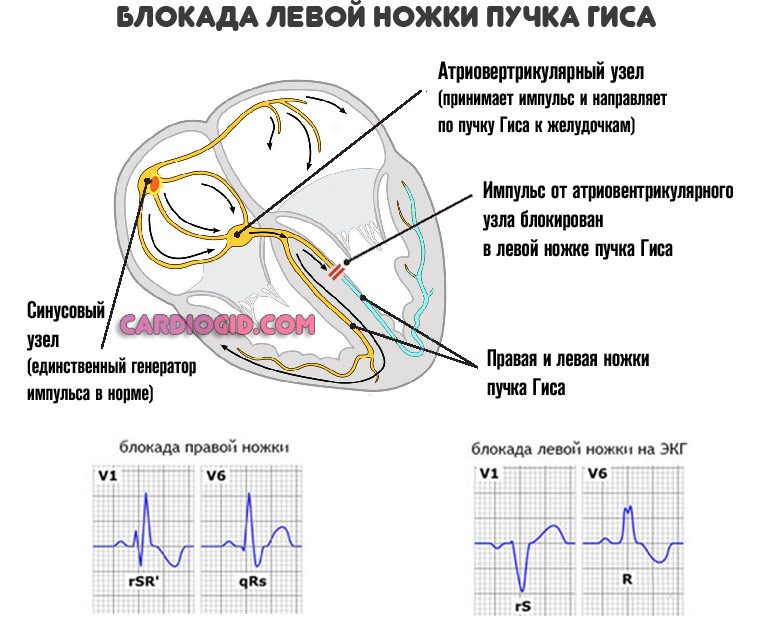
- Метаболические нарушения, связанные с отклонениями обмена калия, магния, натрия.
Причины, почему замирает сердце, патологические, чаще кардиальные. Крайне редко внесердечные, со стороны щитовидной железы на фоне гипертиреоза, избыточного синтеза кортизола.
В любом случае, все сводится к проблемам с самим мышечным органом, прямым или косвенным путем. Описанные выше заболевания разнородны, потому и принципов исследования, терапии масса.
Симптом, требующие обращения к врачу
Проявления многообразны, как и возможные патологии. Примерная систематизация выглядит так:
- Боль в груди. Классическое проявление любого процесса. Не всегда имеет кардиальное происхождение. Неспецифично и не типично для какого-либо одного заболевания.
- Одышка. Обычно на фоне пороков сердца. Сначала минимальная незаметна. Затем усугубляется, приводит к невозможности заниматься спортом, повседневной активности. Терминальные фазы опасных состояний заканчиваются тем, что пациент не способен встать с постели, начинаются проблемы с дыханием.
- Тяжесть в груди. Необъяснимого характера, но это не боль, а иное ощущение. Не всегда люди могут его объяснять понятными словами. Чаще говорят просто дискомфорт.
- Кашель непродуктивного характера (сухой) . На поздних стадиях патологического процесса с незначительным количеством крови, без мокроты в любом случае. Требуется дифференциальная диагностика и раком легких или туберкулезом. Как правило, вопрос решается быстро, на рентгене, а также по ходу сбора анамнеза и оценки жалоб на здоровье.
- Слабость, сонливость, снижение работоспособности. Говорит о нарушении кровообращения в головном мозге.
- Цефалгия. Обычно малой степени интенсивности, но очень навязчивая, регулярная. Может быть ложно принята за мигрень. Вопрос решается под контролем кардиолога, по мере надобности прочих специалистов.
- Вертиго. Или головокружение. Ввиду дистрофии мозжечка, постепенного нарушения питания тканей церебральных структур. Вплоть до полного отсутствия ориентации в пространстве. Пациенты не могут ходить, стоять. Это уже основание для госпитализации.
- Слабость кардиальной деятельности. Собственно типичный признак патологий аритмического плана. Ощущается как пропускание ударов.
- Сердце замирает, потом сильный толчок — это классический признак начала пароксизма тахикардии . Какого рода это ускорение сокращений — желудочкового или предсердного нужно выяснять. Первая разновидность в разы опаснее.
- Нарушения когнитивных способностей, особенно памяти. Проявляется только при длительном течении гемодинамических отклонений.
Эти признаки требуют немедленного обращения к врачу.
Диагностика
Обследование больных с аритмическим процессом проводится в основном профильным специалистом по кардиологии.
По мере необходимости, если есть сторонние признаки, также в случае смешанного происхождения процесса, показано обследование доктора-невролога.
Перечень мероприятий довольно широк:
- Опрос на предмет жалоб, также сбор анамнестических данных. Играет наибольшую роль на раннем этапе. Когда этиология еще не ясна.
- Измерение артериального давления. ЧСС. Уже на этой стадии есть возможность примерно определить природу отклонения.
- Суточное холтеровское мониторирование. Постоянная регистрация показателей автоматического тонометра. В домашних условиях эффективнее.
- Электрокардиография. Основная методика. Направлена на оценку типа аритмии, даже незначительные отклонения будут видны. При этом требуется высокая квалификация для расшифровки результатов.
- Эхокардиография. УЗИ-исследование по своей сути. Подходит для выявления органических процессов и анатомических дефектов.
- МРТ или КТ.
- Общий анализ крови.
В силу необходимости — нагрузочные тесты и коронография.
Лечение
Зависит от конкретной патологии. Применяются медикаменты или хирургическое вмешательство как крайняя мера, также показано изменение образа жизни.
- Антигипертензивные для устранения повышенного артериального давления. Ингибиторы АПФ, бета-блокаторы, антагонисты кальция. В меньшей мере успокоительные. Конкретные наименования подбираются врачом.
- Сердечные гликозиды, антиаритмические. Для устранения последствий органических патологий.
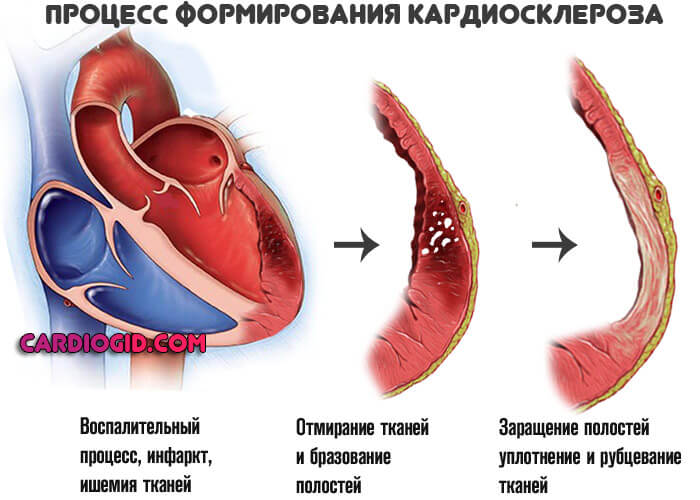
- Седативные средства на фоне кардиосклероза.
- Препараты калия и магния для поддержания кардиальной деятельности.
Хирургические методики показаны для устранения анатомических дефектов, протезирования, имплантации дефибриллятора или кардиостимулятора, иссечения измененных тканей.
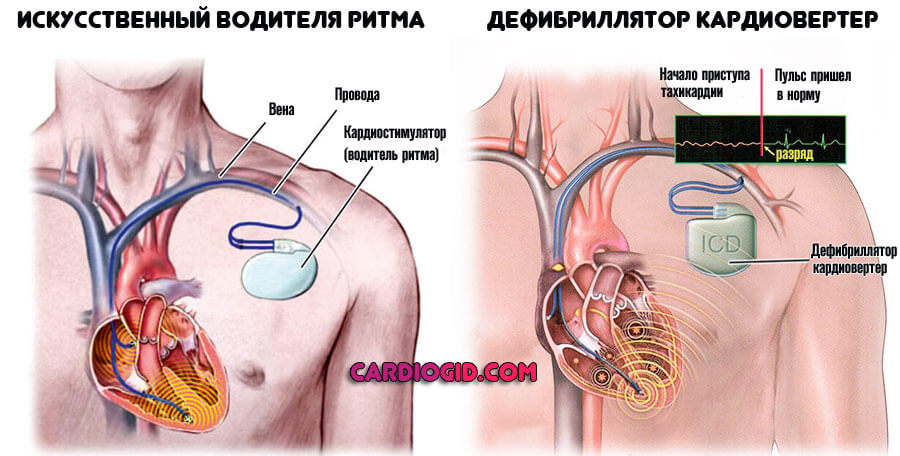
Вариантов множество. Это крайняя мера, направлена на сохранение пациента. Трансплантация сердца — исключительный случай.
Изменение образа жизни:
- Отказ от курения, спиртного, наркотиков.
- Физическая активность адекватного характера (прогулки, велоспорт, плавание или ЛФК).
- Коррекция рациона (конкретных требований нет, нужно соблюдать принцип разумности, в качестве ориентира — лечебные столы №3 и №10).
- Сон 8 часов за ночь.
- Соль не более 7 граммов.
- Избегание стрессов и физических перегрузок.
Народные средства используются только при кардиосклерозе: чай из ромашки, перечной мяты, валерианы, пустырника, аира, зверобоя, шалфея в разных сочетаниях.
Это относительно безопасные растения, применять их пациент способен произвольно. Но нужно помнить о возможной аллергической реакции.
Прогноз и возможные осложнения
Последствия патологического процесса зависят от степени анатомических отклонений.
- Остановка сердца.
- Кардиогенный шок.
- Инфаркт.
- Инсульт.
- Снижение когнитивных способностей вплоть до сосудистой деменции.
- Гипертонический криз .
- Кома.
- Травмы в результате обмороков.
Замирание сердца опасно смертью человека. Прогнозы зависят от типа патологии:
- На фоне доброкачественной аритмии, благоприятны.
- Фибрилляция предсердий, запущенная пароксизмальная тахикардия, групповая экстрасистолия отличаются вероятностью плохого исхода, особенно без лечения.
Выживаемость при условии ранней терапии максимальна. Молодой возраст, отсутствие вредных привычек, отягощенной наследственности, ассоциированы с лучшим исходом.
Если сердце замирает, это значит что присутствуют неполадки со стороны узлов, пучков Гиса, метаболических процессов обмане калия и магния.
Возможны неврогенные факторы. Восстановление под контролем группы специалистов, основной — кардиолог. Перспективы излечения зависят от типа болезни.

И все же при появлении ее симптомов лучше не откладывать визит к врачу.
Без очереди
Обычно столкнувшиеся с этой проблемой люди жалуются, что у них на несколько секунд будто бы замирает сердце. В некоторых случаях это может сопровождаться ощущением сердечного толчка, чувством нехватки воздуха. Причина тому экстрасистолы – внеочередные сердечные сокращения. В сердце возникает импульс, из-за которого один удар происходит раньше, чем нужно, а следующий – в положенное ему время. Соответственно, пауза между сокращениями удлиняется – это и вызывает неприятные симптомы.
Экстрасистолия – самый распространенный вид аритмии. Внеочередные сокращения сердца периодически возникают у 70–80% людей старше 50 лет. Бывают они и у молодых, в том числе и у спортсменов, обладающих тренированным сердцем. Из-за этого многие думают, что такие сбои ритма неопасны. Однако это не совсем так. Экстрасистолия может быть вызвана различными причинами и, соответственно, иметь разные последствия. Исходя из этого и принимают решение об исследовании.
Лечить или не лечить?
● Терапия не нужна. Если перебои в ритме единичны, они возникают редко и при этом у человека нет других проблем с сердцем, лечить экстрасистолию действительно не нужно. В этом случае ее называют фукциональной. Она может быть вызвана чрезмерным употреблением кофе или алкоголя, стрессом. У женщин случаи экстрасистолии нередко наблюдаются во время менструации. Склонны к появлению экстрасистол люди с вегетососудистой дистонией. Кстати, они особенно тяжело переносят внеочередные удары сердца.
В данном случае человеку достаточно вести здоровый образ жизни, меньше нервничать, отказаться от стимуляторов вроде кофе и алкоголя – и все придет в норму само собой. Помогут в этом и продукты, богатые магнием и калием: крупы, листовой салат, хурма, курага, цитрусовые.
Как правило, лечение нужно и в том случае, если за день у человека насчитывается более 200 экстрасистол.
Даже если поражений сердца при этом нет, столь частые перебои могут ухудшать качество жизни человека. К тому же при экстрасистолах уменьшается выброс крови из сердца, а из-за этого ухудшается кровоснабжение многих органов, в том числе и мозга.
● Лечить нужно, но не сердце. Иногда само по себе замирание сердца лечения не требует, но является признаком другого недуга, который в свою очередь требует терапии. Например, экстрасистолы нередко возникают при гипертиреозе – повышенной функции щитовидной железы. Ее гормоны, вырабатывающиеся в избытке, отравляют организм, и сердце на это реагирует.

Небольшие сбои в ритме – повод задуматься и об остеохондрозе шейного отдела позвоночника, они могут быть признаком невроза. В данном случае достаточно устранить основную проблему: компенсировать нарушения в щитовидной железе, снять зажимы мышц в шейном отделе, пропить курс успокаивающих препаратов. После этого сердце, как правило, начинает биться ровно.
Чтоб не возникало путаницы
Как видите, вариантов немало, и определить самостоятельно, опасны ли перебои в сердце, довольно проблематично. Врачи-кардиологи солидарны в одном: если вы периодически чувствуете сердечные толчки и следующие за ними паузы, лучше не гадать, а пойти на консультацию к специалисту. Это важно еще и потому, что далеко не все, что воспринимается как замирания сердца, на самом деле является экстрасистолами. Например, многие люди нередко путают с перебоями боль в сердце (что почти всегда указывает на проблему, требующую лечения) или межреберную невралгию.
Исключить путаницу поможет банальное ЭКГ – при частых экстрасистолах такого обследования будет достаточно, чтобы их обнаружить. Если замирания происходят реже или, например, только вечером, имеет смысл провести холтеровское суточное мониторирование. Компактный прибор, который крепится к телу и фиксирует ритм сердца, даст ответы на все вопросы.
Ощущение замирания сердца – поэтический симптом, который часто встречается у людей разного возраста. Нарушение ритма, периодические выпадения сокращений и последующее сердцебиение – типичные признаки кардиальной патологии. Появление расстройств часто связано с эмоциональной и физической нагрузкой, возрастом, полом, наличием хронических заболеваний. Клиническая картина аритмий – неспецифическая, большинство пациентов жалуется на субъективные чувства замирания или перебоев в работе сердца.
Что такое замирание сердца?

Замиранием сердца называют субъективное ощущение у больного, которое воспринимается как пропущенное очередное сокращение миокарда. Чаще всего данный симптом развивается у пациентов с эмоциональной лабильностью, ипохондрией и вегето-сосудистой патологией, которые физически чувствуют сердечный ритм. Способность самостоятельно ощущать сокращения сердечной мышцы также формируется у людей с длительно персистирующим кардиальным заболеванием.
В норме миокард сокращается с частотой от 60 до 90 за минуту в правильном ритме, который зарождается в синусовом узле правого предсердия и проводится по нервным волокнам к желудочкам. Частота и сила сокращений изменяется в каждого человека в течение дня, в зависимости от условий внешней среды. Появление внеочередных импульсов (до 300 за сутки) считается физиологической нормой, которую здоровый человек не ощущает.
Развитие чувства замирания сердца у пациентов связано с:
- выпадением очередного сокращения;
- длительной паузой между импульсами (на фоне замедленного ритма);
- ослабленной силой сердечных сокращений.
Какие симптомы связывают с данным ощущением?
В медицине существует более 200 видов различных нарушений ритма, которые у больных чаще всего встречаются в комбинациях. Особенностью аритмий считаются конкретные отличия на электрокардиограмме и абсолютно неспецифические клинические признаки.

Когда больные говорят о замирании сердца, чаще всего речь идет о:
- неритмичном сокращении миокарда желудочков и предсердий, которое ощущается как два самостоятельных ритма;
- наличие частых внеочередных сокращений, после которых возникает компенсаторная пауза;
- неправильный ритм (различные интервалы между сокращениями).
С объективной точки зрения замиранием можно назвать паузу в сердечном ритме длительностью до 2 секунд, после которой развивается тахикардия (учащенное сердцебиение).
По каким причинам возникает подобное состояние?
Симптомы замирания сердца развиваются вследствие двух основных механизмов: кардиального (истинная аритмия) и психогенного (субъективное мнение больного на фоне волнения или тревоги).
К наиболее частым причинам замирания сердца относится:
Остеохондроз также относится к возможным причинам возникновения субъективных ощущений в области сердца. Сдавливание межреберных нервов разросшимися остеофитами из тел позвонков раздражает симпатические волокна, которые иннервируют структуры миокарда. Данное состояние влияет как на ритм сердца, так и на ощущения пациента.
Как купировать приступ и что делать дальше?
Алгоритм действий пациента при замирании в области груди связан с причиной появления симптомов. Наличие органической кардиальной патологии требует назначения постоянной патогенетической или этиотропной терапии.
В случае психогенного генеза ощущений рекомендуется:

избегать стрессовых ситуаций;- нормализовать режим сна и бодрствования;
- рациональное питание, обогащенное витаминами и микроэлементами (для сердца – калий, который содержится в бананах и сухофруктах);
- адекватная физическая активность;
- прием седативных средств на основе растений (например, Ново-Пассит, Экстракт валерианы).
Редкие возникновения симптомов (до 3 раз на месяц) чаще всего – физиологическое явление, которое встречается у каждого человека. Замирание, что повторяется по нескольку раз в день и длиться до 4 секунд, требует диагностики и медицинской помощи.
В зависимости от причины назначают:
- при редком синусовом ритме и гемодинамически значимой атриовентрикулярной блокаде высокой степени применяется электрокардиостимулятор. До установки искусственного водителя ритма назначаются капли Зеленина, Атропин, Изадрин;
- лечение экстрасистолий проводится антиаритмическими препаратами, например, Этацизин;
- приступы на фоне вегето-сосудистой дистонии купируются с помощью седативных средств и спазмолитических препаратов.
Кроме того, успешно применятся методы физиотерапии для лечения субъективных ощущений нарушения ритма: массаж, бальнеотерапия и другие.
Выводы
Нарушения ритма – один из характерных признаков органического поражения сердечной мышцы. Детальная диагностика позволяет оценить состояние проводящей системы и подобрать адекватную терапию. Купирование приступов аритмий назначается в зависимости от формы нарушений. Психогенный генез ощущений – диагноз исключения, для которого терапия проводится преимущественно немедикаментозными средствами.
Для подготовки материала использовались следующие источники информации.

