Пневмоторакс — скопление воздуха в плевральной полости – щелевидном в норме пространстве между париетальным (наружным, выстилающим изнутри грудную стенку) и висцеральным (внутренним, покрывающим лёгкое) листками плевры.
Различают травматический, спонтанный и ятрогенный пневмоторакс. Травматический пневмоторакс возникает в результате проникающего ранения грудной клетки или повреждения лёгкого (например, отломками поломанных рёбер). Спонтанный (самопроизвольный) пневмоторакс развивается в результате внезапного, не связанного с травмой или какой-либо лечебно-диагностической манипуляцией нарушения целостности висцеральной плевры, приводящего к поступлению воздуха из лёгкого в плевральную полость. Ятрогенный пневмоторакс является осложнением медицинских манипуляций.
В зависимости от наличия связи с окружающей средой различают закрытый, открытый и клапанный пневмоторакс. Закрытым называется пневмоторакс, при котором плевральная полость не имеет сообщения с внешней средой и количество воздуха, попавшего в неё при травме, не меняется в зависимости от дыхательных движений.
В зависимости от объёма воздуха в плевральной полости и степени спадения лёгкого различают ограниченный (малый), средний и большой, или тотальный, пневмоторакс. При ограниченном пневмотораксе лёгкого спадается менее чем на 1/3 своего объёма, при среднем — от 1/3 до 1/2 объёма. При большом, или тотальном, пневмотораксе легкое занимает менее половины нормального объема или полностью поджато воздухом.
Возможные причины пневмоторакса
Причинами спонтанного пневмоторакса могут быть (расположены по убыванию частоты):
1. Буллёзная болезнь лёгких.
2. Патология дыхательных путей (хроническая обструктивная болезнь легких, муковисцидоз, астматический статус).
3. Инфекционные заболевания (пневмоцистная пневмония, туберкулёз лёгких).
4. Интерстициальные болезни легких (саркоидоз, идиопатический пневмосклероз, гранулёматоз Вегенера, лимфангиолейомиоматоз, туберозный склероз).
5. Заболевания соединительной ткани (ревматоидный артрит, анкилозирующий спондилит, полимиозит, дерматомиозит, склеродермия, синдром Марфана).
6. Злокачественные новообразования (саркома, рак лёгкого).
7. Грудной эндометриоз.
При спонтанном пневмотораксе заболевание развивается, как правило, после физических нагрузок или сильного натуживания, сопровождающихся повышением внутрилёгочного давления.
Травматический пневмоторакс может возникнуть при следующих повреждениях грудной клетки:
1. Проникающие ранения грудной клетки (колото-резаные, огнестрельные).
2. Закрытая травма грудной клетки (повреждение отломками сломанных рёбер, травматический разрыв лёгкого).
Ятрогенный пневмоторакс может развиться как осложнение следующих диагностических и лечебных манипуляций:
1. Пункция плевральной полости.
2. Катетеризация центральной вены.
3. Биопсия плевры.
4. Трансбронхиальная эндоскопическая биопсия лёгкого.
5. Баротравма при искусственной вентиляции лёгких.
В прошлом применялась методика лечебного пневмоторакса, в частности, при лечении кавернозного туберкулёза лёгких, когда в плевральную полость специально вводили воздух, чтобы искусственно обеспечить спадение лёгкого.
Симптомы пневмоторакса
Основные проявления пневмоторакса обусловлены внезапным появлением и постепенным накоплением (при клапанном пневмотораксе) воздуха в плевральной полости и сдавлением им лёгкого, а также смещением органов средостения.
Начало заболевания внезапное: после травматического воздействия на грудную клетку (при травматическом пневмотораксе) или физической нагрузки, натуживания (при спонтанном). Появляются острые колющие или сжимающие боли в соответствующей половине грудной клетки, которые чаще всего локализуются в верхних отделах груди, отдают в шею, плечо или руку; иногда боли могут распространяться преимущественно на область живота и поясницы. Одновременно у пациента возникает своеобразное ощущение стеснения в груди, а также субъективное ощущение нехватки воздуха, что сопровождается нарастанием частоты и глубины дыхательных движений. При большом пневмотораксе выраженность одышки значительная, она сопровождается бледностью или цианозом (синюшней окраской кожи, обусловленной накоплением в крови углекислого газа), учащённым сердцебиением, чувством страха. Стараясь уменьшить боль и одышку, больной стремится ограничить движения, принимает вынужденное положение тела (полусидя с наклоном в больную сторону или лёжа на больном боку).
При значительном объёме воздуха в плевральной полости может определяться выпячивание и ограничение подвижности соответствующей половины грудной клетки, отставание её в акте дыхания от здоровой, которая, наоборот, дышит усиленно, а также сглаженность межрёберных промежутков на поражённой стороне. Часто, особенно при травматическом пневмотораксе, на поражённой половине грудной клетки наблюдается подкожная эмфизема – скопление воздуха в подкожной клетчатке грудной стенки, которая может при напряжённом пневмотораксе распространяться и на другие области тела.
Обследование
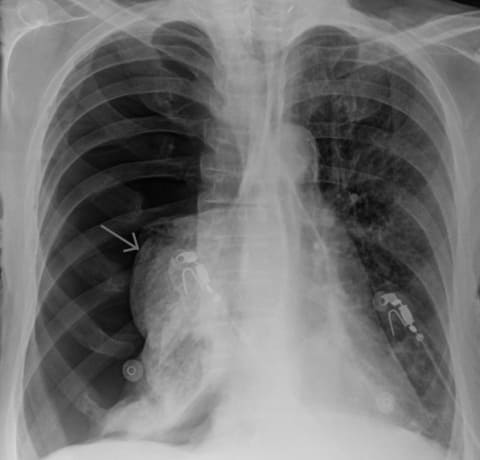
Рентгенограмма больного с правосторонним тотальным пневмотораксом (на рентгенограмме – слева). Стрелкой отмечена граница спавшегося лёгкого.
В постановке диагноза большое значение имеют рентгенологическое исследование грудной клетки, при котором определяется свободный газ в плевральной полости, поджатое лёгкое, степень спадения которого зависит от величины пневмоторакса; при напряжённом пневмотораксе средостение смещается в здоровую сторону. Компьютерная томография органов грудной клетки позволяет не только выявить наличие свободного газа в плевральной полости (даже при малом ограниченном пневмотораксе, диагностика которого при помощи обычной рентгенографии зачастую бывает довольно затруднительной), но и обнаружить возможную причину возникновения спонтанного пневмоторакса (буллёзная болезнь, посттуберкулёзные изменения, интерстициальные заболевания лёгких).
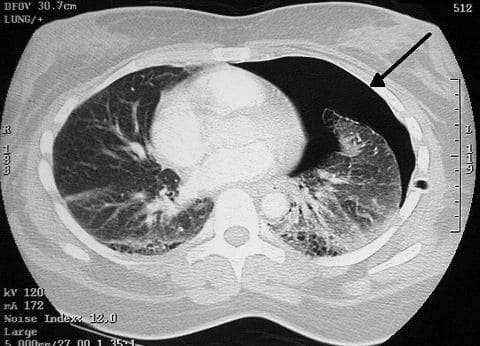
Компьютерная томограмма грудной клетки больного с левосторонним пневмотораксом (на томограмме – справа). Свободный газ в плевральной полости отмечен стрелкой.
Лабораторное обследование при пневмотораксе, как правило, не имеет самостоятельного диагностического значения.
Лечение пневмоторакса
Лечебная тактика зависит от вида пневмоторакса. Выжидательная консервативная терапия возможна при малых ограниченных закрытых пневмотораксах: больному обеспечивают покой, дают обезболивающие препараты. При значительном скоплении воздуха показано дренирование плевральной полости с так называемой пассивной аспирацией при помощи аппарата Боброва.
Дренирование плевральной полости производят под местной анестезией в положении больного сидя. Типичным местом для дренирования является второе межреберье по передней поверхности грудной клетки (при ограниченных пневмотораксах выбирают точку над местом наибольшего скопления воздуха), где тонкой иглой послойно вводят в мягкие ткани 0,5 раствор новокаина объёмом 20 мл, после чего врач надсекает кожу и вводит в плевральную полость троакар – специальный инструмент, состоящий из острого стилета, всталенного в полую гильзу (тубус). После извлечения стилета через канал гильзы (тубуса) троакара хирург вводит в плевральную полость дренаж, а гильзу извлекает. Дренаж фиксируется к коже и подсоединяется к банке Боброва для осуществления пассивной аспирации. При неэффективности пассивной аспирации прибегают к проведению активной аспирации, для чего систему из дренажей и банки Боброва подсоединяют к вакуум-аспиратору (отсосу). После полного расправления лёгкого дренаж из плевральной полости удаляют.
Дренирование плевральной полости считается относительно несложной хирургической операцией, не требующей от пациента никакой предварительной подготовки.

Схема устройства троакара.
При травматическом открытом пневмотораксе с массивным повреждением лёгкого показана неотложная операция под общим обезболиванием, заключающаяся в ушивании дефекта лёгкого, остановке кровотечения, послойном ушивании раны грудной стенки и дренировании плевральной полости.
При спонтанном пневмотораксе, особенно рецидивирующем, для определения характера приведшей к нему патологии прибегают к торакоскопии – методу эндоскопического обследования, заключающемуся в исследовании плевральной полости пациента с помощью специального инструмента — торакоскопа, вводимого через прокол стенки грудной клетки. При обнаружении во время торакоскопии в лёгком булл, приведших к развитию пневмоторакса, возможно их хирургическое удаление при помощи специальных эндоскопических инструментов.
При неэффективности дренирования с пассивной или активной аспирацией и эндоскопических методик при торакоскопии в купировании пневмоторакса, а также при его рецидивах прибегают к открытому оперативному вмешательству – торакотомии, при котором плевральная полость вскрывается широким разрезом, выявляется и устраняется непосредственная причина пневмоторакса. С целью профилактики рецидива пневмоторакса искусственным образом вызывают образование сращений между висцеральным и париетальным листками плевры.
Осложнения пневмоторакса
Основными осложнениями пневмоторакса являются острая дыхательная и сердечно-сосудистая недостаточность, особенно выраженные при напряжённом пневмотораксе и обусловленные сдавлением лёгких и смещением средостения. При неразрешённом в течение длительного времени пневмотораксе возможно развитие реактивного плеврита как реакции плевры на наличие воздуха в плевральной полости в виде воспаления с выработкой жидкости; в случае присоединения инфекции возможно развитие эмпиемы плевры (скопление гноя в плевральной полости) или пиопневмоторакса (скопление гноя и воздуха в плевральной полости). В случае длительного спадения лёгкого, вызванного пневмотораксом, из него затрудняется отхождение мокроты, которая закупоривает просвет бронхов и способствует развитию пневмонии. Иногда пневмоторакс, особенно травматический, сопровождается развитием внутриплеврального кровотечения (гемопневмоторакс), при этом к признакам дыхательной недостаточности присоединяются симптомы кровопотери (бледность, учащение пульса, снижение давления и другие); внутриплевральным кровотечением может осложниться и спонтанный пневмоторакс.
Прогноз
Напряжённый пневмоторакс является серьёзным, угрожающим для жизни состоянием, способным привести к летальному исходу вследствие развития острой дыхательной и сердечно-сосудистой недостаточности, обусловленных сдавлением лёгких и смещением органов средостения. Также крайне опасен двусторонний пневмоторакс. Любой пневмоторакс требует немедленной госпитализации пациента в хирургический стационар для хирургического лечения. При адекватном своевременном лечении спонтанный пневмоторакс имеет, как правило, благоприятный прогноз, а прогноз травматического пневмоторакса зависит от характера сопутствующих повреждений органов грудной клетки.
1) абсолютно тупой (бедренный) или притуплённый
2) ясный легочный
4) притупление с тимпаническим оттенком
21. Какой основной дыхательный шум наиболее часто выслушивается при экссудативном плеврите?
1) ослабленное или ослабленное везикулярное дыхание
2) амфорическое дыхание
3) бронхиальное дыхание
4) жесткое дыхание
5) смешанное бронховезикулярное дыхание
22. Какой основной дыхательный шум наиболее часто выслушивается при долевом воспалительном уплотнении?
1) ослабленное или ослабленное везикулярное дыхание
2) амфорическое дыхание
3) бронхиальное дыхание
4) жесткое дыхание
5) смешанное бронховезикулярное дыхание
23. Какой основной дыхательный шум наиболее часто выслушивается при начальной стадии воспаления?
1) ослабленное или ослабленное везикулярное дыхание
2) амфорическое дыхание
3) бронхиальное дыхание
4) жесткое дыхание
5) смешанное бронховезикулярное дыхание
24. Какой основной дыхательный шум наиболее часто выслушивается при закрытом пневмотораксе?
1) ослабленное или ослабленное везикулярное дыхание
2) амфорическое дыхание
3) бронхиальное дыхание
4) жесткое дыхание
5) смешанное бронховезикулярное дыхание
25. Какой основной дыхательный шум наиболее часто выслушивается при обтурационном ателектазе?
1) ослабленное или ослабленное везикулярное дыхание
2) амфорическое дыхание
3) бронхиальное дыхание
4) жесткое дыхание
5) смешанное бронховезикулярное дыхание
26. Какой основной дыхательный шум наиболее часто выслушивается при гидротораксе:
1) ослабленное или ослабленное везикулярное дыхание
2) амфорическое дыхание
3) бронхиальное дыхание
4) жесткое дыхание
5) смешанное бронховезикулярное дыхание
27. Какой основной дыхательный шум наиболее часто выслушивается при интерстициальном отеке легких?
1) ослабленное или ослабленное везикулярное дыхание
2) амфорическое дыхание
3) бронхиальное дыхание
4) жесткое дыхание
5) смешанное бронховезикулярное дыхание
28. Какой основной дыхательный шум наиболее часто выслушивается при компрессионном ателектазе?
1) ослабленное или ослабленное везикулярное дыхание
2) амфорическое дыхание
3) бронхиальное дыхание
4) жесткое дыхание
5) смешанное бронховезикулярное дыхание
29. Какой основной дыхательный шум наиболее часто выслушивается при заращении плевральной полости?
1) ослабленное или ослабленное везикулярное дыхание
2) амфорическое дыхание
3) бронхиальное дыхание
4) жесткое дыхание
5) смешанное бронховезикулярное дыхание
Ответы на тесты:
1- 4; 2 — 3; 3 — 5; 4 – 2; 5 –5; 6 – 4; 7 –3; 8 –5; 9 –4; 10 -4; 11 – 4; 12 -4; 13 –3; 14 -2; 15 –2; 16 -1; 17 -1; 18 -1; 19 –4; 20 –3; 21 -1; 22 –3; 23 -1; 24 -1; 25 -1; 26 –1; 27 –1; 28 –3; 29 –1.
Задание 8). Ознакомьтесь с условием задач №№ 16, 17, 18, 19, 20 и ответьте на поставленные вопросы
Задача № 16
Больной 56 лет обратился к врачу с жалобами на сухой упорный кашель, тупые боли в груди справа, одышку. Болен 2 месяца. К врачам не обращался. За это время похудел на 5 кг. Снизилась трудоспособность.
Вопросы к задаче № 16
1. Назовите основные клинические проявления болезни (симптомы и синдромы). Можно ли по ним составить представление о характере болезни?
2. О каком рентгенологическом синдроме идет речь?
3. Проведите дифференциальный диагноз по основному рентгенологическому синдрому, придерживаясь такого плана: форма тени, размеры тени, контуры тени, структура тени, локализация тени, состояние окружающей ткани.
4. Какой еще важнейший признак характеристики тени не указан в условии задачи?
5. Поставьте предположительный диагноз и коротко обоснуйте его.
6. С какой целью больному показаны томография и бронхоскопия?
7. Какие исследования будут решающими в постановке диагноза?
8. Показана ли торакотомия для уточнения диагноза?
9. Какое лечение показано больному?
Задача № 17
При поступлении в стационар больной 60 лет жаловался на боли в правой половине грудной клетки, повышение температуры до 38 0 С, одышку, сухой кашель, кровохарканье, общую слабость. Заболел около 2,5 месяцев назад. При обращении в поликлинику был поставлен диагноз хронического обструктивного бронхита в стадии обострения. Назначено лечение: антибиотики, бронхолитики, антигистаминные препараты. Однако состояние больного не улучшилось. При бронхоскопии, выполненной в стационаре, выявлена ригидность стенки левого главного бронха, слизистая его легко кровоточит, в просвете определяется бугристое опухолевидное образование до 1,5 см в диаметре.
Вопросы к задаче № 17
1. Какое заболевание может быть установлено?
2. Можно ли было заподозрить это заболевание в поликлинике уже при первом обращении больного? Какие симптомы должны были насторожить врача?
3. Какое исследование вы проведете в первую очередь у больного с подобными жалобами?
4. Какие изменения на рентгенограмме грудной полости будут у больного, в левом главном бронхе которого находится опухоль диаметром 1,5см?
5. Что следует выполнить в стационаре для верификации процесса?
6. Чем объясняете повышение температуры?
7. Обоснуйте лечение, которое надо назначить больному сразу?
8. Ваша дальнейшая лечебная тактика?
Задача № 18
На приеме к Вам обратился больной 56 лет, с жалобами на ноющие боли в правом плечевом суставе, усиливающиеся при движениях. В течение двух месяцев безуспешно лечится по поводу плексита.
При осмотре выявлена атрофия мышц правой руки, правосторонний энофтальм и птоз.
Вопросы к задаче № 18
1. Назовите неврологические синдромы, выявленные у больного.
2. Какие причины могут лежать в основе выявленной патологии?
3. Какие еще органы и ткани поражаются при данной патологии?
4. Какие еще симптомы характерны для данного варианта заболевания?
5. Назовите рентгенологические особенности поражения легкого при данной патологии.
6. Определите прогноз.
7. Какие выводы Вы сделали для себя, познакомившись с данной историей болезни?
8. Какое лечение показано больному и где?
Задача № 19
Больной 56 лет поступил с жалобами на кровохарканье, кашель с выделением значительного количества мокроты, повышение температуры. В течение 20 лет отмечает кашель с выделением переменного количества слизисто-гнойной мокроты. 6 месяцев назад в течение недели отмечалось кровохарканье. Неделю назад вновь усилился кашель, в мокроте появились прожилки крови, повысилась температура.
Объективно: левая половина грудной клетки отстает при дыхании, в нижних отделах левого легкого притупление перкуторного звука, ослабленное дыхание.
Рентгеноскопия грудной клетки: в нижнем отделе левого легкого гомогенное интенсивное затемнение. Средостение смещено влево, положительный симптом Гольцкнехта — Якобсона.
Вопросы к задаче № 19
1. Оцените жалобы больного. Каким заболеванием страдал больной в течение 20 лет?
2. Что произошло 6 месяцев назад?
3. Что явилось причиной госпитализации больного?
4. Оцените данные физикального обследования и проведите дифференциальный диагноз между состояниями, при которых наблюдаются подобные объективные данные. Какой синдром в итоге выявлен у больного?
5. К какому окончательному заключению Вы пришли после получения результатов рентгеноскопии грудной клетки. Что означает положительный симптом Гольцкнехта — Якобсона?
6. Назовите наиболее вероятную причину физикальных и рентгенологических признаков легочной патологии у больного.
7. Какова причина повышения температуры, усиления кашля, увеличения количества мокроты?
8. Поставьте предварительный диагноз.
9. Назначьте обследование, уточняющее диагноз.
10. Какое лечение следует назначить больному до получения результатов биопсии?
11. Какая тактика лечения в последующем?
Задача № 20
Больной 56 лет, пониженного питания. Поступил в терапевтическое отделение с жалобами на повышение температуры до 38 0 С, кашель с трудно отделяемой мокротой, одышку при физической нагрузке, слабость, отсутствие аппетита. На рентгенограммах вся средняя доля правого легкого затемнена. Органы средостения без видимой патологии. Правый купол диафрагмы несколько отстает в движении. Синусы свободны. В анализах крови умеренный лейкоцитоз. СОЭ – 22 мм/час. По поводу средне долевой пневмонии на протяжении 3 недель проводилось лечение антибиотиками, а также симптоматическое и общеукрепляющее лечение. Отмечено улучшение общего состояния больного и нормализация температуры тела. При повторном анализе крови: количество лейкоцитов в норме, СОЭ – 35 мм /час. При контрольном рентгенологическом исследовании затемнение всей средней доли сохраняется, хотя значительно уменьшилась интенсивность тени.
Вопросы к задаче № 20
1. Назовите диагностические критерии, на основании которых был поставлен диагноз среднедолевой пневмонии, 3 недели тому назад при поступлении больного в стационар.
2. Через 3 недели полноценного лечения, несмотря на субъективное улучшение и нормализацию температуры, у больного отсутствует положительная рентгенологическая динамика. Ваше мнение о причине этого? С какими заболеваниями следует проводить дифференциальный диагноз?
3. Какой важнейший для дифференциального диагноза элемент, характеризующий затемнение средней доли, отсутствует в описании рентгенограммы?
4. Назовите и обоснуйте методы исследования, необходимые для уточнения диагноза.
5. Дайте определение синдрома средней доли и назовите его причины.
6. Опишите рентгенологические признаки ателектаза средней доли.
7. Опишите физикальные признаки ателектаза средней доли.
8. При фибробронхоскопии у больного в устье среднедолевого бронха обнаружили бугристое образование, закрывающее просвет бронха. Изменится ли диагноз, как он будет звучать теперь?
9. Какое лечение будет показано больному при подтверждении диагноза (см. пункт 8)?
Основные клинические проявления пневмоторакса.
Спонтанный пневмоторакс чаще развивается у молодых мужчин
высокого роста в возрасте 20-40 лет.
— внезапно появляется одышка; степень выраженности одышки разная, дыхание у больных учащенное, поверхностное;
— у 20% больных спонтанный пневмоторакс может начинаться атипично, постепенно, малозаметно для больного.
Осмотр: — вынужденное положение больного (сидячее, полусидячее), учащенное поверхностное дыхание;
— холодный липкий пот;
— увеличение объема грудной клетки на стороне поражения и отставания ее в акте дыхания;
— расширение и сглаженность межреберных промежутков на стороне поражения.
Пальпация грудной клетки: резкое ослабление или отсутствие голосового дрожания над областью скопления воздуха.
— высокий тимпанический звук над областью скопления воздуха;
— резкое ослабление или отсутствие везикулярного дыхания и бронхофонии над пневмотораксом;
— при открытом пневмотораксе – грубое бронхиальное дыхание, имеющее металлический оттенок;
— над здоровым легким – патологически усиленное везикулярное дыхание.
Необходимо отметить, что физикальные симптомы пневмоторакса определяются только при большом количестве воздуха в плевральной полости и спадении легкого на 40% и более. Появление воздуха в плевральной полости значительно повышает внутриплевральное давление (в норме давление в плевральной полости ниже атмосферного), наступает сдавление в спадение легочной ткани, смещение органов средостения в противоположную сторону, опущение купола диафрагмы, нарушение дыхания и кровобращения.
Через 4-6 часов развития пневмоторакса возникает воспалительная реакция плевры, через 2-5 суток плевра утолщается за счет отека и слоя выпавшего фибрина, в дальнейшем формируются плевральные сращения, что может затруднять расправление легкого. В связи с этим, расправление легкого необходимо производить как можно раньше.
Рентгенография легких выявляет характерные изменения на стороне поражения:
— участок просветления, лишенный легочного рисунка, расположенный по периферии легочного поля и отделенный от спавшегося легкого четкой границей;
— смещение средостения в сторону здорового легкого;
— смещение купола диафрагмы книзу.
ЭКГ: признаки перегрузки правых отделов сердца (правограмма, высокий зубец Р во II и III отведениях, снижение зубца Т в отведениях V1 – V3).
Лабораторных изменений нет.
Классификация пневмотораксов (Н. В. Путов, 1984).
I. По происхождению.
1. Первичный (идиопатический).
II. По распространенности.
1. Тотальный при отсутствии плевральных сращений (независимо от степени спадения легкого);.
2. Частичный (парциальный) — пневмоторакс при облитерации части плевральной полости.
III. В зависимости от наличия осложнений.
2. Осложненный (кровотечением, плевритом, медиастинальной эмфиземой).
Различают открытый, закрытый и клапанный (напряженный) пневмоторакс.
1. Открытый — атмосферный воздух при вдохе свободно поступает в плевральную полость, а при выдохе выходит из нее через дефект в висцеральной плевре.
2. Клапанный (напряженный) – возникает при действии клапанного механизма в области бронхоплеврального сообщения (свища), в итоге воздух проникает в плевральную полость, но не выходит из нее; давление в плевральной полости прогрессивно нарастает и превышает атмосферное; это приводит к полному коллапсу легкого и значительному смещению средостения в противоположную сторону.
3. Закрытый — в момент повреждения грудной стенки или легкого воздух попадает в плевральную полость, приводя к ателектазу легкого. В дальнейшем доступ воздуха в плевральную полость прекращается.
В зависимости от причины возникновения пневмотораксы могут быть травматические, операционные, искусственные.
16. Легочной полостной синдром: причины, клиника, диагностика (на примере абсцесса легких).
Абсцесс легкого — неспецифическое воспаление легочной ткани, сопровождающееся ее расплавлением в виде ограниченного очага и образованием одной или нескольких гнойно-некротических полостей. При длительности абсцесса легкого свыше 2 мес формируется хрончический абсцесс (у 10-15%).
В клинической картине абсцесса легкого выделяют два периода.
1. До прорыва гноя в бронх (до дренирования).
Жалобы на: высокую температуру тела, ознобы, проливные поты, сухой кашель, боль в грудной клетке на стороне поражения, одышку в связи с невозможностью глубокого вдоха или рано возникающей дыхательной недостаточностью.
При пальпации грудной клетки: возможно ослабление голосового дрожания над областью абсцесса при диаметра очага свыше 6 мм, расположенного субплеврально).
При перкуссии легких — укорочение звука над очагом поражения (при диаметра очага свыше 6 мм, расположенного субплеврально) или отсутствие изменений.
При аускультации легких: дыхание ослабленное, жесткое, реже над очагом поражения (при диаметра очага свыше 6 мм, расположенного субплеврально) – бронхиальное инфильтративное.
Пульс учащен, аритмичен; артериальное давление имеет тенденцию к снижению, тоны сердца приглушены.
2. После прорыва в бронх (после дренирования).
Жалобы на:приступ кашля с выделением большого количества мокроты (100-500 мл), гнойной, часто зловонной; самочувствие улучшается, температура тела снижается.
Объективно: уменьшается выраженность интоксикационного синдрома (уменьшается бледность кожных покровов, исчезает румянец на лице).
При пальпации грудной клетки: изменений может не быть или усиление голосового дрожания зоной абсцесса.
При перкуссии легких: над очагом поражения звук укорочен, реже — тимпанический оттенок за счет наличия воздуха в полости.
При аускультации легких: амфорическое дыхание, крупнопузырчатые хрипы.
При благоприятном варианте течения после дренирования полости абсцесса быстро наступает выздоровление. При неблагоприятном течении могут развиваться осложнения: пиопневмоторакс, эмпиема плевры, респираторный дистресс-синдром, бактериемический (инфекционно-токсический) шок, сепсис, легочное кровотечение (откашливается мокрота с примесью пенистой алой крови, в объеме свыше 50 мл).
— общий анализ крови: увеличение СОЭ, лейкоцитоз, сдвиг лейкоцитарной формулы влево, токсическая зернистость нейтрофилов; при хроническом абсцессе – признаки анемии;
— общий анализ мочи: умеренная альбуминурия, цилиндрурия, микрогематурия;
— биохимический анализ крови: повышение белков острой фазы воспаления: содержания фибриногена, серомукоида, сиаловых кислот, СРБ, гаптоглобина, α2— и γ – глобулинов;
— общий анализ мокроты: гнойная мокрота с неприятным запахом, при стоянии разделяется на два слоя, при микроскопии – лейкоциты в большом количестве, эластические волокна, кристаллы гематоидина, жирных кислот.
Рентгенограмма грудной клетки:
— до прорыва абсцесса в бронх – инфильтрация легочной тнаки (преимущественно в сегментах II, VI, X);
— после прорыва в бронх – просветление с горизонтальным уровнем жидкости.
17. Ателектазы легких: виды, патогенез.
Ателектаз — это спадение лёгкого или его части при прекращении доступа воздуха в альвеолы.
По происхождению различают следующие виды ателектаза:
— обтурационный — являются следствием полного или почти полного закрытия просвета бронха; развивается при аспирации инородного тела; закупорке бронха слизью, вязкой мокротой, опухолью; при сдавлении бронха из вне опухолью, лимфоузлами, рубцовой тканью; воздух, находившийся в альвеолах до момента закрытия просвета бронха, постепенно рассасывается; уменьшение объёма лёгкого ведёт к нарастанию отрицательного давления в плевральной полости на стороне поражения, смещению органов средостения в сторону ателектаза, здоровое легкое при этом увеличивается в объеме из-за развития викарной эмфиземы;
— компрессионный (коллапс лёгкого) – возникает вследствие сдавления легочной ткани жидкостью или воздухом в плевральной полости; развивается при наличии опухоли плевры и средостения; аневризме крупных сосудов; это ведет к повышению внутриплеврального давления на стороне ателектаза, сдавлению легкого и смещению органов средостения в противоположную ателектазу сторону;
— дистензионный (функциональный) — возникает на фоне слабости дыхательных движений, при уменьшении расправления лёгкого на вдохе у ослабленных лежачих больных; при нарушении функции дыхательной мускулатуры и дыхательного центра (при ботулизме, столбняке); высоком стоянии купола диафрагмы (асцит, метеоризм, перитонит, беременность);
Не нашли то, что искали? Воспользуйтесь поиском:
