Ротоглоточная дисфагия может развиваться вследствие целого ряда разнообразных и достаточно распространенных причин. И хотя клинические проявления различных заболеваний, сопровождающихся дисфагией, могут быть весьма схожими, тщательный сбор анамнеза и использование соответствующих лучевых методов диагностики обычно позволяют поставить верный диагноз. В этой главе представлено описание различных заболеваний, которые могут сопровождаться ротоглоточной дисфагией.
Особое внимание уделяется диагностике и лечению. В главе обсуждаются вопросы аспирации, дисфункции перстнеглоточной мышцы, дивертикула Ценкера, неврогенной дисфагии и дисфагии, возникающей после лечения злокачественных новообразований головы и шеи.
а) Описание дисфагии с аспирацией. Аспирацией называется патологическое продвижение содержимого рото- и гортаноглотки в гортань и нижние дыхательные пути, ниже голосовых складок. Аспирация может возникать в любом возрасте, но чаще всего она встречается у пожилых, поскольку встречаемость дисфагии с возрастом увеличивается. Аспирация, которая возникает при глотании или вследствие существующей ларингофарингеальной рефлюксной болезни, может возникать из-за целого ряда причин, к которым относится слабый кашлевой рефлекс, отсутствие моторики или ее дискоординация, потеря чувствительности гортани. Многие из этих причин будут рассмотрены далее.
Поскольку аспирация несет в себе риск развития пневмонии вследствие попадания содержимого полости рта в дыхательные пути, пациент с хронической аспирацией требует тщательного обследования и лечения. Считается, что аспирационная пневмония возникает в первую очередь из-за попадания в дыхательные пути бактерий, населяющих полость рта. Основными патогенами являются Streptococcus pneumoniae и Haemophilus influenzae, которые в норме населяют носо- и ротоглотку. Химическая пневмония, которая бывает острой и хронической, возникает вследствие аспирации или вдыхания неинфекционных веществ. Согласно данным многочисленных исследований, примерно у половины здоровых взрослых происходит аспирация небольших объемов содержимого ротоглотки.
Тем не менее, из-за относительно небольшой обсемененности содержимого у здоровых это не ведет к развитию пневмонии. Также дыхательные пути защищает кашлевой рефлекс, движение реснитчатого эпителия, а также механизмы гуморального и клеточного иммунитета.
б) Дифференциальная диагностика дисфагии с аспирацией. Проводить тщательную дифференциальную диагностику дисфагии с аспирацией особенно важно по той причине, что та категория пациентов, среди которой она встречается наиболее часто, обычно также страдает от сопутствующих хронических заболеваний сердца и легких. Отек легких, который часто встречается у пациентов с хронической сердечной недостаточностью или избытком жидкости, может иметь схожие клинические проявления с аспирационной пневмонией: одышка, усиливающаяся при физической нагрузке, тахипноэ.
В отличие от аспирационной пневмонии, для аускультации при отеке легких характерно появление хрипов. При отеке легких на рентгенограммах обычно определяется двустороннее затемнение, в то время как при аспирационной пневмонии обычно затемнена только пораженная доля. Лейкоцитоз при отеке легких обычно отсутствует. Определение уровня предсердного натрийуретического пептида (ПНП) и эхокардиограмма позволяют более точно установить этиологию заболевания.
Перед постановкой диагноза аспирационной пневмонии необходимо исключить госпитальную или негоспитальную пневмонию. С помощью серологических, культуральных или антигенных методов можно определить наличие атипичной флоры, не характерной для аспирационной пневмонии. Наконец, контрастное исследование и эндоскопия позволяют установить, является ли аспирация причиной пневмонии.
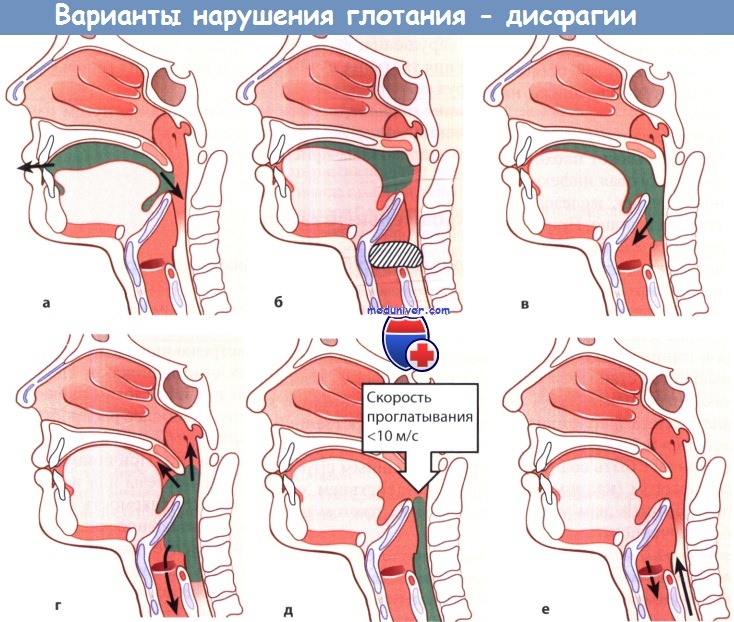
Варианты нарушения глотания (дисфагии):
а Слюнотечение. б Ощущение кома в горле.
в Аспирация в гортань. г Регургитация.
д Одинофагия. е Послеглотательная аспирация.
И хотя КТ является очень чувствительным методом для диагностики пневмонии, использование сопряжено с существенными затратами времени и ресурсов, поэтому проведение нецелесообразно, а для того, чтобы избежать прогрессирования симптомов и декомпенсации дыхательной функции, начинать лечение следует как можно раньше.
Исследование функции глотания. Всем пациентам с аспирационной пневмонией выполняется видеофлюороскопия с барием или исследование функции глотания гибким эндоскопом. В большинстве случаев данные исследования проводит фонопед. И хотя до сих пор идут споры о том, какой метод диагностики дисфагии является наиболее информативным, оба данных исследования являются высокочувствительными при диагностике аспирации (>85%). Оценить функцию глотания можно и у постели больного, но более простые методы диагностики обычно гораздо менее информативны, особенно у пациентов со скрытой аспирацией (отсутствие спонтанного кашля).
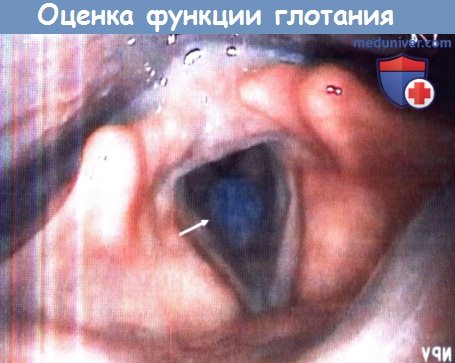
Эндоскопическая оценка функции глотания (FEES).
У пациента с нарушением чувствительности гортани отсутствует кашлевой рефлекс при аспирации вязкого жидкого болюса.
После того, как пациента попросили покашлять, болюс (стрелка) вышел из подскладочного пространства.
д) Лечение нарушения глотания с попаданием пищи в дыхательные пути (дисфагии с аспирацией):
1. Антибактериальная терапия. Антибиотики показаны во всех случаях острой и хронической аспирационной пневмонии. Если пациент находится в стабильном состоянии, раннее начало агрессивной антибактериальной терапии позволяет предотвратить прогрессирование симптоматики, избежать госпитализации и назначения парентеральных антибиотиков. В таких случаях обычно назначаются антибиотики широкого спектра действия, например, цефтриаксон с азитромицином, левофлоксацин или моксифлоксацин. В условиях стационара цель лечения остается прежней — назначение антибактериальных препаратов, чувствительных в отношении грамотрицательной флоры.
Чаще всего назначаются цефалоспорины третьего поколения, фторхинолоны, пиперациллин. Если пациент в прошлом недавно госпитализировался, может потребоваться назначение препаратов, эффективных в отношении специфических микроорганизмов: метициллин-резистентного Staphylococcus aureus (MRSA), Klebsiella pneumoniae и Pseudomonas aeruginosa. Важным моментом в лечении является ранний посев мокроты и назначение антибиотиков по его результатам.
2. Позиционные маневры и глотательные упражнения. Во время видеофлуороскопии или эндоскопии фонопед может определить, можно ли попытаться свести к минимуму аспирацию за счет применения компенсаторных техник глотания. Этот метод лечения достаточно часто рекомендуется пациентам с ротоглоточной дисфагией, хотя результаты применения не всегда однозначны. Эффективность отдельных приемов сильно зависит от механизма развития дисфагии у конкретного пациента, соответственно, они должны быть адаптированы к его потребностям, учитывать наличие сопутствующих заболеваний, мотивацию, когнитивные способности.
Наиболее часто применяются позиционные маневры: изменение положения подбородка, поворот и наклон головы. Подбородок нужно прижимать ближе к грудной клетке, поскольку данный маневр уменьшает размер входа в гортань за счет смещения корня языка и надгортанника назад. Поворачивать голову нужно в сторону пораженной стороны (более слабой, менее чувствительной, чаще всего у пациентов после инсульта или с периферическим параличом). В результате такого поворота головы болюс будет проходить ближе к здоровой стороне. Наклонять же голову нужно в здоровую сторону. Существуют и другие глотательные маневры: надголосовой глоток, супранадголосовой глоток, усиленный глоток и маневр Мендельсона.
При исполнении каждого из маневров глотание должно дополняться еще одним определенным действием. При выполнении маневра Мендельсона пациент должен руками фиксировать гортань, так, чтобы она не опускалась вниз после глотка. Обычно этот прием рекомендуется выполнять пациентам с нарушением подвижности гортани и дисфункцией перстнеглоточной мышцы. Прием надголосового глотка рекомендуется тем пациентам, у которых аспирация возникает непосредственно во время акта глотания, чаще всего из-за снижения чувствительности гортани. При его выполнении пациент должен задержать дыхание перед глотком, а затем покашлять сразу после глотания. Наконец, супранадголосовой глоток представляет собой незначительно измененную версию надголосового глотка: пациент должен выполнить маневр Вальсальвы во время задержки дыхания; это позволяет максимально сомкнуть голосовые складки на уровне заднего отдела голосовой щели.
Усилить глотательные мышцы можно специальными упражнениями. Пациентам рекомендует выполнять форсированные глотательные движения, которые помогают увеличивать давление при глотании во время настоящего приема пищи. Полезно пение фальцетом: во время фонации пациент должен планомерно увеличивать высоту голоса вплоть до максимального уровня. Во время выполнения упражнения гортань поднимается до того же уровня, что и при глотании. Во время упражнения с задержкой дыхания пациент должен вдохнуть и задержать дыхание на несколько секунд; при этом тренируются мышцы, отвечающие за смыкание голосовой щели.
Дополнительные упражнения направлены на укрепление языка, повышение объема движений нижней челюсти, языка и губ. Для укрепления констрикторов глотки и мышц, крепящихся к подъязычной кости, нужно выполнять упражнения по Shaker: лежа на спине, пациент совершает сгибательные движения шеей.
3. Хирургическое лечение нарушения глотания с попаданим пищи в дыхательные пути (дисфагии с аспирацией). Хирургическое лечение показано в тех случаях, когда выраженность аспирации не уменьшается после консервативного лечения и упражнений. Выбор операции зависит от механизма аспирации.
Существует множество возможных хирургических вмешательств: медиализация голосовой складки, которая может дополняться аддукцией черпаловидного хряща; инъекционная аугментация голосовой складки; хирургическая или химическая миотомия перстнеглоточной мышцы, фарингопластика, супраглоттопластика, различные формы подвешивания гортани. Медиализация или аугментация голосовой складки могут быть показаны пациентам с неполным или недостаточным смыканием голосовой щели вследствие одностороннего паралича гортани, рубцов, дистрофии голосовой складки. У пациентов с перстнеглоточной ахалазией может использоваться химическая денервация перстнеглоточной мышцы при помощи ботулотоксина А, а также открытая трансцервикальная или эндоскопическая миотомия. Инъекция ботулотоксина может использоваться с прогностической целью перед проведением хирургического вмешательства: если химическая денервация оказалась эффективной, значит, эффективной будет и миотомия.
Если нарушения глотания у пациента становятся такими выраженными, что нормальное питание более невозможно, накладывается гастростома. При сохранении вызванных рефлюксом жалоб при питании через зонд его можно продвинуть дальше в тонкий кишечник, чтобы предотвратить рефлюкс. В случае хронической аспирации секрета ротоглотки (как при церебральном параличе) может использоваться введение в слюнные железы ботулотоксина А, хирургическое удаление слюнных желез или перевязка выносящих протоков. В крайне тяжелых случаях показано разобщение дыхательного и пищеварительного трактов. В результате такого лечения пациент теряет свой нормальный голос, для восстановления которого должны использоваться пищеводные или трахеопищеводные протезы. Существует достаточно много хирургических методик. Ларинготрахеальное разобщение и трахеопищеводное разобщение являются двумя потенциально обратимыми операциями. Каждая из них требует формирования трахеостомы.
В первом случае дистальный конец трахеи ушивается с формированием слепого кармана, а во втором формируется анастомоз между дистальным концом и пищеводом (таким образом аспирированный материал попадает в пищевод). Золотым стандартом лечения хронической дисфагии является ларингэктомия. Выполнять ее нужно только тем пациентам, у которых глотание со временем не восстановится.
Поперхивание во время еды – одна из проблем, с которой регулярно сталкиваются люди с болезнями органов дыхания. В частности те, кто страдает от хронического обструктивного заболевания легких (ХОЗЛ). О том, почему возникает поперхивание, и к каким последствиям оно может привести, мы поговорим в данной статье.
ХОЗЛ, или бронхит
Термином ХОЗЛ современная медицина именует то, что в быту мы называем хроническим бронхитом. Так, по словам пульмонолога Тамары Арбацкой, ХОЗЛ представляет из себя рецидивирующий воспалительный процесс, преимущественно протекающий в крупных и средних бронхах. По статистике, этому недугу подвержено от 4 до 7% населения.
Бросайте курить
ХОЗЛ могут спровоцировать частые простудные заболевания, аллергические реакции, плохая экология, неблагоприятные условия труда. К последним относится, например, работа в загазованных или запыленных помещениях. Одной из главных причин ХОЗЛ является курение. Основные жалобы больных с ХОЗЛ – это кашель и одышка.
Причины поперхивания
В нашем организме все устроено таким образом, чтобы не допустить сбоев. Так, например, проглатывание пищи всегда происходит на выдохе, при этом мягкое небо и надгортанник перекрывают доступ в дыхательные пути. Получается, что с опасностью поперхнуться во время еды здоровый человек сталкивается очень редко.
Если же человек страдает ХОЗЛ, то все иначе: на фоне воспаления стенки бронхиального дерева также бывает воспалена и трахея, которая проходит как раз позади пищевода. Глотание пищи может спровоцировать ее раздражение и сокращение дыхательных мышц. Это в свою очередь вызывает рефлекторный вдох и, как следствие, – поперхивание или приступ кашля (в случае если частицы пищи попали на заднюю часть глотки). Кроме того, по словам доктора, рефлекторный вдох может возникнуть и просто вследствие дыхательной недостаточности.
О недугах горла и желудка
Нельзя игнорировать и тот факт, что нередко при ХОЗЛ ввиду слабого иммунитета воспалительный процесс возникает и в верхних дыхательных путях. В этом случае отечные ткани горла способны стать препятствием нормальному проглатыванию пищи и быть причиной поперхивания. Его также могут вызывать хронические заболевания желудочно-кишечного тракта. Это происходит вследствие заброса желудочного сока и раздражения рефлекторных зон дыхательных путей.
Заболевания щитовидной железы – еще одна причина поперхивания во время еды. Серьезно увеличенная железа в состоянии сдавить пищевод и трахею, что опять же ведет к раздражению нервных окончаний при глотании.
Что такое аспирационная пневмония?
Попадание пищи в дыхательные пути – серьезная проблема пульмонологии. Существует даже такое понятие, как аспирационная пневмония. Этот недуг вызывают пища или любое инородное тело, оказавшиеся в легких. В случае с ХОЗЛ аспирационная пневмония развивается стремительно ввиду уже имеющегося воспалительного процесса.
Большие частицы еды, проникшие в дыхательные пути, могут спровоцировать еще более тяжелое последствие – закупоривание бронха. Такая ситуация грозит ателектазом, т. е. сжатием всего легкого или его доли. К счастью, подобные случаи встречаются не часто.
Дольше жуешь — дольше живешь!
Профилактикой поперхивания может стать своевременное лечение заболеваний дыхательных путей. При ХОЗЛ это особенно актуально весной и осенью, когда разница температур воздуха может приводить к обострениям болезни. Также необходимо употреблять не слишком горячую и не слишком холодную пищу, при этом тщательно ее пережевывать.
Кашель после еды – часто встречающийся симптом, который может говорить не только о желудочно-кишечных, но и о других патологиях. Данное явление может указывать на следующие патологии:
- заболевания органов дыхательной системы;
- заболевания желудочно-кишечного тракта;
- увеличение внутрибрюшного давления;
- сужение пищеводного отверстия диафрагмы;
- повышенная кислотность желудочного сока;
- дегидратация организма;
- чрезмерные психические нагрузки.
По этой причине при его развитии следует обратиться к врачу.
Кашлевой рефлекс является защитной реакцией организма, направленной на очищение дыхательных путей от посторонних веществ и предметов. Кашель возникает при многих заболеваниях респираторного тракта, а также патологиях других органов и систем. Несколько кашлевых толчков в сутки является нормой и может наблюдаться у клинически здоровых людей. Но в тех случаях, когда человек кашляет каждый раз после приема пищи, это указывает на наличие той или иной патологии. Перед началом лечения кашля, который возникает после еды, следует выяснить его причину.
По поводу использования любых лекарственных средств и методов лечения кашля, возникающего после еды, нужно проконсультироваться с квалифицированным специалистом.
Почему может появляться кашель после приема пищи
Кашлевой рефлекс после еды может возникать и в отсутствие какой-либо патологии, например, при употреблении в пищу острых, пряных, слишком холодных или горячих блюд. Откашливание вызывает попадание пищи в дыхательные пути – такое может случиться, когда человек во время еды оживленно разговаривает.
Патологические причины могут быть следующими:
- Дисфагия. Нарушение глотания может вызвать попадание пищи в респираторный тракт с необходимостью откашливания.
- Аспирационная пневмония, которая развивается при попадании инородного тела в дыхательные пути. Нередко причиной заболевания является попадание в респираторный тракт рвотных масс.
- Гастроэзофагеальная рефлюксная болезнь. В этом случае кашель после приема пищи возникает, когда желудочное или дуоденальное содержимое забрасывается в пищевод и может попадать в респираторный тракт.
- Гастрит. В этом случае причиной служит повышенная кислотность желудочного сока, забрасывание в пищевод содержимого желудка.
- Инфекционно-воспалительные заболевания органов респираторного тракта. Возбудителями при этом могут выступать вирусы, бактерии. При наличии воспаления органов дыхательной системы (фарингит, ларингит и пр.) кашель после принятия пищи может возникать в результате раздражения слизистых оболочек горла (например, вследствие употребления горячей и холодной пищи) и обусловленных этим рефлекторных спазмов дыхательных путей.
- Аллергия. Кашель после еды может быть вызван непосредственным контактом с аллергеном (пищевым). Также он может развиваться у пациентов с бронхиальной астмой.
- Застойная сердечная недостаточность. Одна из частых причин кашля после или во время еды у пациентов с кардиопатологией.
Признаки и сопутствующие симптомы кашля после приема пищи
Кашель может начинаться во время, сразу после еды или через некоторое время после приема пищи. При разных патологиях ему сопутствуют определенные симптомы.
Инфекционные и воспалительные болезни области горла
Боли при глотании, повышенная температура тела, общее ухудшение самочувствия.
Приступы сильного кашля, после которых отделяется стекловидная мокрота. Кашель может переходить в приступ удушья.
Слезотечение, чихание, покраснение глаз, высыпания на коже, зуд в носу и/или горле. При аллергии на пищевые продукты кашель обычно возникает не после каждого приема пищи, а в случае употребления определенных продуктов питания, чаще всего цитрусовых, а также молочных продуктов, арахиса.
Возможно развитие таких осложнений, как легочно-сердечная недостаточность, отек легких.
Гастроэзофагеальная рефлюксная болезнь
Изжога, одышка, охриплость голоса, кислая отрыжка, которая усугубляется при наклонах туловища, после еды, ночью, сухость в горле, тошнота, рвота, вздутие живота, боль за грудиной, которая отдает в шею, нижнюю челюсть, область между лопатками, в левую часть груди. Кашель возникает через 20-30 минут после еды.
Гастрит с повышенной кислотностью
Тошнота, рвота, диарея или запор, повышенная потливость, снижение аппетита, головокружение, боли в области сердца, повышенное слюноотделение. Симптомы часто усугубляются в ночное время.
Сердечный (застойный) кашель
Кашель сухой, чувство нехватки воздуха, отечность, боли в проекции сердца, головокружения.
Как лечить кашель, который возникает после еды
Пациентам, у которых часто возникает кашель после принятия пищи, рекомендуется обильный питьевой режим (исключением может быть кашель при сердечной недостаточности, необходима консультация врача). Употребление достаточного количества теплой жидкости способствует увлажнению слизистых оболочек респираторного тракта, а также разжижению мокроты и выведению ее из дыхательных путей.
Рекомендуется отказаться от вредных привычек, избегать переедания (особенно на ночь), нормализовать массу тела, употреблять достаточное количество жидкости, избегать ношения одежды, сдавливающей тело в области горла и живота.
Следует проводить регулярную уборку дома, при необходимости увлажнять воздух в жилых помещениях. Людям с хроническими заболеваниями необходимо проходить профилактический медицинский осмотр, по крайней мере, 1 раз в год.
Лечение кашля, который возникает после еды, зависит от его причины:
- при дегидратации организма пациенту показано обильное питье, могут назначаться препараты электролитов. При сухом кашле могут применяться противокашлевые лекарственные средства. При воспалительных заболеваниях органов дыхательной системы могут применяться муколитические, отхаркивающие, противовоспалительные, жаропонижающие средства, иммуномодуляторы, витаминно-минеральные комплексы;
- при инфекционных процессах в зависимости от вида возбудителя могут применяться противовирусные, антимикотические препараты, антибиотики, муколитики, откашливающие средства;
- в случае попадания в дыхательные пути инородного тела обычно требуется госпитализация, для извлечения предмета может понадобиться хирургическая операция;
- в случае гастроэзофагеальной рефлюксной болезни пациентам показана щадящая диета, могут назначаться препараты, снижающие продукцию желудочного сока, улучшающие моторику. Может потребоваться оперативное вмешательство;
- при аллергии назначаются антигистаминные средства;
- при дисфагии рекомендуется есть размягченную пищу в теплом виде, ограничить или исключить употребление острых, пряных и других раздражающих продуктов.
Как лечить кашель народными средствами
В дополнение к основному лечению при кашле, который развивается после еды, могут использоваться народные средства. Используют лекарственные травы в виде настоев, отваров, настоек на спирту.
Часто применяются средства на основе плюща, подорожника, корня солодки, мать-и-мачехи, ромашки лекарственной, багульника болотного, шалфея, эвкалипта, алтея.
Приведем несколько популярных народных рецептов:
- Растворенный в теплой воде мед (1 чайная ложка на стакан воды). Также мед можно растворять в теплом молоке, в напиток можно добавить немного сливочного масла.
- Смесь сока черной редьки и меда. Для ее приготовления ингредиенты смешивают в соотношении 1:1 и принимают по 1 столовой ложке (взрослые) или по 1 чайной ложке (дети) 3-4 раза в сутки.
- Смесь равных частей брусничного сока, жидкого меда и сока алоэ. Средство принимают по 1 чайной ложке несколько раз в день при влажном кашле.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
