В последнее время отмечается активное включение иммуномодуляторов со свойствами вакцин в лечение детей с патологией ЛОР-органов
В последнее десятилетие устойчиво сохраняется тенденция к росту числа часто и длительно болеющих детей. На сегодня выявлены следующие особенности данной патологии:
- заболеванию подвержены дети младшего возраста (3-5 лет);
- начало связано, как правило, с вирусной инфекцией, течение которой часто осложняется бактериальной инфекцией ЛОР-органов (отитами, синуситами, тонзиллофарингитами);
- характерно длительное рецидивирующее течение;
- недостаточная эффективность традиционных видов консервативной терапии (включая антибактериальную);
- раннее формирование хронических форм заболеваний ЛОР-органов.
С другой стороны, в детских дошкольных учреждениях создаются благоприятные условия для массивного инфицирования верхних дыхательных путей, в первую очередь лимфоглоточного кольца, условно-патогенной флорой, что вызывает чрезмерное напряжение иммунной системы, ведущее к ее истощению.
Дети с иммунологической недостаточностью составляют группу повышенного риска при острых респираторных заболеваниях, так как особенно тяжело болеют, многократно получают самые разнообразные антибиотики, однако заметного снижения заболеваемости, в первую очередь связанной с бактериальными возбудителями, у них не отмечается. Обусловлено это в числе прочего и ростом резистентности основных возбудителей инфекций верхних дыхательных путей даже к относительно новым антибактериальным препаратам, усилением роли условно-патогенной микробной флоры, внутриклеточных возбудителей в этиологии данных заболеваний у детей. При обследовании посещающих детские дошкольные учреждения детей в возрасте 4-6 лет, 24% из которых, по нашим данным, можно отнести к часто болеющим (67% имеют хроническую патологию ЛОР-органов), были выявлены следующие закономерности: в микробиоценозе миндалин и носоглотки преобладали стафилококки (77,9%), из них золотистый стафилококк высевался в 61,7% случаев, стрептококк высевался в 16,2% (Strept. pyogenus — в 8,8%); Corinebacter (flaver, xerosis, renale, minitiss, psevdotuberculosis) — в 10,3%; Candida albicans — в 11,8%. Рост монокультуры обнаружился в 60,3% случаев, в 16,1% высевались две культуры бактерий. В подавляющем большинстве случаев Сandida albicans обнаруживалась в сочетании с бактериальной флорой (чаще в ассоциации со стафилококком). В 86% посевов степень обсемененности высокая. Роста бактерий не обнаружено в 8,7% случаев.
Штаммы стафилококка были чувствительны: к рифампицину в 88,7% случаев, к кефзолу в 73,6%, к азитромицину в 69,8%, к ципрофлоксацину в 64,1%, к доксициклину в 62,3%; обладали устойчивостью: к бисептолу в 83%, к ванкомицину в 75,5%, к пенициллину в 69,8%, к клиндамицину в 56,6%, к цефтазидиму в 52,8%. Штаммы стрептококка обладали чувствительностью: к пенициллину в 63,6%, к рифампицину в 62%, к азитромицину в 45,5% случаев. Стрептококк показал устойчивость к клиндамицину в 63,8%, к ванкомицину, бисептолу, цефтазидиму, ципрофлоксацину, доксициклину в 45-46% случаев.
Данные результаты заставили медиков обратить пристальное внимание на вакцины против ведущих патогенов верхних дыхательных путей — Hemophilis influenza, Str. pneumonia, с которыми связывают и развитие внутричерепных, орбитальных осложнений, септических процессов. Достижения в области иммунологии обусловили активное включение бактериальных иммуномодуляторов со свойствами вакцин в процесс лечения больных с разнообразной патологией ЛОР-органов.
Комплексная иммунотерапия у детей может осуществляться несколькими способами: 1) активная иммунизация, 2) пассивная, заместительная иммунотерапия, 3) иммунотерапия растительными препаратами и др.
Среди средств активной иммунизации в середине 80-х годов использовалось парентеральное введение нативного анатоксина, антифагина, стрептостафилококковой, синегнойной вакцины.
В настоящее время особый интерес представляет возможность введения иммунокорригирующих препаратов более простыми и удобными для пациента и его родителей способами — капли, свечи и пр. Стоит обратить внимание на препарат ИРС 19, выпускаемый в виде спрея для интраназального применения.
Нами проведено исследование, в ходе которого оценивался лечебный и профилактический эффект препарата ИРС 19 (амбулаторно и в условиях стационара).
В амбулаторных условиях препарат ИРС 19 применялся у 20 детей с острыми синуситами (катаральными — 15, гнойными — 5). Все пациенты относились к категории часто болеющих и состояли на учете у ЛОР-врача с патологией лимфоглоточного кольца (гипертрофия аденоидных вегетаций, небных миндалин различной степени выраженности); у 50% их них заболевание, а следовательно, и прием ИРС 19, совпали с началом посещения массовых детских учреждений.
Средний возраст детей — 5 лет 3 мес. (от 1 года до 13 лет). Из них 9 мальчиков (45%) и 11 девочек (55%).
Препарат включали в базовую схему лечения основного заболевания: по одному впрыскиванию в обе ноздри 1-2 раза в день.
Эффективность действия оценивалась по срокам нормализации риноскопической картины, а также по результатам следующих анализов:
- оценка иммунологического статуса (определение иммуноглобулинов слюны, а в ряде случаев и носового секрета);
- посев отделяемого из носа и зева на флору и чувствительность к антибиотикам
- анализ крови клинический
- анализ мочи общий
- рентгеновский снимок придаточных пазух носа (ППН), в ряде случаев — УЗИ ППН.
Средние значения иммуноглобулинов слюны детей до и после приема препарата представлены в табл. 1.
Результаты микробиологического исследования показали, что в 45% случаев патогенной микрофлоры в отделяемом из носа высеяно не было; у 55% определялась патогенная микрофлора (Staph. aureus — 85%, Str. viridens — 15%). После курса лечения непатогенная микрофлора определялась в 55% случаев, в 45% случаев штамм остался тот же, уменьшилась степень обсемененности.
В условиях стационара ИРС 19 применялся у 35 детей с острыми синуситами. Средний возраст больных 10,6 лет (от 7 до 14 лет). Среди них — 20 мальчиков (57%) и 15 девочек (43%). В зависимости от формы воспаления была выделена группа с катаральными синуситами (I группа) — 13 детей (37%) и гнойными синуситами (II группа) — 22 (63%). Оценка эффективности препарата проводилась по динамике общего состояния, риноскопической картине, данным пункции верхнечелюстных пазух, результатам клинических анализов крови, по срокам выздоровления (по сравнению с контрольной группой). По окончании исследования было отмечено, что у детей, получавших препарат ИРС 19, сократилось время болезни по сравнению с контрольной группой: на три-пять дней раньше наступало выздоровление (оценивали по данным ЛОР-осмотра и результатам пункций гайморовых пазух), уменьшилось среднее количество пункций верхнечелюстных пазух, повысился процент выздоровления по отношению к улучшению течения заболевания (рис. 1).
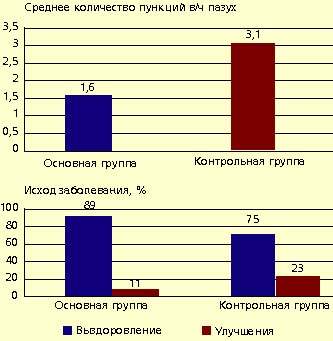 |
| Рисунок 1. Показатели эффективности препарата ИРС 19 у больных с острыми синуситами |
Результаты микробиологического исследования полости носа у больных с острыми синуситами основной и контрольной групп представлены в табл. 2.
Оценивая профилактические возможности препарата ИРС 19 в группе детей с рецидивирующей инфекцией верхних дыхательных путей, мы проанализировали среднюю продолжительность периода обострения, среднюю частоту обострения, интенсивность применения сосудосуживающих и антигистаминных средств после трехнедельного приема препарата, сравнив соответствующие результаты у тех же самых детей за аналогичный период предыдущего (1999) года. В качестве контрольных показателей служили данные о заболеваемости часто болеющих детей, не получавших препарат ИРС 19 за текущий и предыдущий сезоны.
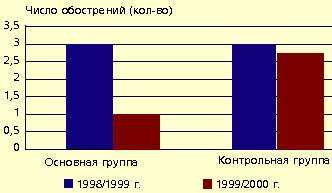 |
| Рисунок 2. Динамика средней частоты обострений инфекций верхних дыхательных путей в основной и контрольной группах |
Рис. 2 и 3 показывают динамику средней частоты и длительности обострений инфекций верхних дыхательных путей. Отмечено также существенное снижение потребности в сосудосуживающих и антигистаминных средствах (соответственно в 5 и 9 раз).
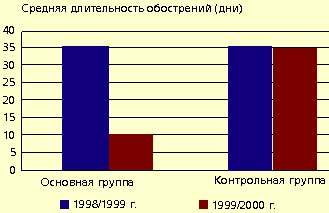 |
| Рисунок 3. Динамика средней длительности обострений инфекций верхних дыхательных путей в основной и контрольной группах |
Говоря о переносимости препарата, хочется отметить практически стопроцентное отсутствие побочных эффектов. Детям младшего возраста рекомендуется индивидуальный подбор дозы, чтобы избежать возможного повышения отделяемого из носовых ходов, приступов чихания после приема препарата. После индивидуального подбора дозы препарата никаких побочных эффектов от приема препарата не отмечено.
Обобщая вышеизложенное, отметим, что ИРС 19 имеет выраженный лечебный и профилактический эффект и очень хорошо переносится. Это позволяет рекомендовать его к более широкому использованию в амбулаторных условиях (детские поликлиники) для профилактики сезонной заболеваемости, а также включать в план лечения острых синуситов, затяжных ринитов для профилактики развития осложнений и для скорейшего выздоровления.
Около 70% характерных для детского возраста болезней приходится на нарушение нормальной работы органов дыхания. Они участвуют в пропускании через легкие воздуха, при этом предотвращая попадание в них патогенных микроорганизмов и дальнейшее развитие воспалительного процесса. При малейшем сбое в полноценном функционировании органов дыхания страдает весь организм.
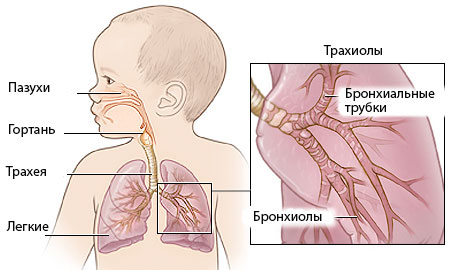
Фото: Органы дыхания
Особенности дыхательной системы в детском возрасте
Заболевания органов дыхания у детей протекают с некоторыми особенностями. Это объясняется рядом факторов:
- узостью носовых ходов и голосовой щели;
- недостаточной глубиной и повышенной частотой дыхания;
- малой воздушностью и повышенной плотностью легких;
- слабой развитостью дыхательных мышц;
- неустойчивым дыхательным ритмом;
- нежностью слизистой оболочки носа (богата кровеносными сосудами и легко набухает).
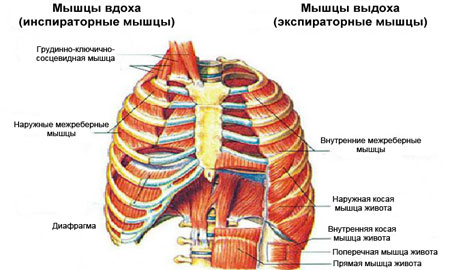
Фото: Дыхательные мышцы
Зрелой дыхательная система становится не ранее 14 лет. До этого момента относимым к ней патологиям нужно уделять повышенное внимание. Выявление заболеваний дыхательной системы должно происходить своевременно, что повышает шансы на скорейшее излечение в обход осложнений.
Причины заболеваний
Органы дыхания ребенка нередко подвергаются атаке вирусов и инфекций. Чаще всего патологические процессы развиваются под воздействием активации стафилококков и стрептококков. Нередко к нарушениям в работе дыхательной системы приводит аллергия.
Среди располагающих факторов числятся не только анатомические особенности органов дыхания в детском возрасте, а и неблагоприятная внешняя среда, гиповитаминоз. Современные дети с заметной регулярностью не соблюдают режима дня и неправильно питаются, что сказывается на защитных силах организма и в дальнейшем приводит к заболеваниям. Усугубить ситуацию может отсутствие закаливающих процедур.

Фото: Активация стафилококков является причиной заболевания
Симптоматика
Несмотря на существование характерных для каждого отдельного заболевания дыхательной системы ребенка признаков, врачами выделяются общие:
- кашель (обязательный симптом, своеобразная защитная реакция организма);
- одышка (сигнализирует о нехватке кислорода);
- мокрота (особенная слизь, вырабатываемая в ответ на присутствие раздражителей);
- носовые выделения (могут быть разного цвета и консистенции);
- затрудненное дыхание;
- повышение температуры (сюда же можно отнести общую интоксикацию организма,представляющую собой совокупность биологических реакций организма на инфекцию).
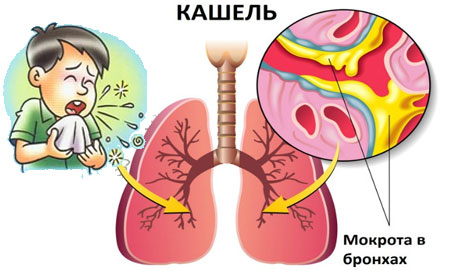
Фото: Мокрота
Болезни дыхательной системы делятся на две группы. Первые затрагивают верхние дыхательные пути (ВДП), вторые ̶ нижние отделы (НДП). В целом, определить у ребенка начало одного из заболеваний органов дыхания несложно, особенно если за работу берется врач. При помощи специального устройства доктор прослушает ребенка и произведет осмотр. Если клиническая картина окажется размыта, понадобится детальное обследование.

Фото: Обследование ребенка врачом
Болезни верхних дыхательных путей
К патологиям могут привести вирусы и бактерии. Известно, что представленная группа болезней ̶ одна из частых причин обращения родителей ребенка к педиатру.
Согласно статическим данным, в год ребенок дошкольного и младшего школьного возраста может перенести от 6 до 10 эпизодов нарушения работы ВДП.
Воспаление слизистой оболочки носа, возникающей на фоне вирусной инфекции. Толчком к развитию ринита может стать банальное переохлаждение, в результате снижающее защитные силы организма.
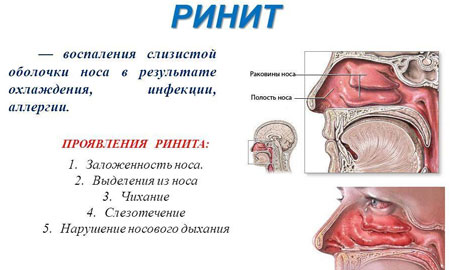
Фото: Ринит
Острый ринит может быть симптомом острого инфекционного заболевания или проявляться в качестве самостоятельной патологии.
Главный признак начавшегося ринита ̶ светлые выделения из носовых ходов. Время спустя выделения приобретают более вязкую консистенцию, ребенок начинает ощущать сухость и зуд в носу. Температура на весь период заболевания может находиться в пределах нормы. Дискомфорт, главным образом, связан с заложенностью носа, вследствие чего развивается затрудненное носовое дыхание. Это приводит к потере ребенком аппетита, нарушению сна и вялости.
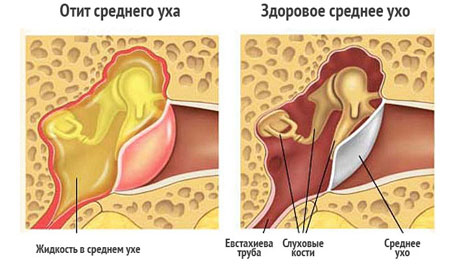
Фото: Отит- осложнение при рините
Одно из частых осложнений острого ринита- отит.
Заболевание представляет собой воспаление в придаточных пазухах носа, вызванное аллергической, грибковой или бактериальной причиной. Чаще синуситом заболевают в холодное время года.
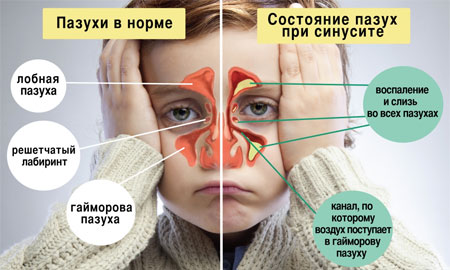
Фото: Синусит у ребенка
Синусит является логическим продолжением ринита, поэтому иногда врачи называют заболевание риносинуситом.
На первых порах при синусите возникают гнойные выделения из носа, появляются головные боли, повышается температура, ухудшается обоняние. Со временем к этим признакам добавляется непродуктивный кашель. Аппетит ребенка резко снижается или отсутствует вовсе, его знобит, появляется отечность лица.
Патология характеризуется воспалением лимфоидной ткани носоглотки. Аденоидиту подвержены часто болеющие дети, у которых один эпизод ОРВИ сменяется другим. Заболевание может протекать в легкой форме (увеличение аденоидов в размерах), острой (воспаление аденоидов) и хронической (обострение при переохлаждении или во время атаки организма вирусами).
Заподозрить аденоидит удается по характерным для него проявлениям, главные из которых ̶ продолжительный насморк и храп во сне. При этом может присутствовать покашливание, особенно утром. Наблюдаются гнусавость голоса и подъем температуры (чаще это субфебрилитет).
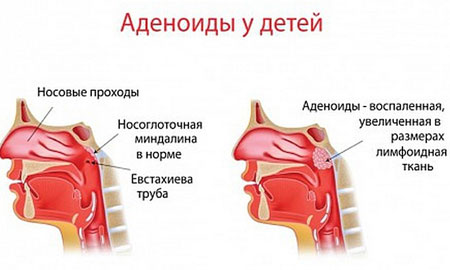
Фото: Воспаление лимфоидной ткани носоглотки
Заболевание представляет угрозу для ребенка при несвоевременном выявлении и неграмотном лечении.
При недуге происходит воспаление слизистой и лимфоидной ткани глотки. Проявляется из-за попадания в дыхательные пути патогенных микроорганизмов и холодного воздуха.
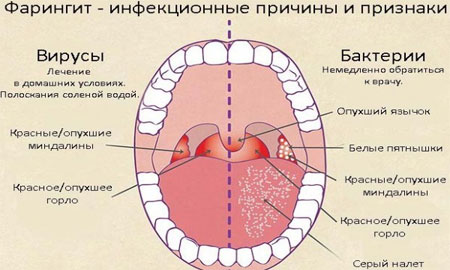
Фото: Фарингит
Вирусный фарингит, ввиду более сложного лечения, считается в разы опаснее бактериального.
Признаками фарингита у ребенка становятся боль и жжение в горле, продуктивный кашель, скачки температуры. Задняя стенка горла приобретает отечность и зернистость. Небные дужки воспаляются.
Инфекционно-аллергический воспалительный процесс, затрагивающий лимфоидную ткань миндалин. Это одно из часто встречающихся у дошколят заболевание ВДП, которое может возникать несколько раз за год. В группе риска дети с наследственной предрасположенностью и сниженным иммунитетом.
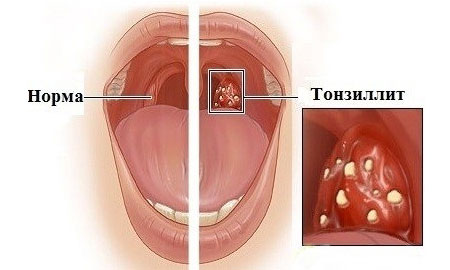
Фото: Тонзиллит
Провоцируют развитие недуга вирусные и бактериальные инфекции. При острой форме очаг воспаления локализуется в тканях ротоглотки. Несвоевременное лечение может привести к переходу заболевания в хроническую форму. Этому также способствуют хронические заболевания ротовой полости, носа и околоносных пазух.
Для острой формы характерны боль в горле, воспаление миндалин и покрытие их налетом, головная боль, интоксикация организма. Ребенок выглядит вялым, не может нормально спать, у него снижается аппетит. Иногда присутствует увеличение шейных лимфатических узлов.
Заболевание выражается ввоспалении голосовых связок и слизистой оболочки гортани. Возникновение патологии свидетельствует об атаке организма вирусами. Часто к ларингиту приводят ОРВИ, грипп, аденоидит. Дети школьного возраста переносят болезнь легче, чем дошколята.
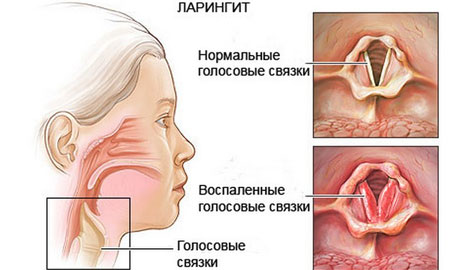
Фото: Ларингит
Ларингит может привести к сужению просвета гортани, поэтому для маленьких детей он представляет серьезную опасность.
Обычно ларингит проявляется остро. Первыми признаками его развития становятся насморк, покраснение горла, хриплость голоса, головная боль, сухость во рту, сильный непродуктивный кашель и повышение температуры. Ребенок становится капризным и беспокойным. Если ларингит одолевает грудничка, ребенок постоянно плачет, а его крик сопровождается хрипами.
Болезни нижних дыхательных путей
Заболевания ВДП часто осложняются инфекционными болезнями нижних отделов. В этиологии таких недугов ведущая роль отведена грамположительным коккам. Доктора выделяют три наиболее распространенных заболевания:
Подразумевает воспаление трахеи, которая является частью нижних дыхательных путей. Как правило, развитию трахеита предшествуют риниты, ларингиты и фарингиты, ввиду чего установленный ребенку диагноз звучит как ринофаринготрахеит или ларинготрахеит.
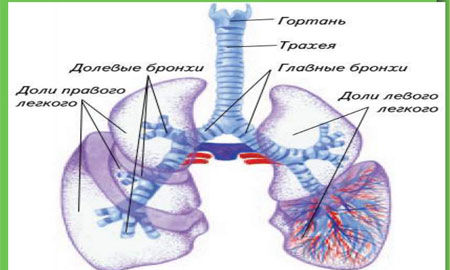
Фото: Нижние дыхательные пути
В качестве самостоятельного заболевания трахеит протекает крайне редко.
Чаще проявлениям трахеита подвержены дети в возрасте 5-7 лет. Вызывать трахеит могут резкие температурные перепады, загрязненная атмосфера, проникновение аллергических возбудителей в дыхательные пути.
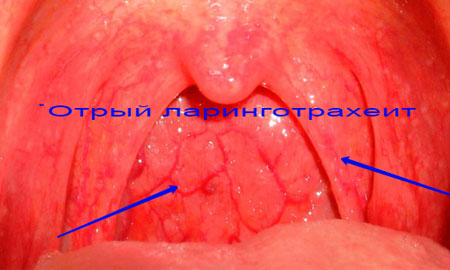
Фото: Ларинготрахеит
Трахеит может носить острую и хроническую формы. Первая возникает внезапно, вторая — из-за неправильного лечения острых респираторно-вирусных инфекций.
Основной симптом трахеита ̶ кашель, который не сопровождается выделением мокроты. Присутствует повышение температуры, головные боли и вялость.
Одно из самых распространенных среди детей заболеваний НДП, проявляющееся воспалением слизистой бронхов. Может протекать в острой форме и хронической. При этом острая чаще возникает при вирусной инфекции. Толчком к развитию бронхита может стать и бактериальная инфекция. Не исключается воспаление слизистой и в результате воздействия аллергена.
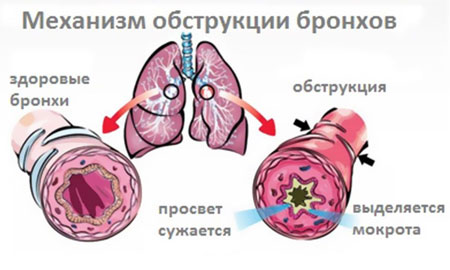
Фото: Бронхит
Иногда бронхит у ребенка развивается при попадании в дыхательные пути вначале вирусной, а затем и бактериальной инфекции. Такую форму принято называть смешанной.
Основные симптомы острой формы заболевания ̶ кашель и повышение температуры. При кашле происходит отделение мокроты. Ребенок выглядит вялым и ослабленным, у него снижается аппетит, появляется одышка.
Одно из самых тяжелых заболеваний дыхательной системы, проявляющееся острым инфекционно-воспалительным процессом в легких. Пневмония может выступать самостоятельным заболеванием или наблюдаться в качестве осложнения после гриппа и бронхита.
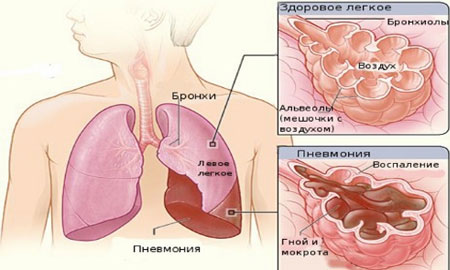
Фото: Пневмония
Чаще пневмония диагностируется у детей раннего возраста. Чем младше ребенок, тем вероятнее возникновение пневмонии.
Заболевание может проявляться острой, затяжной и хронической формами. При острой форме ребенок страдает от тяжелого учащенного дыхания, быстрой утомляемости и необоснованной потливости. Носогубный треугольник приобретает синеватый оттенок. Ребенок теряет аппетит. Характерного для пневмонии кашля не существует. Он может быть поверхностным, слабым или приступообразным.
При прослушивании легких доктор отмечает характерные для пневмонии изменения, поэтому диагностирование не вызывает сложностей.
Терапевтические тонкости
Заболевания органов дыхания должны быть своевременно выявлены и грамотно пролечены. Самолечение в этом случае совершено недопустимо, так как может обернуться серьезными осложнениями. Только врач, проведя клинический осмотр и изучив результаты исследований, может поставить точный диагноз и подобрать действенную схему лечения.
Для борьбы с болезнями ВДП часто применяется противовирусная терапия. Если болезнь вызвана бактериями, могут быть назначены антибиотики, особенно в случае с тонзиллитом. Ребенок может лечиться в домашних условиях. При этом важны контроль за его состоянием и поддерживающая терапия.

Фото: Противовирусная терапия
Болезни НДП нередко требуют немедленной госпитализации ребенка в клинику с целью проведения детального обследования и назначения эффективной терапии. В большинстве случаев практикуется применение антибиотиков, которые могут оказать сопротивление вызвавшему болезнь возбудителю.
В процессе лечения нередко применяют не только медикаментозные средства. Отлично зарекомендовали себя ЛФК, ингаляции, массаж, мануальная терапия и дыхательная гимнастика.

Фото: Дыхательная гимнастика
Можно ли предупредить неприятность?
Любое из заболеваний органов дыхания можно предупредить. С этой целью нужно закалять организм ребенка, регулярно совершать с ним прогулки на свежем воздухе, всегда одевать по погоде. Очень важно избегать переохлаждения и мокрых ног. В межсезонье здоровье ребенка стоит поддерживать витаминными комплексами.
При первых же признаках недомогания следует обращаться к специалисту.

Фото: На приеме у врача

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Симптомы ОРВИ разнообразны, в 40% случаев заболевания сопровождаются кашлем.
Кашель — быстрое повышение внутригрудного давления (до 300 см вод. ст.) благодаря сокращению мышц (от гортани до диафрагмы таза), способствующее выдавливанию мокроты из мелких бронхов в крупные. При быстром открытии голосовой щели воздух выходит со скоростью до 200-300 м/с, очищая бронхи. Редкие кашлевые толчки физиологичны, они удаляют скопление слизи и слюны над входом в гортань.
Появление кашля патогномонично для патологии верхних дыхательных путей (ларингита, трахеита, бронхита). Кашель, обусловленный острым заболеванием верхних дыхательных путей, имеет ряд типичных черт:
- непродуктивность или малая продуктивность;
- большая интенсивность;
- приступообразность;
- боли трахеального типа.
Для начала заболевания характерен сухой кашель (непродуктивный). не приводящий к отхождению мокроты и субъективно ощущающийся как навязчивый. Интенсивность и характер кашля варьируют в зависимости от этиологического фактора. При гриппе и гриппоподобных ОРВИ первоначально поражается слизистая оболочка гортани и трахеи, клинически это проявляется приступами сухого непродуктивного кашля, значительно утяжеляющего течение заболевания. У детей при повышенной температуре затяжные приступы кашля провоцируют развитие тяжелой гипертермии. повышая риск возникновения фебрильных судорог и потребность в жаропонижающих средствах. При интенсивном и малопродуктивном кашле из слизистой оболочки дыхательных путей вырываются целые пласты мерцательного эпителия, что приводит к еще большему нарушению дренажной функции.
Приступы непродуктивного или малопродуктивного кашля у детей ухудшают качество жизни ребенка, приводят к нарушению сна и тяжело переносятся взрослыми, окружающими ребенка. С течением времени происходит увлажнение кашля, однако для ОРВИ (как у взрослых, так и у детей) не характерно избыточное образование вязкой мокроты. Затяжной кашель (более 2 нед) после ОРВИ наблюдается достаточно часто (более 50% детей с аденовирусной инфекцией кашляют более 20 дней). Этот кашель связан с затихающим воспалительным процессом и постинфекционной гиперчувствительностью кашлевых рецепторов.
Согласно современным клиническим рекомендациям основной целью лечения острого бронхита являются облегчение тяжести кашля и снижение его продолжительности. По данным фармакоэпидемиологических исследований основными видами вмешательств, применяемых для лечения ОРВИ. сопровождающихся кашлем, являются немедикаментозное лечение, прием отхаркивающих и противокашлевых средств.
Среди всех медикаментозных средств, применяемых для лечения кашля. наиболее оправдано использование препаратов, влияющих одновременно на несколько компонентов патологического процесса и оказывающих моделирующее действие на кашель. Именно такими свойствами обладают комбинированные препараты, обладающие противокашлевыми. противовоспалительными. отхаркивающими свойствами и улучшающие регенерацию слизистой оболочки дыхательных путей. Их положительное действие основано на повышении кашлевого порога, уменьшении интенсивности кашля и повышении его продуктивности. Эти средства сокращают кашлевой период в случаях изнуряющего кашля, существенно нарушающего качество жизни и ведущего к расстройству сна. При наличии вязкой мокроты комбинация отхаркивающих средств с противокашлевыми позволяет уменьшить интенсивность кашля, увеличить отхождение мокроты и сделать кашель более продуктивным.
Коделак ФИТО — современный лекарственный препарат, в состав которого входят кодеин в субтерапевтической дозировке и фитокомпоненты (экстракт термопсиса сухого, экстракт корня солодки густого, экстракт чабреца жидкого). При разработке препарата был проведен тщательный клинико-фармакологический анализ свойств каждого компонента и выбрана оптимальная по составу и дозам комбинация, позволившая при сохранении положительных свойств каждого компонента уменьшить их дозу и избежать развития побочных эффектов. Каждый компонент Коделака ФИТО оказывает специфическое влияние на патогенез кашля.
- Кодеин, алкалоид фенантренового ряда, является агонистом опиоидных рецепторов, обладает противокашлевым действием, уменьшает возбудимость кашлевого центра. В состав Коделака кодеин включен в субтерапевтической дозировке, которая не угнетает кашлевой центр, а только снижает интенсивность кашля, способствуя более эффективному очищению бронхов от мокроты.
По данным ведущих мировых и отечественных источников информации лекарственных средствах, кодеин характеризуется высокой степенью безопасности, в том числе и при использовании в детской практике, и вызывает серьезные побочные эффекты только при длительном использовании в высоких дозах.
Безопасность кодеина в детской практике подтверждается многими источниками: в Британской фармакопее Martindale допускается применение кодеина как обезболивающего средства у новорождённых в дозе 1 мг/кг с низким риском угнетения дыхательного центра: по данным систематического обзора, подготовленного экспертами Кохрейновского сотрудничества. в ряде рандомизированных контролируемых исследований использования кодеина для купирования кашля у детей не выявлено побочных эффектов.
- Трава термопсиса содержит изохинолиновые алкалоиды, которые:
- повышают секреторную функцию бронхиальных желез;
- усиливают активность реснитчатого эпителия;
- ускоряют эвакуации секрета;
- возбуждают дыхательный центр;
- повышают тонус гладких мышц бронхов за счет центрального ваготрог эффекта.
- Корень солодки содержит глицирризин, который:
- подвергаясь в организме метаболическим преобразованиям, оказывает противовоспалительное действие, подобное глюкокортикостероидам. проявляющееся в купировании воспалительных реакций, вызываемых гистамином, серотонином, брадикинином;
- стимулирует активность реснитчатого эпителия в трахее и бронхах;
- усиливает секреторную функцию слизистых оболочек верхних дыхательных путей;
- оказывает спазмолитическое действие на гладкую мускулатуру.
- Экстракт травы чабреца содержит смесь эфирных масел, обладающих:
- отхаркивающим, противовоспалительным и бактерицидным действием;
- а также спазмолитическими и репаративными свойствами.
Благодаря вышеперечисленным свойствам, Коделак ФИТО характеризуется уникальной способностью одновременно воздействовать на центральное и периферическое звенья патогенеза кашля при ОРВИ и оказывать моделирующее влияние на кашель, основанное на повышении кашлевого порога. уменьшении интенсивности кашля и повышении его продуктивности.
