Воспалительные процессы, затрагивающие верхние дыхательные пути, часто являются причиной низкой работоспособности и плохого сна. Одно дело, если это классический насморк. При правильном лечении всего за несколько дней можно избавиться от его проявлений. Хроническое воспаление с множественными рецидивами — это уже более серьезная патология. Особую опасность представляет пансинусит. При его острой форме преобладает двусторонний воспалительный процесс.
Пансинусит — что это такое?
Осложненной и самой тяжелой формой этого заболевания считается пансинусит. Что это такое? Патология характеризуется одновременным воспалением всех придаточных пазух носа и поражением слизистых оболочек. Встречается она довольно редко, но всегда требует незамедлительного лечения.
Основные причины
Заболевание пансинусит имеет инфекционную природу. В роли возбудителей могут выступать стафилококки, стрептококки, анаэробные бактерии и синегнойная палочка. Патогенная флора обычно передается воздушно-капельным путем. Вероятность подхватить болезнь существенно возрастает при ослабленном иммунитете. Она начинает прогрессировать, когда организм перестает справляться с повышенной нагрузкой. Другой причиной является недавно перенесенный синусит.
Спровоцировать острый приступ недуга могут следующие факторы:
- иммунодефицит;
- хронические заболевания полости рта (пародонтоз, пульпит);
- искривление носовой перегородки;
- длительное медикаментозное лечение (речь идет о применении гормональных препаратов);
- пагубные привычки;
- онкологические болезни и анорексия.
На фоне развития перечисленных состояний возникают благоприятные условия для жизнедеятельности патогенной флоры. Только после их устранения можно надеяться на быстрое выздоровление.
Проявления болезни
Среди основных симптомов заболевания врачи выделяют следующие:
- высокая температура, которая сохраняется на протяжении нескольких дней;
- заложенность носа;
- гнусавый и осиплый голос;
- проблемы со слухом;
- гнойные выделения из носа;
- лицевая боль, усиливающаяся при наклонах или кашле.
Течение пансинусита обязательно отражается на общем самочувствии. У человека появляется апатия, а сонливость начинает постоянно преследовать. Ему становится тяжело переносить яркий свет. На фоне интоксикации организма многие отказываются от еды.

Формы патологического процесса
Пансинусит бывает острым и хроническим. В первом случае речь идет об однократном воспалительном процессе. Острый пансинусит появляется внезапно и всегда сопровождается жаром. Головная боль преследует постоянно. На фоне заложенности носа голос больного приобретает некую гнусавость. Если к лечению недуга приступить сразу, выздоровление наступает в течение нескольких дней. В противном случае патологический процесс становится хроническим.
Этот вариант заболевания отличается своей коварностью. Температура повышается незначительно, а головные боли беспокоят время от времени. Очаг воспаления остается только в одной из околоносовых пазух. Чаще всего он занимает гайморову полость. Хронический пансинусит может обостряться многократно в течение нескольких лет. Основная его опасность заключается в высоком риске внутриглазничных и внутричерепных осложнений.
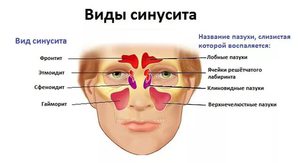
Виды патологического процесса
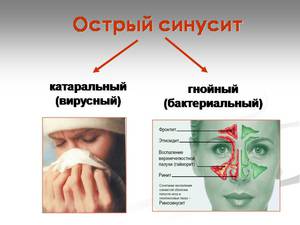
Хронический и острый пансинусит имеют несколько вариантов течения: катаральный, полипозный и гнойный. Каждый из них обладает определенным набором симптомов, что существенно облегчает дифференциальную диагностику.
О катаральном процессе говорит сильная отечность слизистой носа, но гнойный секрет отсутствует. При качественном лечении пациент может быстро поправиться. В терапевтических целях обычно назначают таблетки и физиопроцедуры. Иначе заболевание переходит уже в острую гнойную форму, что требует лечения в условиях стационара.
Самым опасным признается гнойный пансинусит. Что это такое за болезнь, какого она требует лечения — на эти вопросы должен ответить врач после подтверждения диагноза. Стоит отметить, что в этом случае клиническая картина сопровождается разрастанием гнойных масс в полостях. Каналы, которые соединяют пазухи и носовые ходы, оказываются заблокированными. Данный вариант патологии предусматривает применение сильнодействующих препаратов, а также хирургического вмешательства.
Особенности болезни у маленьких детей
Чуть выше мы уже успели разобраться, что такое пансинусит. У взрослых данное заболевание хорошо поддается терапии. Что говорят врачи о маленьких пациентах?

При рождении у ребенка вместо лобной пазухи отмечается одноименное углубление, а вместо клиновидной — небольшой по размеру пузырек. Его верхнечелюстная гайморова полость также отличается маленькими параметрами. Длина и ширина составляют не более 4 мм, а высота — 7 мм.
По мере роста костей черепа околоносовые синусы продолжают активно развиваться. Однако пансинусит не обходит стороной даже маленьких детей. Первые его проявления возможны в возрасте 2-3 лет. Заболевание обычно протекает в острой форме и является результатом осложнения простудного заболевания. До 7 лет терапия предусматривает применение лекарственных препаратов. Затем, в случае необходимости, маленьким пациентам назначаются проколы.
Медицинское обследование
Диагностикой и последующим лечением пансинусита занимается отоларинголог. Сначала он должен выслушать жалобы больного и осмотреть носовые пазухи. Для уточнения возбудителя патологического процесса и его вида может потребоваться более детальное обследование. Обычно оно включает в себя следующие мероприятия:
- Рентгенография пазух носа. При пансинусите на снимке просматривается утолщенная слизистая и наличие жидкости в полостях.
- Диагностическая пункция. Этот метод обследования позволяет определить характер возбудителя болезни и чувствительность его к антибактериальным препаратам.
- Эндоскопическое исследование. Данный метод диагностики помогает выявить характерные признаки воспалительного процесса: отек, гиперемия слизистой носовых пазух.
Использование лекарственных препаратов

Прокол и метод ЯМИК
Если медикаментозная терапия не дает желаемых результатов, переходят к пункционным методикам лечения. Также их применение оправдано при высоком риске развития осложнений. Это, прежде всего, менингит, сепсис и тромбоз. Известны случаи, когда перечисленные нарушения приводили к смерти пациента.
Беспункционное лечение предполагает создание избыточного давления жидкости и применения ЯМИК-катетера. Во время такого лечения в носовые ходы вводятся лекарственные препараты и физраствор, которые способствуют удалению гнойных масс и уничтожению микробов.
Хирургическое вмешательство
Несколько иного подхода требует полипозный пансинусит. Лечение в этом случае всегда подразумевает хирургическое вмешательство. Основная его цель — восстановить нормальный отток секрета из околоносовых пазух. В большинстве медицинских учреждений используются эндоскопические операции. Посредством специальных аппаратов врач может удалить разросшиеся образования с минимальной степенью инвазии. Пациент при этом практически не чувствует боли, а реабилитационный период не требуется.
Помощь народной медицины
Лечение пансинусита в домашних условиях допустимо, но перед этим необходимо проконсультироваться с врачом. Использовать рецепты народных лекарей лучше в качестве дополнения к основной терапии и после купирования основной симптоматики.
Например, в домашних условиях можно делать промывания физраствором или морской водой с добавлением йода. На стакан кипяченой воды достаточно чайной ложки морской соли. В раствор необходимо добавить 5 капель аптечного йода.
Хорошо помогают ингаляции на основе трав с выраженным противовоспалительным действием. Это ромашка, листья эвкалипта, зверобой и цветки душицы. Травяной отвар следует довести до кипения, после чего можно приступать к оздоровительным процедурам. Вдыхание целебного пара помогает усилить отток слизи из носовых ходов.

Дополнительные рекомендации врачей
Отоларингологи советуют на весь период лечения следить за состоянием воздуха в квартире. Он не должен быть слишком сухим и чрезмерно влажным. При острой форме заболевания рекомендуется отказаться от авиаперелетов и плавания в бассейне. Повышенная активность может стать причиной возникновения неприятных ощущений в носовой полости.
После выздоровления необходимо заняться укреплением иммунитета. Все знают основные рекомендации по этому вопросу, но пользуются ими лишь единицы. Врачи советуют:
- соблюдать режим труда и отдыха;
- правильно питаться;
- заниматься посильными видами спорта;
- побольше бывать на свежем воздухе.
Если прислушаться к этим рекомендациям, все простудные недуги обойдут стороной.
Пансинусит — это инфекционное заболевание, которое возникает как осложнение при тяжёлом течении других заболеваний верхних дыхательных путей.
Пансинусит также является сложной формой синусита при неправильном его лечении или запущении болезни. Такое осложнение развивается довольно стремительно и поражает все околоносовые пазухи. Гнойно-воспалительный процесс поражает не только слизистые оболочки пазух, но и хрящевые перегородки и подслизистые слои мягких тканей.
Вызывается заболевание вирусами или бактериями типа кокки. Тяжело поддаётся лечению и требует постоянной профилактики при первых симптомах насморка. Может развиваться как у взрослого человека, так и у ребёнка.Лечится преимущественно антибиотиками, однако, не исключено лечение и народными средствами.
При неправильном лечении или частых рецидивах может обретать хроническую форму и обостряться при соответствующих благоприятных условиях для заболевания. Хроническая форма пансинусита может обостряться даже при незначительных простудных заболеваниях. Это связано с ослаблением защитных функций организма.
В зависимости от условий протекания, пансинусит может иметь несколько форм. От этого зависит его дальнейшее лечение. Однако не стоит забывать и о природе заболевания так, как только правильная терапия поможет быстро избавиться от недуга и не допустить нежелательных последствий.
Виды пансинусита и основные характеристики острого пансинусита
Как уже говорилось, пансинусит — это инфекционное заболевание и оно делится на некоторые виды как по характеру воспалительного процесса, так и по характеру своего течения.
Так, в соответствии с процессом выделяют:

Катаральный пансинусит — возникает в результате острой вирусной инфекции верхних дыхательных путей. Характеризуется отсутствием гнойного процесса. Вызывает сильную отёчность и гиперемию носовых пазух. Для лечения катарального пансинусита применяют альтернативную терапию. То есть использую противовирусные препараты и назальные препараты, которые помогают убрать отёчность и способствуют лёгкому дыханию.- Полипозный пансинусит — возникает в результате наличия полипов в носовых ходах и прилегающих к ним пазух. Вызывает сильную заложенность носа и затруднённое дыхание. Для лечения полипного пансинусита применяют хирургическое вмешательство.
- Гнойный пансинусит — возникает в результате большого скопления гноя в пазухах. считается самым опасным видом пансинусита так, как скопившийся гной может привести к более серьёзным последствиям. К тому же гнойно-воспалительный процесс поражает не только слизистую оболочку, но и подслизистый слой. Инфекция вызывается кокковыми бактериями и требует серьёзного медицинского лечения. А также прибегают к хирургическому вмешательству, за счёт которого проводят откачку гноя из пазух.
По степени течения заболевания выделяют:
- Острый — заболевание протекает быстро и с ярко выраженными симптомами. Доставляет много неудобств выполнение простых домашних работ, так как сильная головная боль и затруднённое дыхание практически выбивают человека из колеи. Боль проявляется при наклоне головы вниз и при надавливании на околоносовые пазухи. Заложенность носа присутствует постоянно.
- Хронический пансинусит — характеризуется своей периодичностью проявления. Симптомы при хронической форме выражены более мягко и проявляются только в период обострения. Хронический пансинусит даёт о себе знать даже при незначительных простудных заболеваниях.
Какая бы ни была форма и степень течения пансинусита, он требует серьёзного квалифицированного лечения. Так как неправильное или несвоевременное лечение может привести к его осложнению и нежелательным последствиям.
Острый пансинусит это степень течения заболевания, которая характеризуется быстрой скоростью своего развития и яркой степенью выраженности симптомов. Острый пансинусит может быть нескольких видов:
- Острый катаральный пансинусит;
- Острый гнойный пансинусит;
- Острый полипный пансинусит.
Острый катаральный пансинусит характеризуется сильным отёком и гиперемией слизистых оболочек околоносовых пазух. При таком течении катарального пансинусита температура тела достигает 39-40 градусов. Носовые проходы настолько сужены, что больному очень тяжело дышать. чувство заложенности не покидает человека на протяжении всего дня. Обычные сосудосужающие назальные препараты не даю нужного результата так, как для лечения пансинусита требуется комплексное лечение. При неправильной или несвоевременной терапии катаральная форма может переходить в гнойную и тогда требуется более серьёзное лечение.
Острый гнойный пансинусит Протекает с большим скоплением гноя в пазухах, вызывает воспаление слизистой оболочки и подслизистого слоя. Такой острый гнойный процесс может также поражать хрящевые перегородки и кости носа. Протекает острый гнойный пансинусит с высокими температурами. Требует серьёзного комплексного медикаментозного лечения и при необходимости хирурического вмешательства. При несвоевременном лечении гнйно-воспалитеьный процесс может вызывать серьёзные осложнения и вызывать воспаление среднего уха и слизистой оболочки мозга.
Острый полипный пансинусит вызывается сильным разрастанием полипов. Полипные образования сначала заполоняют носовые ходы, а затем распространяются на околоносовые пазухи Чем очень сильно затрудняют дыхание через нос. В лечении острого полипного пансинусита применяется хирургическое вмешательство, при помощи которого происходит удаление полипов. Дальше применяется консервативное лечение.
Острый пансинусит довольно серьёзное заболевание и требует к себе своевременного и правильного подхода. Может вызываться как вирусами, так и бактериями, однако, в любом случае требует правильного комплексного лечения. Неправильная или несвоевременная терапия острого пансинусита может спровоцировать серьёзные осложнения.
Причины развития острого пансинусита и его симптомы
На развитие острого пансинусита могут влиять различные причины, однако, самой главной и основной является ослабление защитных функций иммунной системы. Как уже говорилось, пансинусит может вызываться вирусами, бактериями и, а также разрастанием полипов в околоносовые пазухи. Так, среди основных причин развития этого заболевания выделяют:

Бактериальная или вирусная инфекция верхних дыхательных путей — пансинусит может развиваться как осложнение вследствие затянувшейся или остро протекающей инфекции дыхательных путей. Развитие заболевания могут вызывать запущенный синусит, острый ринит, острый бактериальный тонзиллит и другие заболевания верхних дыхательных путей.- Острые аллергические заболевания — острые аллергические реакции, вызывающие отёчность тканей носовых ходов и прилегающих пазух, при несвоевременном лечении или в запущенном состоянии могут вызывать застой отходящей слизи или сильный отёк пазух.
- Травмы носа и искривление носовой перегородки — Травмы носа, вследствие которых произошло нарушение конструкции носовых костей и перегородок, а также искривление носовой перегородки препятствуют нормальному отхождению слизи. Застой слизи может происходить как при наличье инфекции в полости носа, так и без таковой. Застоявшаяся слизь может способствовать развитию гнойно-воспалительного процесса и вызывать развитие гнойного пансинусита.
- Попадание грязной воды в носовые ходы — при купании в грязной воде присутствует опасность попадания болезнетворных бактерий в носовые ходы и околоносовые пазухи. Такие бактерии способствуют распространению инфекции и вызывают острые воспалительные процессы.
- Острые инфекционные заболевания полости рта — глубокий зубной кариес или гнойно-воспалительные процессы в челюстях могут способствовать распространению инфекции в околоносовые пазухи. Поэтому так необходимо не допускать разрушения зубов и своевременно посещать стоматолога.
Симптомы при развитии острого пансинусита сходны с симптомами обычного пансинусита и отличаются только яркостью своей выраженности и более тяжёлым течением. Отличительной чертой острого гнойно-воспалительного процесса также является повышение базальной температуры до 38–39 градусов. Так, среди основны симптомов выделяют:

Сильная заложенность носа — возникает в результате сильного отёка слизистых тканей, большого скопления гноя в околоносовых пазухах и распространения полипных разрастаний в околоносовые пазухи.- Сильная головная боль — возникает в результате кислородного голодания мозга и развития сильного воспалительного процесса. Такая боль присутствует постоянно и не устраняется после применения болеутоляющих препаратов.
- Гнойные выделения из носа — выделения из носа имеют желтовато-зеленоватый оттенок, что говорит о присутствии гнойно-воспалительного процесса. Выделения густые и плохо отходят, осложняет процесс лечения и в некоторых случаях требует хирургического вмешательства.
- Сильное повышение температуры — в результате сильного воспалительного процесса температура тела может повышаться до 39 градусов. Такое повышение температуры возможно при развитии острого пансинусита вирусного или бактериального происхождения.
- Появление гнусавости и осиплости голоса — появляется в результате сильной заложенности носа и распространение инфекции на ткани горла.
- Заложенность и боль в ушах — может возникать в результате распространения инфекции на ушные раковины. Неправильная и несвоевременная терапия острого пансинусита может вызывать заболевания органов слуха и кратковременную его потерю в результате острого течения заболевания.
При сильной заложенности носа и постоянной головной боли следует немедленно обратиться к врачу. Так как эти первые симптомы могут говорить о начале развития пансинусита, который при неправильном или несвоевременном лечении может приобретать острую форму. Острый пансинусит тянет за собой ряд нежелательных последствий и осложнений.
Лечение и профилактика острого пансинусита
Для лечения пансинусита медикаментами применяют комплексную терапию, а в некоторых случаях прибегают и к хирургическому вмешательству.
При лечении пансинусита, вызванного вирусной инфекцией, применяют ряд противовирусных и иммуномодулирующих препаратов, которые активно будут бороться с болезнетворными вирусами и подымать защитные функции организма. А также применяются сосудосуживающие спреи и капли в нос.
Для лечения бактериального пансинусита применяют антибиотики широкого спектра действия и различные растворы для промывания носа. В этом случае антибиотики активно борются с патогенными бактериями, а растворы помогают вымывать скопившийся гной в околоносовых пазухах.
При развитии аллергического пансинусита применяют антигистаминные препараты и сосудосуживающие назальные спреи и капли. Антигистаминные препараты помогу снять отёчность носовых ходов и прилегающих к ним пазух, тем самым облегчив дыхание человека через нос. Сосудосуживающие препараты будут препятствовать выделению и скоплению слизи в пазухах.
Для лечения полипного пансинусита прибегают к хирургическому вмешательству при помощи которого полипы в носовых хода и пазухах либо прижигаются, либо полностью удаляются. Хирургическое вмешательство применяется также при сильном застое гноя при остром гнойном пансинусите.
Не исключено также лечение острого пансинусита народными средствами. Такое лечение заключается в промывании носа настоями из лечебных трав (шалфей, календула, зверобой, ромашка). Проводятся ингаляции над паровыми банями из трав и закапывание носа соком буряка, моркови, каланхоэ. А также для ингаляции в домашних условиях применяют небулайзер. Ингаляции проводятся при помощи медикаментозных растворов. Неотъемлемой частью лечения народными средствами является прогревание носовых пазух. Для прогревания используют воск с озокеритом, соль и гину. Однако, если пансинусит вызван сильным скоплением гноя или разрастанием полипов, то от такой процедуры следует отказаться.
При самостоятельном домашнем лечении пансинусита следует помнить о риске развития нежелательных последствий и осложнений. Поэтому при сильно затянувшемся заболевании или неэффективности домашних мероприятий следует немедленно обратиться за квалифицированной медицинской помощью.
Для предотвращения развития острого пансинусита следует уделять особое внимание иммунной системе. Так как при хронической форме этого заболевания его обострение может спровоцировать даже незначительные простудные заболевания. Также следует избегать сильного переохлаждения. Это может значительно понизить защитные функции организма и спровоцировать развитие заболевания. При первых симптомах заболевания применять своевременное и правильное лечение и сообщать лечащему врачу в случае его неэффективности.
Острый пансинусит требует комплексного и серьёзного лечения. Поэтому прежде чем начать самостоятельное лечение, следует знать причину возникновения заболевания и принципы его лечения. При неэффективности лечения в домашних условиях необходимо обратиться за квалифицированной медицинской помощью. Это поможет предотвратить развитие нежелательных и опасных осложнений.
Пансинусит – это воспалительный процесс инфекционного характера, поражающий слизистую оболочку всех околоносовых пазух. К основным симптомам относятся лихорадка, боль в проекции придаточных пазух, затруднённое носовое дыхание, снижение обоняния, отделяемое из носа различного характера. Диагноз ставится с учётом данных риноскопии, пункции, ультразвукового исследования, КТ, МРТ параназальных синусов, а также бактериологического посева. Лечение проводится консервативно (антибиотики, физиотерапия, промывания синусов) или с помощью эндоскопических операций.
МКБ-10



Общие сведения
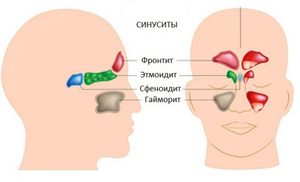
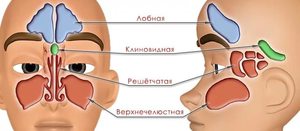
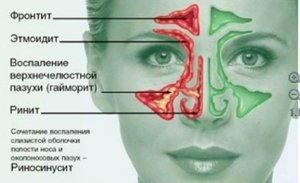
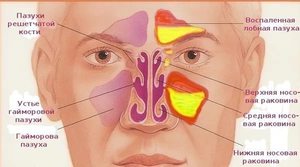
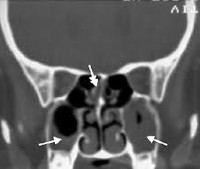
Пансинусит – это воспаление всех придаточных пазух носа: клиновидной (сфеноидит), верхнечелюстных (гайморит), лобных (фронтит), лабиринта решётчатой кости (этмоидит). Для пансинусита типична сезонность: большая часть людей заболевает в период осенне-зимних простуд и весеннего цветения. Острая форма воспаления околоносовых синусов выявляется в 2-4 раза чаще хронической. У детей синуситы сопровождают большинство патологий дыхательных путей. Основную группу больных составляют лица в возрасте от 4 до 35 лет. У лиц мужского пола пансинусит диагностируется незначительно чаще, чем у женщин – 53% от общего числа случаев.

Причины пансинусита
Ключевую роль в развитии острого воспаления придаточных синусов играет ОРВИ, вызванная респираторно-синцитиальной инфекцией, аденовирусами, парвовирусами. При хроническом течении болезни в качестве возбудителя чаще выступают бактерии: стафилококки, бета-гемолитические стрептококки, пневмококки. В последние годы увеличивается количество атипичных возбудителей, к которым относят различные грибки, микоплазму и хламидии. На формирование пансинусита оказывают влияние следующие факторы:
- Аномалии полости носа исинусов. Нарушение нормального оттока содержимого из полости пазух – ведущий этиологический фактор в формировании пансинусита. Это состояние наблюдается при дефектах костных стенок синусов, обуславливающих их сообщение между собой, наличии дополнительных перегородок в пазухах, сужении носовых ходов, слишком узких или широких синусах.
- Травматические воздействия. Повреждения средней и верхней трети черепа сопровождаются разрушением костных структур синусов, носовой перегородки, в результате чего развивается обтурация выводных протоков. Внедрение в синус инородных тел сопровождается формированием аналогичного состояния.
- Злокачественные или доброкачественные образования.Полипы, объёмные опухоли или кисты могут полностью или частично закрывать выходные отверстия, нарушая процесс естественного дренирования. Это приводит к задержке и инфицированию содержимого пазух.
- Хронические заболевания ЛОР-органов. Инфицированию способствуют частые риниты, наружные, внутренние, средние отиты, тонзиллиты. У детей большое значение имеет разрастание нёбных миндалин с последующим их воспалением (аденоидит).
Пансинусит чаще возникает на фоне снижения активности иммунитета. Это может быть связано с ВИЧ-инфекцией длительной антибактериальной терапией, сахарным диабетом. Реже воспаление пазух встречается при гемобластозах, онкологических патологиях, дыхательной недостаточности.

Патогенез
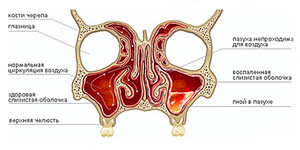
Полость носа с помощью узких ходов соединяется с семью околоносовыми синусами: парными верхнечелюстными, лобными и решётчатыми, одной клиновидной. Таким образом происходит регулярное очищение пазух от секрета желёз и микроорганизмов. Пусковым моментом в развитии пансинусита обычно служит вирусная инфекция верхних дыхательных путей. Воспалительный процесс провоцирует формирование отёка за счёт гиперсекреторной деятельности желёз и транссудации плазмы.
Очищение носовой полости путём высмаркивания способствует созданию давления около 65-85 мм рт. ст., в результате чего инфицированное содержимое проходит из носовых ходов в пазухи. Слизистая оболочка пазухи утолщается в несколько десятков раз, формирует подушкообразное выбухание, которое заполняет весь просвет, создаёт блокаду для естественного оттока. Благодаря отёку, нарушенному дренированию и избыточной секреции возникают оптимальные условия для роста бактериальной или грибковой инфекции.
Классификация
С учётом характера воспалительного процесса и формирующихся в пазухах изменений в клинической отоларингологии выделяют несколько видов заболевания. Различают экссудативную и продуктивную (пролиферативную) форму, каждая из которых имеет свои разновидности. Для экссудативного пансинусита характерно образование секрета различного характера внутри синуса. Разновидности экссудативной формы заболевания:
- Серозная. Отделяемое водянистое, бесцветное, содержит белок, лейкоциты, лимфоциты и эпителиальные клетки. Прогноз такого воспаления благоприятный: наблюдается быстрое рассасывание экссудата, восстановление повреждённых тканей.
- Катаральная. Характеризуется скоплением слизистого экссудата с преобладанием слущенных клеток эпителия и эозинофилов (при наличии аллергического компонента). Острая форма такого воспаления заканчивается полным восстановлением, а при хронической наблюдается атрофия слизистой.
- Гнойная. Гной состоит из дегенеративно измененных лейкоцитов, альбуминов, гликолитических и протеолитических ферментов, лецитинов, жиров. Процесс восстановления после этой формы болезни протекает медленнее, может осложняться присоединением вторичной инфекции.
Продуктивная форма воспалительного процесса протекает с менее выраженной симптоматикой. Для неё характерна гиперплазия слизистой оболочки. Пролиферативный пансинусит подразделяют на:
- Пристеночно-гиперпластический. Эта форма заболевания сопровождается утолщением слизистой оболочки в области стенок пазухи. Вследствие этого уменьшается объём синуса, что усугубляет тяжесть воспалительного процесса.
- Полипозный. Для такого пансинусита характерно разрастание тканей над слизистой оболочкой синуса. Полипы могут иметь тонкую ножку или широкое основание, посредством которого прикрепляются к стенкам.

Симптомы пансинусита
При остром воспалительном процессе клинические проявления выражены крайне ярко и продолжаются до трех недель. Для хронической формы заболевания типично чередование обострений и ремиссий: основные признаки сохраняются в течение нескольких месяцев. Пансинусит сопровождается выраженной интоксикацией: повышается температура до фебрильных значений, появляются ознобы, потливость (в особенности в ночное время). При длительном течении патологии нарастают неврологические расстройства: парестезии, генерализованная слабость, бессонница.
Боль преимущественно локализуется в области переносицы, надбровной зоны, орбит, затылка, центральной части головы, может иррадиировать в зубы и нижнюю челюсть. При пальпации неприятные ощущения усиливаются, в проекции синусов наблюдается отёк мягких тканей. Головные боли – самый первый признак острого пансинусита. Их возникновение связано с распространением воспалительного процесса на оболочки головного мозга. Головная боль имеет распространённый характер без чёткой локализации, усиливается при резких движениях головой и физических нагрузках.
Затруднения при носовом дыхании могут быть временными или постоянными. Из-за обструкции выводных отверстий синуса и отёчности слизистой оболочки нарушается прохождение воздуха по верхним дыхательным путям. Компенсация этой проблемы осуществляется за счёт дыхания через рот, может проявляться в форме смешанной одышки. Из-за атрофии слизистой оболочки полости носа у пациентов резко снижается чувствительность к запахам или возникает аносмия.
Отделяемое из полости носа в первые несколько дней имеет катаральный или серозный характер. Такие выделения бесцветны, выделяются из носа в небольшом количестве. По мере прогрессирования патологического процесса содержимое пазух становится гнойным. Эти выделения имеют зелёно-жёлтый цвет, более густые, отходят при сморкании или стекают по задней стенке глотки.
Осложнения
Осложнения пансинусита связаны с распространением инфекционного процесса на ближайшие структуры. При проникновении микроорганизмов в кости черепа развивается остеомиелит. При прогрессирующем течении пансинусита наблюдается снижение зрения (связано с поражением зрительного перекрёста), ухудшение обоняния. Самыми опасным осложнением является воспаление мозговых оболочек – менингит, который без должного лечения приводят к инвалидности или смерти. Если инфекция распространяется контактным путём со стороны лобной пазухи, может сформироваться эпидуральный или субдуральный абсцесс.
Диагностика
Диагноз пансинусита выставляется на основании анализа жалоб, данных физикального обследования, проводимого врачом-отоларингологом, комплекса лабораторных и инструментальных исследований. При опросе пациента выясняются первичные клинические проявления болезни, динамика их прогрессирования, наличие сопутствующих патологий ЛОР-органов, дыхательной системы. Для подтверждения диагноза используются:
- Физикальное обследование. При ощупывании и перкуссии переносицы, надбровных дуг, затылочной и теменной области пациент испытывает выраженные неприятные ощущения. Попытка наклона головы вниз провоцирует усиление боли. Пальпаторно обнаруживается отёчность в проекции пазух.
- Передняя и задняя риноскопия. Воспаление синусов сопровождается выраженной гиперемией и отёчностью слизистой оболочки. При экссудативном пансинусите выявляется прозрачное или жёлто-зелёное содержимое, а при продуктивном ‒ обнаруживаются полипы и гипертрофия слизистой.
- Диагностическая пункция. После проведения аспирации содержимое пазухи отправляется на микроскопическое или бактериологическое исследование. Это позволяет определить характер возбудителя и подобрать этиотропную терапию.
- Инструментальные исследования. Рентгенография, ультразвуковое исследование, КТ околоносовых пазух помогают определить наличие патологического экссудата, его уровень. Для обнаружения осложнений гнойного характера и поражения мозга используется МРТ.
В общем анализе крови при пансинусите наблюдается картина острого воспалительного процесса: увеличение СОЭ более 10 мм/час, повышение лимфоцитов, эозинофильных клеток (если имеется аллергический компонент). При вирусной природе патологии происходит сдвиг в лейкоцитарной формуле влево, а при бактериальной – вправо. Дифференцировать пансинусит необходимо с ринитом, инородными телами полости носа, злокачественными новообразованиями пазух и черепных ямок.

Лечение пансинусита
Лёгкие формы можно лечить дома при регулярном посещении врача, в то время как среднетяжёлые и тяжёлые требуют госпитализации в отделение отоларингологии. Пациенту назначается палатный или общий режим с ограничением нагрузок, а также диета с высоким количеством белков, витаминов, минеральных комплексов. План лечения включает в себя:
- Этиотропные препараты. Если заболевание имеет бактериальную природу, назначают антибиотики широкого спектра (цефалоспорины, защищённые пенициллины, аминогликозиды) на срок до 14 дней. При вирусной инфекции используют интерфероны, синтетические нуклеозиды, а при грибковой этиологии болезни применяют фунгицидные средства.
- Симптоматическая терапия. Для облегчения общего состояния и профилактики побочных эффектов этиотропного лечения используют симптоматические препараты. К ним относят нестероидные противовоспалительные средства, антигистаминные, глюкокортикоиды. Для нормализации микрофлоры назначают пробиотики, пребиотики.
- Физиотерапевтические процедуры. Для улучшения дренирования пазух широко применяют УВЧ, лампу-соллюкс, микроволновую терапию. С целью общего укрепления организма назначают лечебную гимнастику, ультрафиолетовое облучение.
- Неинвазивное дренирование. Промывание синусов через соустье, санация околоносовых пазух ЯМИК-катетером не требуют обезболивания. В основе этих способов лечения лежит разность давления, обеспечивающая эвакуацию жидкости из синусов.
- Инвазивное дренирование пазух. Чаще всего проводят пункцию околоносовых пазух, а также трепанопункцию лобной пазухи. Методики позволяют удалить из синусов скопление патологического экссудата, осуществить промывание. Для этого используют физиологический раствор и антибиотики.
- Хирургическое лечение. Оперативное вмешательство показано при хронических и пролиферативных формах полисинусита, когда нет возможности консервативным путём восстановить проходимость отверстий пазух. С помощью эндоскопического оборудования расширяется соустье синуса, опорожняется его полость. При необходимости удаляется часть носовой перегородки или иссекаются полипы.
Прогноз и профилактика
При своевременно начатой терапии пансинусита прогноз для здоровья и жизни пациента благоприятный. При отсроченном вмешательстве существует риск развития гнойных осложнений, полной утраты обоняния. Профилактика развития болезни включает терапию хронических заболеваний ЛОР-органов и коррекцию аномалий развития, предотвращение травматических воздействий на область лица. Необходимо также укреплять иммунитет путём регулярных физических нагрузок и здорового питания.