
Одной из самых тяжелых патологий дыхательной системы считается бронхиальная астма. Это рецидивирующее заболевание, которое сопровождается приступами удушья, затрудненностью дыхания после контакта с раздражающим веществом. Сегодня около 4-10% населения имеют разнообразные формы бронхиальной астмы.
Особенно остро стоит проблема в детском возрасте. Под воздействием предрасполагающих факторов снижается иммунитет еще несформированного детского иммунитета. И как следствие – развивается бронхиальная астма. У 85-90% детей с астмой проявляется аллергическая форма заболевания.
Причины развития заболевания

Механизм развития атопической бронхиальной астмы заключается в IgE-зависимом ответе иммунитета на взаимодействие с раздражителем. Если у пациента уже есть предрасположенность к данному аллергену (сенсибилизация), симптомы астмы от момента попадания его в организм развиваются очень быстро.
Важную роль в развитии астмы у детей играет генетика. Если в его окружении есть близкие родственники с аллергией, то вероятность развития астмы возрастает в разы. Но по наследству передается не само заболевание, а предрасположенность к развитию аллергических реакций в целом.
У детей до года основной путь проникновения аллергенов в организм – органы пищеварения. Непосредственной причиной бронхиальной астмы пищевая аллергия бывает редко, в данном случае часто имеет место перекрестная аллергия. Самым распространенным путем проникновения аллергенов в организм является ингаляционный.
Распространенные внешние аллергены:
- продукты (молоко, рыба, яйца, шоколад);
- продукты жизнедеятельности животных (шерсть, слюна);
- пух и перо птиц;
- пыль;
- плесневые грибки;
- цветочная пыльца;
- лекарства.
Узнайте эффективные методы лечения хронической идиопатической крапивницы у взрослых и детей.
Инструкция по применению детского Фенкарола для лечения аллергии описана на этой странице.
Способствуют развитию заболевания:
- постоянные очаги инфекции дыхательных путей;
- неблагоприятная экологическая обстановка (промышленные выбросы, выхлопные газы);
- усиленные физические нагрузки;
- эмоциональные перенапряжения, стрессы;
- резкая смена погоды;
- заболевания ЖКТ (дисбактериоз, панкреатит, гастрит).
Признаки и симптомы аллергической астмы
Наличие данной патологии в детском возрасте диагностировать бывает очень сложно. Часто ее симптоматика очень схожа с простудой, вирусными инфекциями ЛОР органов. В отличие от простудных заболеваний, при бронхиальной астме не поднимается температура.

Перед тем, как появятся непосредственные симптомы заболевания, у ребенка наблюдаются его предвестники:
- нарушение сна, постоянное возбуждение;
- по утрам появляются водянистые выделения из носа, которые провоцируют чихание, постоянное трение;
- через несколько часов начинается слабый сухой кашель, который усиливается в послеобеденное время.
Со временем кашель становится приступообразным, что свидетельствует об окончании предвестников и начале астматического приступа.
Признаки бронхиальной астмы у детей до года:
- усиленный сухой кашель перед или после сна;
- в вертикальном положении приступ кашля становится слабее, в горизонтальном –усиливается;
- перед приступом ребенок становится капризным, плачет, у него заложен нос;
- одышка, учащенные короткие вдохи.
- вдох и выдох сопровождаются характерным свистом.
У детей постарше, кроме перечисленных проявлений, также наблюдаются:
- давление и боль в области груди, которое мешает полноценно вдыхать;
- сухой кашель, возникающий при ротовом дыхании;
- кашель длительный без отхождения мокроты;
Диагностика
При первых симптомах, которые могут свидетельствовать о развитии астмы, проводят тщательное исследование. Врач назначает анализы:

- общий анализ крови и мочи;
- биохимическое исследование крови;
- ЭКГ для исключения сердечных заболеваний;
- флюорография;
- общий анализ мокроты при продуктивном кашле.
Если ребенок часто подвергается инфекциям органов дыхания, проводят бакпосев мокроты и чувствительность к антибиотикам. Если кашель сухой, собирается мазок из зева на исследование грибковой флоры.
Детям с 5 лет назначается дополнительный метод диагностики бронхиальной астмы — спирография или исследование внешнего дыхания. К специальному устройству подсоединяют трубку, в которую ребенку нужно подышать. Накануне процедуры нельзя принимать бронхорасширяющие препараты.
После спирографии можно сделать пробу с бронхорасширяющими средствами. После их приема повторно провести спирографию. Эти манипуляции дают возможность определить изменение проходимости бронхов под действием лекарств.
Приступ бронхиальной астмы у ребенка: что делать
Очень важно своевременно определить астматический приступ у ребенка. От того, как быстро будет оказана первая помощь, зависит дальнейшая реабилитация и состояние здоровья больного. Нужно обратить внимание на жалобы ребенка, на изменение его дыхания.
Как проявляется приступ:
- В спокойном состоянии частота дыхания должна составлять около 20 вдохов в минуту. При астме частота вдохов увеличивается.
- Ребенок делает усилия, чтобы совершить вдох. У него поднимаются плечи, задействуются другие мышцы. Сокращаются мышцы ниже ребер.
- При вдохе происходит сильное расширение ноздрей (характерно для детей до года).
- Появляется шум и свист при дыхании. При легких формах заболевания хрипы появляются при вдохе и выдохе, при тяжелых – лишь при выдохе.
- Внешний вид ребенка болезненный, как при простуде.
- Кожа липкая, бледная.
- При тяжелом приступе в области носа и рта кожа становится синюшной из-за недостатка кислорода.
Важно своевременно оказать первую помощь ребенку во время приступа. В доме, где есть астматик, должны обязательно быть специальные ингаляторы с бронхорасширяющими препаратами, которые снимают приступ (Сальбутамол, Вентолин). При тяжелом приступе ребенка нужно госпитализировать.
Эффективные методы лечения

Как лечить бронхиальную астму у детей? К сожалению, сегодня нет таких медикаментов, которые могли бы навсегда избавить от недуга. Есть препараты, которые действуют симптоматически, помогают купировать астматический приступ. Прием лекарств врач назначает в несколько этапов, с постепенным увеличением дозировки.
Для лечения бронхиальной астмы используют несколько групп препаратов:
К первой группе относятся бронхолитики, которые снимают бронхоспазм, позволяют воздуху свободно проходить через органы дыхания. Эти средства используют в качестве первой помощи при астматическом приступе.
Препараты для оказания первой помощи:
В основном, используют ингаляционный метод введения лекарства. Но маленькие дети не умеют пользоваться аэрозольными баллончиками. И при таком способе приема препаратов только 20% достигает бронхов, остальная часть остается на задней стенке глотки. Чтобы больше лекарства достигло бронхов существуют специальные приспособления. Один из них – спейсер. Это специальная камера с резервуаром для аэрозоля. Препарат поступает в камеру из баллона, а потом ребенок его вдыхает. Для переведения жидкой формы лекарств в аэрозоль применяются компрессорные или ультразвуковые небулайзеры.
Для базисного лечения используют:
Цель назначения базисных препаратов – минимизировать воспалительный процесс в бронхах, уменьшить количество приступов. Их не применяют для мгновенного купирования приступа и снятия удушья, медикаменты обладают накопительным действием. Эффект от применения обычно становится заметен через 2-3 недели.
Гормональные средства назначают при тяжелых формах бронхиальной астмы. Они имеют много побочных эффектов, поэтому детям их нужно принимать с особой осторожностью. Минимум побочных действий от кортикостероидов в форме распылителей и ингаляторов. Они действуют непосредственно на очаг воспаления, хорошо переносятся детьми.
Ни в коем случае нельзя преждевременно прекращать лечение или менять дозировку назначенных лекарств. Только в случае отсутствия приступов в течение полугода врач может снизить дозу препаратов. При ремиссии более 2 лет лекарства можно будет отменить совсем. Лечение возобновляется при первом повторном приступе после окончания приема лекарств.

Для укрепления детского организма, ускорения выздоровления, кроме лекарственных средств используют другие методики лечения:
- физиотерапия;
- лечебная физкультура;
- массаж;
- дыхательные методики;
- соляные пещеры;
- санаторно-курортное лечение.
Дополнительно к традиционному лечению для продления периодов ремиссии используют фитотерапию. Детям можно приготовить отвары трав, обладающие отхаркивающим действием. Дозировку и кратность приема должен установить врач.
Травы при бронхиальной астме:
Посмотрите подборку действенных методов лечения аллергии на цитрусовые у детей и взрослых.
О симптомах аллергии на перепелиные яйца и о лечении патологии прочтите по этому адресу.
Ребенок-астматик должен правильно питаться. Ограничить быстрые углеводы (сладости, мучные изделия), аллергенную пищу (шоколад, мед, яйца, рыбу, цитрусовые).
В рацион включить:
- овощные супы;
- отварную нежирную говядину, крольчатину;
- каши из риса, гречки, овсянки;
- растительные масла;
- отварной картофель, зеленые овощи;
- однодневный кефир и йогурт.
Можно завести пищевой дневник, записывать какие и в каком количестве продукты были съедены ребенком. Таким образом можно определить, влияет ли употребление конкретных продуктов на приступы астмы.
Профилактические меры
Если у ребенка есть предрасположенность к аллергическим реакциям, всегда существует риск астматических приступов.
Чтобы минимизировать риск обострений, обязательно нужно придерживаться рекомендаций по профилактике бронхиальной астмы:

- Как можно дольше обеспечить ребенку грудное вскармливание (хотя бы до 1 года). Если это невозможно, важно грамотно подбирать молочные смеси, советоваться по этому поводу с педиатром.
- Вводить прикорм только после рекомендации врача. Каждый продукт вводить постепенно, начиная с минимальных доз. Не вводить несколько продуктов одновременно.
- Избавиться от накопителей пыли в помещении, где находится ребенок (игрушек, шерстяных ковров, тяжелых штор).
- Не держать домашних животных.
- Пользоваться гипоаллергенными моющими средствами, косметикой по уходу.
- Чаще делать влажную уборку и проветривать помещение (в безветренную погоду).
- С детства закаливать иммунитет ребенка (гулять на свежем воздухе, заниматься спортом).
- Создавать благоприятную психологическую атмосферу в доме, не подвергать ребенка стрессам.
Узнайте больше интересных подробностей об аллергической бронхиальной астме у детей после просмотра следующего ролика:

Аллергическая астма, при правильно и своевременном лечении может совсем исчезнуть, когда ребенок повзрослеет. Этот диагноз хоть и опасен, но при правильном лечении ребенок сможет развиваться, как и другие нормальные дети, а также вести здоровый, активный образ жизни.
С возрастом приступы могут либо уменьшиться в количестве, либо совсем исчезнуть.
Какие же симптомы и проявления аллергической астмы у детей?
Самый главный признак – это сухой кашель, при котором не наблюдается повышения температуры. Если у ребенка замечается продолжительный кашель, это уже является поводом для беспокойства.

Следующий признак – это удушье. Оно возникает непосредственно при взаимодействии с предметом, веществом, на которое у ребенка аллергия. При таком приступе на бронхах образовывается отечность. Сам приступ астмы начинается сначала с кашля, а после наступает одышка, или иными словами нехватка воздуха.
Заметить наступление приступа у ребенка можно за такими симптомами, как насморк, сыпь на коже, дыхание во время приступа шумное и свистящее, поэтому слышать его можно даже находясь не рядом с ребенком.
Стоит отметить, что вообще аллергическая астма появляется у детей из-за генетической предрасположенности. Если один из родителей страдает от астмы, то и ребенок, скорее всего, будет астматиком. Также астма может возникнуть вследствие аллергии на кошачью шерсть, пыль, продукты питания, пыльцу растений.
Встречаются случаи, когда аллергическая астма является последствием аллергии, то есть, сначала у ребенка наблюдается зуд кожных покровов, покраснения, потом появляется сухой кашель, и спустя какое-то время этот процесс приобретает форму аллергической астмы и выражается в форме приступов. Если ребенок часто страдает от бронхита, то не исключено, что при каждом новом заболевании бронхитом ребенок будет подвергаться и аллергическим приступам астмы.

Диагностировать астму у ребенка может только врач. Сначала он проводит беседу с родителем и ребенком, вследствие которой врач даже может предположить, какой именно аллерген вызывает астму. Однако определить аллерген точно можно только после проведения специальных анализов, направление на которые выписывает врач, он же потом и анализирует их, и, основываясь на результатах анализов, назначает необходимое лечение.
К сожалению, не всегда родители не могут вовремя заметить у ребенка симптомы аллергии, и поэтому, в большинстве случаев аллергическая астма диагностируется у ребенка слишком поздно.
Аллергическая астма – это не приговор. Лечение происходит несколькими способами. Для начала, необходимо полностью преградить ребенку контакт с аллергеном. Если это не помогло, тогда врач назначает специальные лекарства, оказывающие противовоспалительное действие. Также доктор назначает два вида лекарств. Один вид лекарств направлен на остановку приступа, а другой вид лекарства употребляется для того, чтобы не дать приступу развиваться. Родителям нужно внимательно следовать указаниям врача и выяснить, какой препарат для чего предназначен.
Если же приступ аллергической астмы необходимо быстро снять, то у ребенка и у взрослого обязательно должен быть с собой специальный ингалятор. Если ребенок достаточно взрослый, чтобы самостоятельно с ним справляться, он может воспользоваться ингалятором сам, если же ребенок маленький – то взрослый обязательно должен уметь пользоваться ингалятором и вовремя оказать помощь ребенку.
Стоит отметить, что каждый приступ для ребенка – это настоящая стрессовая ситуация, в которой ему как никогда нужна поддержка и помощь родителей.
Аллергия – состояние, связанное с непереносимостью компонентов пищи, предметов окружения. Это заболевание может протекать остро или хронически, а также провоцировать появление антиген-ассоциированных патологий. Поэтому часто возникает вопрос, может ли аллергия перейти в астму, или это самостоятельные диагнозы?
Чем отличается аллергическая бронхиальная астма от аллергии?
Бронхиальная астма и аллергия могут провоцировать друг друга, но механизм возникновения их отличается. БА – это неинфекционное заболевание, характеризующееся спазмом бронхов. Он возникает на фоне реактивности верхних дыхательных путей.
Астма может быть врожденной или приобретенной. Первый характер отличается наследственным характером. Среди факторов приобретенного варианта выделяют:
- поражение верхних дыхательных путей бактериями;
- вирусная инфекция;
- аллергия;
- патологии кишечника;
- контакт с пыльцой или бытовой пылью;
- вредный характер труда;
- интоксикация ингаляционными ядами;
- длительный прием лекарственных средств;
- курение.
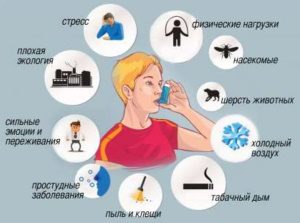
К сенсибилизирующим факторам относят также стресс, физическую нагрузку, резкий запах или смену погоды.
Астма на фоне аллергии или другого фактора проходит несколько стадий развития. Здоровые бронхи имеют бокаловидные клетки, вырабатывающие слизь. Благодаря ресничкам, выстилающим поверхность дыхательных путей, она выводится наружу. Во время любого респираторного заболевания слизь начинает вырабатываться в избытке, накапливается в бронхах.
Как ответ на действие раздражителя, возникает спазм бронхов, из-за чего отток секрета также затрудняется. Он остается в конечном отделе дыхательных путей. Раздражение слизистой оболочки провоцирует воспаление ВДП. Из-за иммунного типа реакции слизь содержит много активных клеток (макрофагов, лимфоцитов, базофилов).
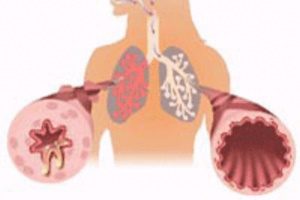
На фоне этих процессов просвет бронхов сужается, кислород не проникает в нужном объеме. Как следствие – затрудняется выдох. Постепенно пораженное место заполняется соединительной тканью, склерозируется. Дыхательный объем сокращается, увеличивается степень нарушения.
В зависимости от причины, вызывающей патологию, выделяют несколько типов БА:
- аллергический;
- психологический;
- инфекционно-аллергический;
- аспириновый;
- физического усилия.
Аллергия и астма, связь между заболеваниями прямая. Этот тип патологии, характеризующегося удушьем, встречается чаще других, вызван предрасположенностью к непереносимости веществ определенного типа. Реактивность бронхов возникает по тем же механизмам, что и аллергические состояния.
В этом случае иммунная система уже сенсибилизирована, кровь содержит клетки памяти. Пыльца и шерсть животных чаще других становятся причиной бронхиальной астмы.
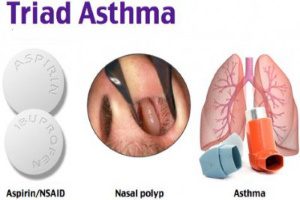
При непереносимости нестероидных противовоспалительных средств возникает аспириновая БА, выделяемая как отдельная форма. Опасное вещество может поступать ингаляционно, внутрь или парентерально.
Инфекционно-аллергический тип отличается тем, что появление заболевания вызвано обострением хронических процессов носоглотки, горла. Психологическая форма спровоцирована стрессом или длительными перегрузками. У детей часто возникает из-за подавления эмоций.
В зависимости от длительности заболевания, частоты обострений, силы действия, БА может протекать в легкой, средней или тяжелой форме. Первая отличается:
- редкими обострениями;
- приступами не чаще 1 раза в неделю;
- ФВД больше 80% нормы;
- ночью обостряется 1-2 раза ежемесячно.
Если легкая форма носит персистирующий, постоянный характер, то симптомы могут беспокоить чаще, как днем, так и ночью. Сон и физическая активность могут быть нарушены.
Средняя степень нарушения характеризуется снижением дыхательного объема менее 80 % от нормы. Признаки патологии беспокоят ежедневно, ночью чаще 1 раза в неделю.

В тяжелом случае емкость легких менее 60%, симптомы беспокоят постоянно. При физической нагрузке состояние человека ухудшается.
Отличительные признаки перехода аллергии в астму
Чтобы понять, чем отличается астма от аллергии, нужно знать симптомы каждого нарушения. Для аллергии характерно острое начало, появление сыпи на теле, удушья или потери сознания. Отек Квинке наиболее похож на приступ БА, потому лучше всего описать его.
Для этого вида аллергической реакции характерно резкое ухудшение дыхания отек верхней губы, гортани. За счет отека ухудшается вдох, а при БА выдох. Симптомы приступа отличаются от других состояний.


